مجله مطالب خواندنی
سبک زندگی، روانشناسی، سلامت،فناوری و ....مجله مطالب خواندنی
سبک زندگی، روانشناسی، سلامت،فناوری و ....ساخت پانسمانی که زنده است
[ad_1]ساخت پانسمانی که زنده است

دانش > پزشکی - همشهری آنلاین:
محققان دانشگاه لیورپول و برستول برای اولین بار نوعی پانسمان زنده را که با استفاده از سلولهای بنیادی طراحی و ساخته شده است، روی انسان آزمایش کردند.
به گزارش ایرنا از ساینس دیلی، این نوع پانسمان که Cell Bandage نام دارد، به طور خاص برای جراحتهای زانو ساخته شده است و میتواند فرآیند بهبود جراحتهای ورزشی را متحول کند.
پارگی مینیسک یکی از متداولترین جراحتهای زانو است که در 90 درصد موارد در ناحیه سفید مینیسک که فاقد رگهای خونی است، به وقوع میپیوندد. به همین علت ترمیم این نوع جراحتها بسیار دشوار است.
در اغلب موارد برای درمان این نوع جراحت، بافتهای پاره شده به طور کامل برداشته میشوند؛ اما این شیوه درمانی در آینده موجب بروز آرتروز میشود.
نمونه اولیه Cell Bandage روی پنج بیمار داوطلب 18 تا 45 ساله که دچار پارگی مینیسک در ناحیه سفید آن شده بودند، مورد آزمایش قرار گرفت.
فرآیند ساخت این پانسمان شامل برداشت سلولهای بنیادی از مغز استخوان بیمار و کشت آنها به مدت دو هفته است. سپس این سلولهای بنیادی روی لایه خاصی قرار میگیرند که امکان تحویل آنها را به بافت آسیب دیده فراهم میکند.
پس از آماده شدن، این پانسمان از طریق عمل جراحی در میان بافت آسیب دیده ایمپلنت میشود. سپس بافت غضروف در اطراف پانسمان بخیه میشود تا آن را درجای خود ثابت کند.
با استفاده از این شیوه، بافت مینیسک تمام داوطلبان ظرف 12 ماه پس از ایمپلنت بهبود کامل یافت. پس از 24 ماه سه نفر از داوطلبان کارآیی زانوی خود را کاملا بازیابی کردند و به زندگی عادی بازگشتند اما دو داوطلب دیگر به دلیل پارگی مجدد مینیسک یا بازگشت عوارض پارگی قبلی ناچار به جراحی مجدد و برداشتن بافت آسیب دیده شدند.
گزارش کامل این تحقیقات در نشریه Stem Cells Translational Medicine منتشر شده است.
[ad_2]
لینک منبع
بازنشر: مفیدستان
عبارات مرتبط با این موضوع
تار عنکبوت مقدمه تار عنکبوت از پروتئین رشتهای فیبروئین ساخته شدهاست این پروتئین از آمینو تار عنکبوت مقدمه تار عنکبوت از پروتئین رشتهای فیبروئین ساخته شدهاست این پروتئین از آمینو اسیدهای مردگانی که زنده شدند پیامبرانی که زنده اند اعدامی که زنده شد کسانی که زنده شدند مرده هایی که زنده شدن مرد اعدامی که زنده شد
ادامه مطلب ...
پانسمانی که زخم را تا سه روز تازه نگه میدارد
[ad_1]دفتر تحقیقات نیروی دریایی آمریکا به دنبال ساخت یک پانسمان جراحی جدید برای میادین جنگ اسـت که نه تنها اندام زخمی را پوشش میدهد بلکه آسیب را کاهش داده و با تازه نگهداشتن زخمها، بافت را تا 72 ساعت حفظ میکند.
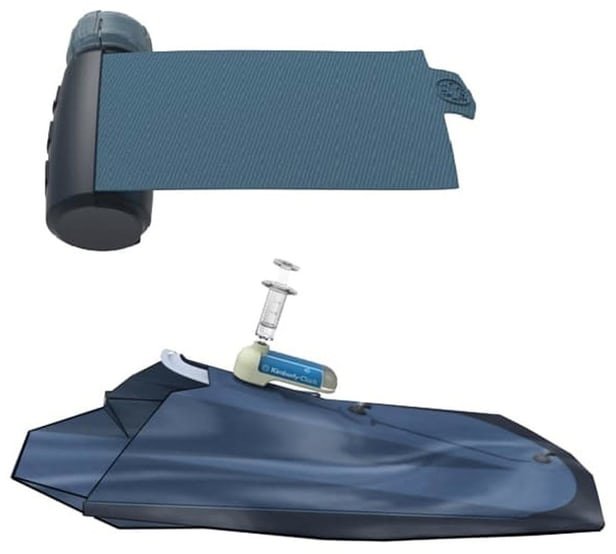
به گزارش ایسنا به نقل از گیزمگ، زخمهای ایجاد شده در میدانها جنگ اگر به سرعت درمان نشوند، ممکن اسـت به تهدیدی برای اندام و جان فرد تبدیل شوند. متاسفانه همیشه امکان انتقال سریع مجروحان به درمانگاه وجود ندارد، بنابراین پانسمان "ACCSIL " میتواند پاسخ مناسبی برای نگهداری از مجروحان تا زمان دسترسی به خدمات پزشکی مناسب باشد.
پانسمان کردن زخمها در زمان جنگ به ویژه برای آسیبهای ناشی از انفجار بسیار سخت اسـت. پزشکان علاوه بر تثبیت وضعیت بیمار با به حداقل رساندن خونریزی و دفع شوک، باید زخم را بطور مناسبی ببندند تا امکان فساد زخم کمتر شده و باکتری و عفونت به آن وارد نشود.
پانسمان جدید توسط شرکت "Battelle" و با همکاری دفتر تحقیقات نیروی دریایی آمریکا، آزمایشگاه تحقیقاتی نیروی دریایی و مرکز تحقیقات پزشکی نیروی دریایی، ابزار "ACCSIL" را به همراه یک شریان بند برای استفاده پزشکان و پزشکیاران طراحی کرده اسـت. این ابزار یک پانسمان سبک وزن اسـت که محکم روی اندام بسته شده، زخم را تازه نگه میدارد و از بافتها تا 72 ساعت حفاظت میکند.
"ACCSIL" از دو بخش ساخته شده اسـت. بخش خارجی شامل پوششی اسـت که مطابق با شکل اندام طراحی شده و میتواند جلوی خونریزی را گرفته، بخش مذکور را گرم نگهدارد و آن را در برابر آلودگی حفظ کند.
بخش داخلی شامل یک لایه فعال زیستی اسـت که زخم را مرطوب و آغشته به مواد شیمیایی خاص برای ارائه آنتیبیوتیک و مسکن نگهداشته تا از رشد باکتری و قارچ جلوگیری شود.
این پانسمان که دو سال دیگر ارائه خواهد شد، نه تنها برای سربازان، بلکه برای استفاده بر روی کشتیها، زیردریاییها، کارخانجات، مزارع، تصادفات جادهای و حملات تروریستی که دسترسی به امکانات پزشکی برای عمل جراحی محدود اسـت، کاربرد خواهد داشت.
[ad_2]
لینک منبع
بازنشر: مفیدستان
عبارات مرتبط
کلماتی برای این موضوع
سایت چشم پزشکی دکتر نادریجراحی عیوب انکسار لیزر، لیزیک، لازک عیوب انکساری عیوب انکساری چشم به
ادامه مطلب ...
ساخت پانسمانی که زنده است
[ad_1]ساخت پانسمانی که زنده است

دانش > پزشکی - همشهری آنلاین:
محققان دانشگاه لیورپول و برستول برای اولین بار نوعی پانسمان زنده را که با استفاده از سلولهای بنیادی طراحی و ساخته شده است، روی انسان آزمایش کردند.
به گزارش ایرنا از ساینس دیلی، این نوع پانسمان که Cell Bandage نام دارد، به طور خاص برای جراحتهای زانو ساخته شده است و میتواند فرآیند بهبود جراحتهای ورزشی را متحول کند.
پارگی مینیسک یکی از متداولترین جراحتهای زانو است که در 90 درصد موارد در ناحیه سفید مینیسک که فاقد رگهای خونی است، به وقوع میپیوندد. به همین علت ترمیم این نوع جراحتها بسیار دشوار است.
در اغلب موارد برای درمان این نوع جراحت، بافتهای پاره شده به طور کامل برداشته میشوند؛ اما این شیوه درمانی در آینده موجب بروز آرتروز میشود.
نمونه اولیه Cell Bandage روی پنج بیمار داوطلب 18 تا 45 ساله که دچار پارگی مینیسک در ناحیه سفید آن شده بودند، مورد آزمایش قرار گرفت.
فرآیند ساخت این پانسمان شامل برداشت سلولهای بنیادی از مغز استخوان بیمار و کشت آنها به مدت دو هفته است. سپس این سلولهای بنیادی روی لایه خاصی قرار میگیرند که امکان تحویل آنها را به بافت آسیب دیده فراهم میکند.
پس از آماده شدن، این پانسمان از طریق عمل جراحی در میان بافت آسیب دیده ایمپلنت میشود. سپس بافت غضروف در اطراف پانسمان بخیه میشود تا آن را درجای خود ثابت کند.
با استفاده از این شیوه، بافت مینیسک تمام داوطلبان ظرف 12 ماه پس از ایمپلنت بهبود کامل یافت. پس از 24 ماه سه نفر از داوطلبان کارآیی زانوی خود را کاملا بازیابی کردند و به زندگی عادی بازگشتند اما دو داوطلب دیگر به دلیل پارگی مجدد مینیسک یا بازگشت عوارض پارگی قبلی ناچار به جراحی مجدد و برداشتن بافت آسیب دیده شدند.
گزارش کامل این تحقیقات در نشریه Stem Cells Translational Medicine منتشر شده است.
[ad_2]
لینک منبع
بازنشر: مفیدستان
عبارات مرتبط با این موضوع
تار عنکبوت مقدمه تار عنکبوت از پروتئین رشتهای فیبروئین ساخته شدهاست این پروتئین از آمینو تار عنکبوت مقدمه تار عنکبوت از پروتئین رشتهای فیبروئین ساخته شدهاست این پروتئین از آمینو اسیدهای مردگانی که زنده شدند پیامبرانی که زنده اند اعدامی که زنده شد کسانی که زنده شدند مرده هایی که زنده شدن مرد اعدامی که زنده شد
ادامه مطلب ...