مجله مطالب خواندنی
سبک زندگی، روانشناسی، سلامت،فناوری و ....مجله مطالب خواندنی
سبک زندگی، روانشناسی، سلامت،فناوری و ....اسید فولیک از نقایص مادرزادی پیشگیری می کند
به گزارش جام جم آنلاین از مهر، طبق توصیه های قبلی محققان، زنان باردار یا دارای توانایی بارداری باید روزانه مکمل حاوی ۴۰۰ و ۸۰۰ میکروگرم اسیدفولیک مصرف کنند تا از نقایص احتمالی مادرزادی پیشگیری شود.
نقایص لوله های عصبی زمان روی می دهد که مغز یا نخاع به شکل مناسبی رشد نکرده باشند و منجر به بروز معلولیت های جدی و یا حتی مرگ شود.
اگر زنان ماهی یک عدد مکمل اسید فولیک قبل از بارداری مصرف کنند بسیار سودمند خواهد بود و باید مصرف آن را در سه ماهه اول بارداری ادامه دهند.
به طورطبیعی اسیدفولیک همراه با ویتامین B در بسیاری از میوه ها و سبزیجاتی نظیر سبزیجات پربرگ سبز، بروکلی و آب پرتقال یافت می شود.
با این حال بسیاری از زنان میزان توصیه شده اسید فولیک را از طریق رژیم غذایی شان بدست نمی آورند.
دکتر الکس کمپر، سرپرست تیم تحقیق از دانشگاه دوک در کارولینای شمالی، در این باره می گوید: «ما با اسناد و شواهد متقاعدکننده ای دریافته ایم که ریسک بروز نقص لوله عصبی در زمانیکه زنان روزانه ۴۰۰ تا ۸۰۰ میکروگرم مکمل اسید فولیک مصرف می کنند می تواند کاهش یابد.»
ادامه مطلب ...
شایع ترین ناهنجاری و “بیماری” های مادرزادی در “نوزاد پسر” | “بیضه نزول نکرده”
شایع ترین ناهنجاری و “بیماری” های مادرزادی در “نوزاد پسر” | “بیضه نزول نکرده”

عارضه بیضه نزول نکرده یکی از شایع ترین ناهنجاری های مادرزادی در پسربچه هاست
والدینی که صاحب نوزاد پسر می شوند باید از بدو تولد بیضه های کودکشان را توسط متخصص اطفال چک کنند و از طبیعی بودن شکل و جای آن ها درون کیسه بیضه نوزاد مطمئن شوند در غیر اینصورت در صورت وجود ناهنجاری در آن منطقه خطر عقیم شدن و نازایی نوزادشان را تهدید می کند.
متخصص کلیه و مجاری ادرار از یک عارضه مادرزادی برای نوزادان پسر سخن گفت که غفلت والدین و درمان نشدن آن تا قبل از یک سالگی موجب ناباروری و عقیم شدن آنها میشود.
عارضه بیضه نزول نکرده ، یکی از شایعترین ناهنجاریهای مادرزادی در پسربچههاست که باید حتماً تا یکسالگی درمان شود.
به طور معمول ۳۴ نفر از هر ۱۰۰۰ نوزاد یا به عبارتی ۳.۴ درصد پسر بچههایی که به دنیا میآیند در بدو تولد با این عارضه همراه هستند که هرچه وزن یک نوزاد پسر در بدو تولد کمتر باشد یا به شکل نارس به دنیا آمده باشد شانس اینکه این اتفاق در وی روی دهد بیشتر خواهد بود.
در اکثر قریب به اتفاق نوزادانی که به این عارضه مبتلا هستند طی ۳ تا ۶ ماه اول پس از تولد به خودی خود همزمان با رشد و تکامل نوزاد بیضه پایین میآید و چنانچه در پسر بچهای در پایان اولین سال تولد پایین نیامد نیاز به درمان برای اصلاح این ناهنجاری وجود دارد.
زمانی که نوزاد در دوره جنینی در داخل رحم مادر به سر میبرد بیضهها در داخل شکم و در مجاورت کلیهها قرار گرفتهاند و به مرور زمان با بالا رفتن سن کودک، کلیهها به سمت بالا صعود کرده تا در موقعیت طبیعی خود قرار گیرند و از همسایگی کلیهها جدا شده و در مسیری طبیعی وارد لگن میشوند سپس در کشاله ران وارد کانالهای اینگوینال میشوند تا از این مسیر وارد کیسه شوند.
به دلایل متعدد که معمولاً هورمونی هستند در مواردی سیر حرکت آن به سمت پایین با توقف روبرو میشود و کودک به دنیا آمده دارای یک بیضه در کیسه خواهد بود یا هیچ بیضهای در کیسه نخواهد داشت. چنانچه سن کودک به یک سال تمام برسد و بیضه در داخل کیسه قرار نگرفته باشد نیازمند درمان قطعی است.
از ۱.۵ سالگی به بعد تغییرات غیر قابل بازگشت در سلولهای بیضه نزول نکرده اتفاق میافتد و این تغییرات در آینده ریسک ناباروری پسران را افزایش خواهد داد.
چند عارضه ممکن است در رابطه با این عارضه روی دهد که یکی افزایش ریسک پیچخوردگی طناب بیضه است. این یک پروسه بسیار حاد و دردناک است و یک زمان طلایی ۴ تا ۶ ساعته دارد که در صورت عدم تشخیص درست و اصلاح نشدن این عارضه، بیضه از بین خواهد رفت و در عارضه بیضه نزول نکرده این اتفاق بیشتر روی خواهد داد.
عارضه دومی که این کودکان را تهدید میکند افزایش ریسک ابتلا به سرطان بیضه است یعنی این افراد حدوداً ۶ تا ۸ برابر جمعیت عادی و به قول برخی ۱۰ تا ۱۲ برابر جمعیت عادی ریسک ابتلا به سرطان خواهند داشت چرا که این افراد به طور مادرزاد دارای ساختمان جنسی مختلی هستند.
عارضه سوم که این کودکان را تهدید میکند ناباروری است که این عارضه در شکل بیضههای نزول نکرده یکطرفه از سایر افراد نرمال جامعه خیلی بیشتر نیست ولی در شکل دو طرفه چنانچه بیضهها نزول نکرده باشند در ۵۰ درصد موارد ممکن است باعث ناباروری در فرد شود.
از آنجا که تغییرات غیرقابل بازگشت در سلولهای زایا در این عارضه از ۱.۵ سالگی روی میدهد نباید پسربچهای ۱.۵ ساله دارای درمان نشده بماند، به همین علت در تمام مکاتب علمی دنیا توصیه میشود زمانی که با پسربچه دارای بیضه نزول نکرده روبرو میشوند که ۶ ماه اول تولد را سپری کرده است، درمانها باید شروع شود به نوعی که تا پایان سال اول تکلیف این بیماری روشن شده باشد که جراحی این کار را انجام میدهد.
باید با استفاده از جراحی، آن را پایین آورد. گاهی ممکن است طناب بیضه کوتاه باشد که در این صورت درمان و جراحی در دو مرحله صورت میگیرد یعنی یک عمل جراحی را به سنین بالاتر موکول میکنیم و آن را پایین میآوریم.
در کل باید در پایان اولین سال تولد جراحی انجام شده باشد و این بیضه در موضع طبیعی خود در داخل کیسه قرار گرفته باشد.
بیضهها در پستانداران و موجودات خونگرم در داخل شکم قرار دارند اما در انسان در داخل کیسهای در خارج بدن قرار دارند زیرا دمای داخل کیسه یک درجه سانتیگراد نسبت به دمای مرکز بدن پایینتر است و به عبارتی دیگر کیسه یک درجه خنکتر است.
این خنکتر بودن عامل کارکرد طبیعی آن است یعنی بعدها که نوزاد بالغ شد و ازدواج کرد در این محیط خنک کار بهتری از نظر اسپرمسازی انجام خواهد داد بنابراین وجود آن به داخل کیسه قانون طبیعت است و حتماً بایستی بیضه کودک در یک سالگی در داخل کیسه قرار گرفته باشد.
متأسفانه بسیاری از پزشکان و همکاران نگران هستند که بیهوشی ناشی از جراحی برای کودک مضر باشد در حالی که کبد نوزاد پس از ۶ ماهگی در برخورد با داروهای بیهوشی مانند یک فرد بزرگسال عمل میکند.
بنابراین هیچ خطری این کودک را از نظر بیهوشی تهدید نخواهد کرد مگر در مواردی خاص که در این صورت پزشک بیهوشی در صورت وجود بیماری پیشنهاد میکند این جراحی در سن بالاتر انجام شود.
از آنجایی که این جراحی نیازمند بیهوشی است در کمتر از ۶ ماهگی این جراحی انجام نمیشود زیرا بیهوشی در کودکان زیر ۶ ماه به صورت انتخابی مشکلاتی ایجاد میکند بنابراین درمان را باید پس از ۶ ماهگی تا یک سالگی انجام داد.
منبع:hidoctor.ir
ادامه مطلب ...
قدم جدید برای درمان ناشنوایی مادرزادی
[ad_1]
قدم جدید برای درمان ناشنوایی مادرزادی
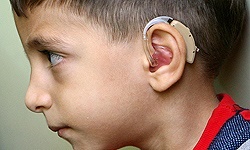
دانش > پزشکی - ایرنا نوشت: محققان دانشگاه توکیو موفق به رشد سلول های بنیادی حلزون گوش برای درمان ناشنوایی مادرزادی شدند.
این محققان با تکیه بر سلول های بنیادی به روشی دست یافتند که قادر به اصلاح نقص ژنتیکی برای درمان ناشنوایی است؛ در این روش در مرحله اول، سلول های بنیادی حلزون گوش با موفقیت کشت داده و در مرحله بعدی این سلول ها به گوش بیمار تزریق می شوند.
معمولا ناشنوایی ارثی به دلیل جهش در ژن Gap Junction Beta 2 به وجود می آید که از هر هزار کودک، در یک نفر دیده می شود. معمولا بیماران مبتلا به ناشنوایی ژنتیکی از طریق کاشت حلزون مصنوعی درمان می شوند که به انتقال سیگنال های صوتی و شنوایی کمک می کند؛ اما سلول های بنیادی مهندسی شده محققان دانشگاه توکیو به گونه ای رشد یافته که فاقد هرگونه اختلال ژنتیکی هستند و با تزریق به بیمار، عملکرد طبیعی سلول های مو در گوش را بازیابی می کنند.
هرگوش انسان به محض تولد، حدود 11 هزار سلول مو دارد که برای انتقال سیگنال های صوتی حیاتی هستند. به مرور زمان و بر اثر قرارگرفتن در معرض صداهای شدید یا استفاده از داروهای خاص، این سلول ها از بین می روند و شنوایی کاهش می یابد.
روش توسعه یافته توسط محققان دانشگاه توکیو، علاوه بر درمان ناشنوایی مادرزادی، قادر به بهبود شنوایی در سالمندان است. قرار است این روش ظرف پنج تا 10 سال آینده برای عموم قابل استفاده شود.
نتایج این تحقیقات در نشریه Stem Cell Reports منتشر شده است.
۵۴۵۴
[ad_2]
لینک منبع
بازنشر: مفیدستان
عبارات مرتبط با این موضوع
پزشکی،سلامت،بهداشت،اخبار پزشکی،اخبار …طبق یک تحقیق جدید، میزان بالای آهن با افزایش ریسک ابتلا به دیابت در طول بارداری…پزشکی و سلامت اخبار پزشکیوسلامتاخبار پزشکی و سلامت و خبرهای جدید پزشکی و خبر سلامت و حاشیه های پزشکی و توصیه های اخبار کلینیک نوین مرکز تخصصی جامع اعصاب و …دانشمندان بریتانیایی در آزمایشی که برای اولین بار در جهان انجام میگیرد، عوارض ناشی بیماریهای سگ ها را بشناسیم و مقابله با آنها را …دنیای امروزی دنیایی است که برای نگهداری جانوران خانگی بایستی علوم زیستی و طب قرآنی و دکتر جمشید خدادادی درمان هاکتاب جدید استاد جمشید خدادادی به زودی آماده عرضه خواهد گردید این کتاب که کلید ورود اخبار کلینیک نوین مرکز تخصصی جامع اعصاب و روان کلینیک دانشمندان بریتانیایی در آزمایشی که برای اولین بار در جهان انجام میگیرد، عوارض ناشی از پزشکی،سلامت،بهداشت،اخبار پزشکی،اخبار سلامت،خبرهای پزشکی طبق یک تحقیق جدید، میزان بالای آهن با افزایش ریسک ابتلا به دیابت در طول بارداری… پزشکی و سلامت اخبار پزشکیوسلامت اخبار پزشکی و سلامت و خبرهای جدید پزشکی و خبر سلامت و حاشیه های پزشکی و توصیه های پزشکی و طب قرآنی و دکتر جمشید خدادادی درمان ها کتاب جدید استاد جمشید خدادادی به زودی آماده عرضه خواهد گردید این کتاب که کلید ورود به طب بیماریهای سگ ها را بشناسیم و مقابله با آنها را بیاموزیم دنیای امروزی دنیایی است که برای نگهداری جانوران خانگی بایستی علوم زیستی و فیزیولوژیکی آنها
ادامه مطلب ...
اسید فولیک از نقایص مادرزادی پیشگیری می کند
[ad_1]مفیدستان:
به گزارش جام جم آنلاین از مهر، طبق توصیه های قبلی محققان، زنان باردار یا دارای توانایی بارداری باید روزانه مکمل حاوی ۴۰۰ و ۸۰۰ میکروگرم اسیدفولیک مصرف کنند تا از نقایص احتمالی مادرزادی پیشگیری شود.
نقایص لوله های عصبی زمان روی می دهد که مغز یا نخاع به شکل مناسبی رشد نکرده باشند و منجر به بروز معلولیت های جدی و یا حتی مرگ شود.
اگر زنان ماهی یک عدد مکمل اسید فولیک قبل از بارداری مصرف کنند بسیار سودمند خواهد بود و باید مصرف آن را در سه ماهه اول بارداری ادامه دهند.
به طورطبیعی اسیدفولیک همراه با ویتامین B در بسیاری از میوه ها و سبزیجاتی نظیر سبزیجات پربرگ سبز، بروکلی و آب پرتقال یافت می شود.
با این حال بسیاری از زنان میزان توصیه شده اسید فولیک را از طریق رژیم غذایی شان بدست نمی آورند.
دکتر الکس کمپر، سرپرست تیم تحقیق از دانشگاه دوک در کارولینای شمالی، در این باره می گوید: «ما با اسناد و شواهد متقاعدکننده ای دریافته ایم که ریسک بروز نقص لوله عصبی در زمانیکه زنان روزانه ۴۰۰ تا ۸۰۰ میکروگرم مکمل اسید فولیک مصرف می کنند می تواند کاهش یابد.»
[ad_2]
لینک منبع
بازنشر: مفیدستان
عبارات مرتبط با این موضوع
مواد غذایی بهترین منبع تامین اسید فولیک بدن استاستفاده از فولیک اسید به صورت مکمل توصیه نمی شود و تامین اسید فولیک بدن از طریق برنامه مصرف فولیک اسید در بارداری پرتال پارسه گردمصرففولیکاسیددرخانم هدیه استفاده از اسید فولیک امکان نقائص لوله عصبی را کمتر می کند و به این معنانیست حاملگی – پزشکان ایرانماماییحاملگی مشاوره قبل از حاملگی مشاوره قبل از بارداری، طب پیشگیری مربوط به بارداری و غنی سازی آرد گندم با آهن و اسیدفولیکغنی سازی آرد غنی سازی آرد گندم از حدود سال پیش در کشورهای آمریکا و انگلیس اجرا شده زنان باردار حتما قرص آهن و اسیدفولیک بخورندقرص آهن و بارداری یک مطالعه جدید نشان داده است که مصرف روزانه آهن طی بارداری می پیشگیری و درمان نواقص لوله عصبی دانشنامه فرزندنوپاپیشگیری از نقص لوله عصبی علل نواقص لوله عصبی نامشخص است، اما معلوم شده که اگر زن به با این ترفندها صاحب دوقلو شویددوقلو تحقیقات جدید پژوهشگران نشان داده است خانم هایی که قبل از دوران بارداری از اسید آشنایی با مکمل ها و قرص های ویتامین – پزشکان ایرانپزشکی ورزشیاطلاعات مورد نیاز شما در رابطه با مکمل ها و قرص های ویتامین آیا مصرف روزانه یک یا دو یا راهکارهای افزایش قوای جنسیهر گونه تغییر قابل توجه در وضعیت هورمونهای زنانه، عملکرد جنسی زنان را مختل میکند آزمایشات قبل از بارداری برای زنان سایت نی نی کدهآزمایشات قبل از بارداری برای زنان تبریک میگم، شما قصد دارید مامان بشید؛ در ادامه مهم مواد غذایی بهترین منبع تامین اسید فولیک بدن است استفاده از فولیک اسید به صورت مکمل توصیه نمی شود و تامین اسید فولیک بدن از طریق برنامه های مصرف فولیک اسید در بارداری پرتال پارسه گرد مصرففولیک خانم هدیه استفاده از اسید فولیک امکان نقائص لوله عصبی را کمتر می کند و به این معنانیست حاملگی – پزشکان ایران مامایی حاملگی مشاوره قبل از حاملگی مشاوره قبل از بارداری، طب پیشگیری مربوط به بارداری و زایمان غنی سازی آرد گندم با آهن و اسیدفولیک غنی سازی آرد غنی سازی آرد گندم از حدود سال پیش در کشورهای آمریکا و انگلیس اجرا شده است و پیشگیری و درمان نواقص لوله عصبی دانشنامه فرزند نوپا پیشگیری از نقص لوله عصبی علل نواقص لوله عصبی نامشخص است، اما معلوم شده که اگر زن به مدت یک زنان باردار حتما قرص آهن و اسیدفولیک بخورند قرص آهن و بارداری یک مطالعه جدید نشان داده است که مصرف روزانه آهن طی بارداری میتواند خطر با این ترفندها صاحب دوقلو شوید دوقلو تحقیقات جدید پژوهشگران نشان داده است خانم هایی که قبل از دوران بارداری از اسید فولیک آشنایی با مکمل ها و قرص های ویتامین – پزشکان ایران پزشکی ورزشی اطلاعات مورد نیاز شما در رابطه با مکمل ها و قرص های ویتامین آیا مصرف روزانه یک یا دو یا ده راهکارهای افزایش قوای جنسی هر گونه تغییر قابل توجه در وضعیت هورمونهای زنانه، عملکرد جنسی زنان را مختل میکند هر آزمایشات قبل از بارداری برای زنان سایت نی نی کده آزمایشات قبل از بارداری برای زنان تبریک میگم، شما قصد دارید مامان بشید؛ در ادامه مهم ترین
ادامه مطلب ...
یک ویروس مادرزادی عامل سرطانهای دوران کودکی
[ad_1]یک ویروس مادرزادی عامل سرطانهای دوران کودکی
دانش > پزشکی - همشهری آنلاین:
اکثر موارد لوسمی لنفوبلاستیک حاد (شایعترین سرطان دوران کودکی) ریشه در دوران بارداری دارد.
همچنین یک فرضیه بحثبرانگیز وجود دارد که عفونت مادرزادی میتواند نقش مهمی در ابتلا به این بیماری بازی کند.
به گزارش ایسنا به نقل از مدیکال نیوز تودی، استفان فرانسیس مولف این پژوهش و استادیار اپیدمیولوژی در دانشگاه نوادا و دانشگاه کالیفرنیا، سانفرانسیسکو و همکارانش میگویند: کودکانی که به سرطان مبتلا میشوند دارای تست مثبت ویروس هرپس سیتومگالوویروس در هنگام تولد بودهاند.
لوسمی لنفوبلاستیک حاد (ALL) در زمان کودکی، زمانی ایجاد میشود که مغز استخوان بیش از حد گلبول سفید نابالغ تولید میکند.
این سلولهای نابالغ، مانند سلولهای دیگر رشد نکرده و نمیتوانند به خوبی با عفونتها مبارزه کنند.
همچنین با افزایش تعداد آنها، فضای کمتری برای سلولهای بنیادی در جهت تولید گلبولهای سفید سالم، گلبولهای قرمز خون و پلاکت وجود دارد که این امر سبب عفونت، کم خونی و خونریزی میشود. این سرطان، شایعترین نوع سرطان در کودکان بوده و در بین سنین 2 تا 6 سال رخ میدهد.
محققان در این پژوهش، ابتلای کودکان به این نوع سرطان را به دلیل وجود یک ویروس مادرزادی میدانند.
سیتومگالوویروس (CMV) یک ویروس تبخال است که افرادی با سنین مختلف را مبتلا میکند. بیش از نیمی از بزرگسالان تا سن 40 سالگی به CMV آلوده میشوند.
هنگامی که یک شخص به CMV آلوده میشود، این ویروس تا آخر عمر در بدن وی به حالت خفته باقی میماند. اکثر مردم هیچ علایم و نشانهای از ابتلا به عفونت CMV را تجربه نمیکنند.
با این حال، این ویروس در دوران بارداری فعال شده و به جنین انتقال مییابد.
از عواقب جدی این ویروس میتوان به نواقص مادرزادی مانند ناشنوایی در نوزادان اشاره کرد.
همچنین افرادی که دارای سیستم ایمنی ضعیف هستند دچار مشکلات جدی سلامت از عفونت CMV خواهند شد.
در این مطالعه، پروفسور فرانسیس و همکارانش عفونت مغز استخوان در 127 کودک مبتلا به ALL را با 38 کودک مبتلا به نوع دیگری از سرطان خون (لوسمی میلوئید حاد (AML) ) مقایسه کردند.
آنها دریافتند کودکانی که به ALL دچار شدهاند 3.71 بار بیشتر از سایر کودکان به CMV در هنگام تولد مبتلا بودند.
یافتههای این پژوهش در مجله Blood به چاپ رسیده است.
[ad_2]
لینک منبع
بازنشر: مفیدستان
عبارات مرتبط با این موضوع
بیماری واگیر پزشکان ایرانتبخال یک ویروس است که بر روی سیستم عصبی انسان تاثیر می گذارد، سلول های عصبی پوست که مامایی پزشکان ایران تقریباً یک سوم بچه های متولد شده از مادران مبتلا به ایدز ، در طی دوران بارداری ، حین پزشکی،سلامت،بهداشت،اخبار پزشکی،اخبار …پزشکی،سلامت،بهداشت،اخبار پزشکی،اخبار سلامتوزارت بهداشت،اخبار سلامت و پزشکی متخصص گوارش کرج سندرم روده تحریک پذیر یک بیماری معمول بوده که در روده بزرگ رخ می دهد سندرم روده ژنتیک جدیدترین خبرهای علمی روز دنیاژنتیکپژوهشگران علوم پزشکی می گویند نتایج یک مطالعه جدید نشان داده است که عدم توجه به بارداری، زایمان، علائم بارداری، علائم زایمان کودکآشنایی با زایمان طبیعیبارداریعلایم بارداریمقاربتلباس باردرایتست باردارینشانه اخبار علمی پزشکی سایت پزشکان بدون مرزبعد از گذشت یک تا دو ماه از ورود به بدن، ۴۰ تا ۹۰ درصد از افراد علائم شبه آنفولانزایی کسانی که به سختی غذا را میبلعندبه محض اینکه یک لقمه غذا برمیدارد و به دهان میگذارد، احساس خفگی میکند این حس تا اخبار کلینیک نوین مرکز تخصصی جامع اعصاب و …طرحوارهها یا همان الگوهای مضر و آسیبزایی که از دوران کودکی با ما همراه هستند مقالات پزشکی و بهداشتی،توصیه های پزشکی ، …اخبار پزشکی مقالات پزشکی شناخت بیماری ها علائم بیماری ها درمان بیماری ها بیماری بیماری واگیر پزشکان ایران تبخال یک ویروس است که بر روی سیستم عصبی انسان تاثیر می گذارد، سلول های عصبی پوست که از مامایی پزشکان ایران تقریباً یک سوم بچه های متولد شده از مادران مبتلا به ایدز ، در طی دوران بارداری ، حین زایمان پزشکی،سلامت،بهداشت،اخبار پزشکی،اخبار سلامت،خبرهای پزشکی پزشکی،سلامت،بهداشت،اخبار پزشکی،اخبار سلامتوزارت بهداشت،اخبار سلامت و پزشکی،خبرهای متخصص گوارش کرج سندرم روده تحریک پذیر یک بیماری معمول بوده که در روده بزرگ رخ می دهد سندرم روده تحریک ژنتیک جدیدترین خبرهای علمی روز دنیا ژنتیک پژوهشگران علوم پزشکی می گویند نتایج یک مطالعه جدید نشان داده است که عدم توجه به نیازهای اخبار کلینیک نوین مرکز تخصصی جامع اعصاب و روان کلینیک طرحوارهها یا همان الگوهای مضر و آسیبزایی که از دوران کودکی با ما همراه هستند، انواع و بارداری، زایمان، علائم بارداری، علائم زایمان کودک آشنایی با زایمان طبیعیبارداریعلایم بارداریمقاربتلباس باردرایتست باردارینشانه های اخبار علمی پزشکی سایت پزشکان بدون مرز بعد از گذشت یک تا دو ماه از ورود به بدن، ۴۰ تا ۹۰ درصد از افراد علائم شبه آنفولانزایی را کسانی که به سختی غذا را میبلعند به محض اینکه یک لقمه غذا برمیدارد و به دهان میگذارد، احساس خفگی میکند این حس تا حدی
ادامه مطلب ...
قدم جدید برای درمان ناشنوایی مادرزادی
[ad_1]
قدم جدید برای درمان ناشنوایی مادرزادی

دانش > پزشکی - ایرنا نوشت: محققان دانشگاه توکیو موفق به رشد سلول های بنیادی حلزون گوش برای درمان ناشنوایی مادرزادی شدند.
این محققان با تکیه بر سلول های بنیادی به روشی دست یافتند که قادر به اصلاح نقص ژنتیکی برای درمان ناشنوایی است؛ در این روش در مرحله اول، سلول های بنیادی حلزون گوش با موفقیت کشت داده و در مرحله بعدی این سلول ها به گوش بیمار تزریق می شوند.
معمولا ناشنوایی ارثی به دلیل جهش در ژن Gap Junction Beta 2 به وجود می آید که از هر هزار کودک، در یک نفر دیده می شود. معمولا بیماران مبتلا به ناشنوایی ژنتیکی از طریق کاشت حلزون مصنوعی درمان می شوند که به انتقال سیگنال های صوتی و شنوایی کمک می کند؛ اما سلول های بنیادی مهندسی شده محققان دانشگاه توکیو به گونه ای رشد یافته که فاقد هرگونه اختلال ژنتیکی هستند و با تزریق به بیمار، عملکرد طبیعی سلول های مو در گوش را بازیابی می کنند.
هرگوش انسان به محض تولد، حدود 11 هزار سلول مو دارد که برای انتقال سیگنال های صوتی حیاتی هستند. به مرور زمان و بر اثر قرارگرفتن در معرض صداهای شدید یا استفاده از داروهای خاص، این سلول ها از بین می روند و شنوایی کاهش می یابد.
روش توسعه یافته توسط محققان دانشگاه توکیو، علاوه بر درمان ناشنوایی مادرزادی، قادر به بهبود شنوایی در سالمندان است. قرار است این روش ظرف پنج تا 10 سال آینده برای عموم قابل استفاده شود.
نتایج این تحقیقات در نشریه Stem Cell Reports منتشر شده است.
۵۴۵۴
[ad_2]
لینک منبع
بازنشر: مفیدستان
عبارات مرتبط با این موضوع
پزشکی،سلامت،بهداشت،اخبار پزشکی،اخبار …طبق یک تحقیق جدید، میزان بالای آهن با افزایش ریسک ابتلا به دیابت در طول بارداری…پزشکی و سلامت اخبار پزشکیوسلامتاخبار پزشکی و سلامت و خبرهای جدید پزشکی و خبر سلامت و حاشیه های پزشکی و توصیه های اخبار کلینیک نوین مرکز تخصصی جامع اعصاب و …دانشمندان بریتانیایی در آزمایشی که برای اولین بار در جهان انجام میگیرد، عوارض ناشی بیماریهای سگ ها را بشناسیم و مقابله با آنها را …دنیای امروزی دنیایی است که برای نگهداری جانوران خانگی بایستی علوم زیستی و طب قرآنی و دکتر جمشید خدادادی درمان هاکتاب جدید استاد جمشید خدادادی به زودی آماده عرضه خواهد گردید این کتاب که کلید ورود اخبار کلینیک نوین مرکز تخصصی جامع اعصاب و روان کلینیک دانشمندان بریتانیایی در آزمایشی که برای اولین بار در جهان انجام میگیرد، عوارض ناشی از پزشکی،سلامت،بهداشت،اخبار پزشکی،اخبار سلامت،خبرهای پزشکی طبق یک تحقیق جدید، میزان بالای آهن با افزایش ریسک ابتلا به دیابت در طول بارداری… پزشکی و سلامت اخبار پزشکیوسلامت اخبار پزشکی و سلامت و خبرهای جدید پزشکی و خبر سلامت و حاشیه های پزشکی و توصیه های پزشکی و طب قرآنی و دکتر جمشید خدادادی درمان ها کتاب جدید استاد جمشید خدادادی به زودی آماده عرضه خواهد گردید این کتاب که کلید ورود به طب بیماریهای سگ ها را بشناسیم و مقابله با آنها را بیاموزیم دنیای امروزی دنیایی است که برای نگهداری جانوران خانگی بایستی علوم زیستی و فیزیولوژیکی آنها
ادامه مطلب ...
شناخت شایع ترین بیماری مادرزادی قلب کودکان
[ad_1]یک فوق تخصص قلب کودکان شایع ترین بیماری مادرزادی قلب کودکان را مربوط به نقص دیواره بطنی قلب دانست.
به گزارش باشگاه خبرنگاران جوان، دکتر بهزاد علیزاده درکنفرانس علمی بیماری های مادرزادی و ساختاری قلب که در بیمارستان رضوی مشهد برگزار شد گفت: در دیواره بطن چپ و راست قلب یک فرد سالم در حالت طبیعی فاصله ای وجود ندارد اما در برخی موارد دیواره بطن چپ و راست قلب به طور مادرزادی از طریق منافذی به هم متصل شده که از نقایص بیماری های قلبی محسوب می شود.
وی اظهار داشت: هم اکنون استفاده از تجهیزات پیشرفته برای تشخیص بیماری های مادرزادی قلب در دوران جنینی نیز درکشور انجام می شود.
استاد یار دانشگاه علوم پزشکی مشهد ابراز داشت:در صورت وجود بیماری مادرزادی قلب تا هفته چهاردهم بارداری ، مادر می تواند در صورت تایید سه پزشک متخصص به پزشکی قانونی برای سقط جنین خود مراجعه کند.
علیزاده افزود: همگام با تحقیقاتی که در سایر کشورهای دنیا برای روش درمان بیماری مادرزادی قلبی وجود دارد در ایران هم تحقیقات فراوانی در این زمینه در حال انجام است.
وی گفت: موارد فراوانی از انجام عمل های موفقیت آمیز درمان های جنینی در دانشگاه های شیراز و توسط دکتر آموزگار و تیم پزشکی ایشان انجام شده است.
فوق تخصص قلب کودکان ابراز داشت: بشر هنوز در مورد روش های نوین تشخیص بیماری های مادرزادی قلبی در دوران جنینی در ابتدای فعالیتهای تحقیقاتی است و مطالعات و تحقیقات فراوانی را در این زمینه می طلبد.
علیزاده اظهارداشت: در کشور ما بیماری های مادرزادی قلب بسیار شیوع پیدا کرده است و یک درصد از نوازدان مبتلا به بیماری های مادرزادی قلب هستند.
وی ابراز داشت: ابتلا به بیماری های قلبی طیف وسیعی از مبتلایان را در بر می گیرد که ممکن است تا اخر عمر همراه فرد باشد و حتی ممکن است است فردی از بیماری خود آگاه نباشد که اختلالاتی را برای فرد در دوران زندگی ایجاد می کند.
استاد یار دانشگاه علوم پزشکی مشهد در حال حاضر درمان های دارویی، روش های تهاجمی درمان مانند جراحی است از دیگر اقداماتی است که برای درمان بیماری های مادرزادی در کشور انجام می شود.
علیزاده اظهار داشت: هم کنون در تجهیز کشور به وسایل و ملزومات پزشکی پیشرفت فراوانی وجود داشته است و ترکیه دیگر کشوری است در منطقه هم از این تجهیزات جدید پزشکی بهره مند است.
فوق تخصص قلب کودکان ابراز داشت: در واقع از کشورهای عربی ، کشورهای آسیای میانه و افغانستان برای تشخیص و درمان بیماری های قلبی مادرزادی به کشور می آیند.
کنفرانس علمی "بیماری های مادرزادی و ساختاری قلب" به مدت یک روز در مشهد برپاشد که 250نفر از متخصصان و جراحان قلب در این همایش به بحث و تبادل نظر پرداختند.
[ad_2]
لینک منبع
بازنشر: مفیدستان
عبارات مرتبط
کلماتی برای این موضوع
شناخت شایع ترین بیماری مادرزادی قلب کودکانیک فوق تخصص قلب کودکان شایع ترین بیماری مادرزادی قلب کودکان را مربوط به نقص دیواره شناخت شایع ترین بیماری مادرزادی قلب کودکانشناخت شایع ترین بیماری مادرزادی قلب کودکان به گزارش باشگاه خبرنگاران جوان، دکتر شناخت شایع ترین بیماری مادرزادی قلب کودکان لادینشناختشایعترینبیماریشناخت شایع ترین بیماری مادرزادی قلب کودکان به گزارش باشگاه خبرنگاران جوان، دکتربیماریهای قلبی در کودکان نسخه قابل چاپبعضی ازعلایم بیماریهای مادرزادی قلب در کودکان شناخت ، پیشگیری و شایع ترین بیماری دکتر فریدون آشنایی فوق تخصص بیماریهای قلب … مادرزادی قلب شایع بیماری مادرزادی قلب مادرزادی قلب در کودکان شایع ترین بیماری مادرزادی قلبی کدام است؟بیماری مادرزادی قلبی شایع ترین بیماری شایع ترین بیماری مادرزادی قلب است بیماریهای مادرزادی قلب بیماریهای و شایع ترین علت این بیماری را به رسمیت شناخت به بیماری مادرزادی قلب است بیماری مادرزادی قلب کودکان سایت پزشکان بدون مرز بیماری مادرزادی قلب می مادرزادی قلب در کودکان ساده ترین بیماری کتاب کودک، دبستان و پیش دبستان بیماری مادرزادی قلب هستند شایع ترین بیماری مادرزادی قلب در کودکان شناخت و بیماری های کودکان بیماری نوزاد بیماری کودک کودک شایع کودکان عفونت گوش بیماری در کودکان بیماریهای کودکانبیماری قلب کودکان
ادامه مطلب ...
نقش پدر در نواقص مادرزادی نوزاد
[ad_1]محققان در مرکز پزشکی دانشگاه جورج تاون، پژوهش جدیدی را انجام دادهاند که نشاندهنده ارتباط بین نواقص هنگام تولد و سن پدر، استفاده از الکل و عوامل محیطی است.
 به گزارش مشرق به نقل از نشریه سلولهای بنیادی، محققان این مرکز پزشکی بر این باورند که این نواقص نتیجه تغییرات اپی ژنتیک است که به طور بالقوه میتواند نسلهای متعدد آینده را تحت تاثیر قرار دهد.
به گزارش مشرق به نقل از نشریه سلولهای بنیادی، محققان این مرکز پزشکی بر این باورند که این نواقص نتیجه تغییرات اپی ژنتیک است که به طور بالقوه میتواند نسلهای متعدد آینده را تحت تاثیر قرار دهد.
این پژوهش نشان میدهد که هم پدر و هم مادر نقش بسزایی در وضعیت سلامت فرزندان خود دارند.
دانشمندان این پژوهش بر این باورند که شرایط تغذیه ای، هورمونی و روانی مادر به طور دائم ساختار اعضا، پاسخهای سلولی و بیان ژن در فرزندان را تغییر میدهد.
اما پژوهش جدید نشان میدهد که این امر در مورد پدران نیز صدق میکند و سن پدر میتواند در مولکولهایی که کنترل عملکرد ژن را بر عهده دارند نقش بسزایی داشته باشد. به این ترتیب، یک پدر نه تنها میتواند بر فرزندان خود تاثیر بگذارد، بلکه توانایی تاثیر بر نسلهای آینده را نیز دارد.
برای مثال، یک نوزاد می تواند با اختلالات جنینی مربوط به مصرف الکل (FASD) متولد شود، حتی اگر مادرش هرگز الکل مصرف نکرده باشد.
75 درصد از کودکان مبتلا به FASD دارای پدرانی هستند که الکل مصرف میکنند. این امر نشان میدهد که مصرف الکل توسط والدین تاثیر منفی بر روی فرزندان دارد.
به گفته محققان، این پژوهش نیازمند اجرایی شدن و ساماندهی بوده تا بتوان آن را در زندگی بکار گرفت و برای درک بهتر این تأثیرات اپی ژنتیک بر روی یک کودک، آنها نیاز به مطالعه فعل و انفعالات بین اثرات مادری و پدری، به صورت مجزا هستند.
این پژوهش در American Journal of Stem Cells منتشر شده است.
[ad_2]
لینک منبع
بازنشر: مفیدستان
عبارات مرتبط
کلماتی برای این موضوع
تغذیه و رژیم درمانی ☀عوارض دیابت بارداری دیابت حاملگی چیست؟ به بالا رفتن قند خون در هنگام بارداری دیابت بــارداری و نـــابــاروری در وبـــلاگ هفته اسپرم و تخمک همدیگر را در لوله فالوپ ملاقات می کنند در خانمهایی که پریود روزه دهملا پزشکی– نوزاد از بدو تولد تا شش ماهگی بطور انحصاری از شیر مادر تغذیه شود شیر در روزهای اول سیگار و دخانیات سیگار چیست ؟ کلمه اى اسپانیایى است که از سیگارا به معنى در کاغذ پیچیدن مشتق شده استخوراکی برای سه ماه اول بارداری دکتر حسن کرباسی …دکتر حسن کرباسی متولد که تحصیلات ابتدایی را در دبستان بونصر شیبانی شهرستان آران و بارداری مامانای مهربون بخونندبارداریسقط جنین در صورتی باید صورت گیرد که در صورت تایید پزشک سلامت مادر در معرض خطر جدی قرار دوستانی که تزریق چربی داشتند بفرمایید تو لب، …دوستایی که تازه به تاپیک ملحق شدید در این تاپیک فقط تجربه کسایی که تزریق چربی کردند از چهره خوانیروانشناسی چهرهزبان حرکات بدنمهارتهای …سرگزمی و جالب نابهنجاری های ناشی از نقیصه های ذهنی نابهنجاری های ناشی از مشکلات چهار ستاره مانده به صبحهزار کتاب؛ قبلتر دربارهی جکلین ویلسون و لیزیِ دهن زیپیاش در هزار کتاب خوانده
ادامه مطلب ...