مجله مطالب خواندنی
سبک زندگی، روانشناسی، سلامت،فناوری و ....مجله مطالب خواندنی
سبک زندگی، روانشناسی، سلامت،فناوری و ....پرخوری عصبی: علائم، تشخیص و درمان
[ad_1]
خبرگزاری آریا - 
پرخوری عصبی اختلال در خوردن است که در آن فرد ابتدا مقدار زیادی غذا میخورد و سپس با ایجاد استفراغ عمدی یا مصرف ملین یا مدر میکوشد از افزایش وزن خود جلوگیری کند. این شرایط میتواند منجر به ایجاد عوارض حاد و جدی همچون کم آبی در بدن، مشکلات در ریتم قلب و آسیب دائمی به مری شود. این بیماری بیشتر در نوجوانان یا بزرگسالان جوان دیده میشود اما احتمال بروز آن در هر سنی وجود دارد. در ایالت متحده آمریکا، حدود 1.5 درصد از زنان و 0.5 درصد از مردان به این بیماری مبتلا هستند.
نشانهها پرخوری عصبی:معمولا بر اساس گفتههای موسسه ملی سلامت، این بیماری با پرخوریهای مکرر شناخته میشود که معمولا با پاکسازی همراه است. در طول دورههای پرخوری، بیمار حس میکند کنترل خود را بر روی غذا خوردن از دست داده است. به همین خاطر احساس شرمندگی، گناه یا ناراحتی خواهد داشت و سعی میکند رفتار خود را از دید سایر افراد پنهان کند. برای جبران چنین رفتارهایی، بیمار تلاش میکند پاکسازیهای لازم را انجام دهد. این پاکسازی معمولا در برگیرنده استفراغ عمدی، استفاده از ملینها و تمرینات ورزشی شدید است. چنین کارهایی معمولا تنها بعد از وعدههای غذایی بزرگ رخ نمیدهد بلکه فرد سعی میکند این کارها را بعد از یک میان وعده نیز انجام دهد. افرادی که مبتلا به پرخوری عصبی هستند ممکن است از اضافه وزن خود بترسند. آنها فکر میکنند بسیار سنگین تر از وزن واقعی خود هستند. از آنجایی که افراد مبتلا به این بیماری اغلب وزن نرمال و طبیعی دارند، شرایط آنها ممکن است توسط سایر افراد قابل شناسایی نباشد. بر اساس مطالعات انجام شده در سال 2012، حدود 65 درصد از افرادی که مبتلا به پرخوری عصبی بودند وزن طبیعی داشتند و تنها 3.5 درصد از آنها دچار اضافه وزن شده بودند. دوستان و اعضای خانواده ممکن است متوجه این موضوع شوند که افراد مبتلا به پرخوری عصبی بعد از مصرف وعدههای غذایی به دستشویی یا حمام میروند. والدین کودکانی که دارای این اختلال هستند نیز ممکن است متوجه ناپدید شدن حجم بسیار زیادی از غذاها شوند. نشانه دیگر این بیماری، تلاش مکرر افراد برای کاهش وزن است. نشانههای فیزیکی آن شامل اسیب به دندان و لثه، زخم در دهان، چرخه قاعدگی نامنظم و ضربان قلب غیر عادی است.
دلایل ایجاد پرخوری عصبی:هنوز مشخص نیست چه چیزی باعث ایجاد اختلال پرخوری عصبی میشود اما فاکتورهای فرهنگی، روانی و ژنتیک میتواند نقش مهمی در ایجاد آن بازی میکند. وجود مشکلات روانی همچون کمبود اعتماد به نفس و رفتارهایی مانند رژیم غذایی دشوار میتواند خطر توسعه این اختلال را تا حد زیادی افزایش دهد. خطر افزایش پرخوری عصبی در افرادی که مادر یا خواهرشان از آن رنج میبرند نیز وجود دارد. زنان نیز به خاطر فشارهای فرهنگی ممکن است به لاغر شدن روی بیاورند.
تشخیص پرخوری عصبی:تشخیص پرخوری عصبی بعد از معاینه،آزمایش خون و ادرار و ارزیابی روانی انجام میشود. در آزمایش خون و ادرار پزشک متخصص به دنبال تعادل الکترولیتها یا کم آبی خواهد بود. همچنین بررسی قلب، ریهها و استخوانها نیز انجام میشود. از آنجایی که پرخوری عصبی به عنوان یک بیماری روانی در نظر گرفته میشود پزشکان از معیارهای موجود در dsm استفاده میکنند. این راهنما بیان میکند که به منظور تشخیص افراد مبتلا به پرخوری عصبی، باید یک فرد دوره پرخوری و پاکسازی را حداقل به مدت یک هفته و دوره زمانی سه ماهه داشته باشد.
فاکتورهای خطر:زنان بیشتر از مردان در معرض ابتلا به این اختلال قرار دارند. بر اساس یافتههای مرکز سلامت زنان، حدود 85 تا 90 درصد از بیمارانی که به پرخوری عصبی مبتلا میباشند، خانم هستند. اما این اختلال در مردان نیز میتواند وجود داشته باشد. اختلالات مرتبط با خوردن در میان ورزشکاران همچون ژیمناستها، دوندهها و کشتی گیران بیشتر شایع است.
درمان پرخوری عصبی:غلبه کردن بر پرخوری عصبی به نظر فرایند دشواری می رسد زیرا بیماران به چرخه خوردن و پاکسازی پایبندند. به همین خاطر شکستن چنین چرخه ای بسیار سخت خواهد بود به خصوص اگر درمان به درستی انجام نشود. به طور کلی حدود یک سوم از بیماران بهبود می یابند و یک سوم از آنها همانگونه که قبلا بودهاند باقی میمانند. یک سوم از بیماران نیز در طول زمان بدتر میشوند. درمان پرخوری عصبی شامل ترکیبی از روان درمانی، استفاده از دارو، آموزش تغذیهای و گروههای حمایتی است. مشاوره نیز ممکن است دربرگیرنده درمانهای رفتاری شناختی یا خانواده درمانی باشد. درمان رفتاری شناختی نیز به منظور آموزش افراد برای تشخیص رفتارها و افکار پرخطر مورد استفاده قرار میگیرد. خانواده درمانی نیز برای افراد جوان یا کودکانی که مبتلا به این بیماری هستند استفاده میشود. خانواده درمانی بر روی حمایت خانواده و والدین تکیه دارد. گروههای حمایتی برای افرادی که مبتلا به پرخوری خفیف هستند و مشکلات سلامتی دیگری ندارند مفید است.برخی از افراد ممکن است برای ادامه درمان خود از مراکز موجود کمک بگیرند.داروهای ضدافسردگی نیز برای درمان هر نوع افسردگی یا اضطراب مرتبط با پرخوری عصبی تجویز میشود. متخصص تغذیه نیز می تواند در توسعه رژیم غذایی سالم و بهبود عادتهای خوردن به فرد کمک کند.برای بیمارانی که وزن بسیار کمی دارند، متخصص تغذیه برنامه ای را برای بازگشت به وزن نرمال و طبیعی ایجاد میکند. برخی از اوقات ممکن است بیمار برای تصحیح عدم تعادل الکترولیتها در بیمارستان بستری شود. البته طول بستری شدن تنها یک یا دو روز است. خانواده یا دوستانی که متوجه نشانههای پرخوری عصبی در یک فرد میشوند باید هر چه سریع تر او را نزد پزشک متخصص ببرند.
[ad_2]
لینک منبع
بازنشر: مفیدستان
عبارات مرتبط با این موضوع
افسردگی تشخیص و راه درمان آرشیو …راه های درمان اضطراب یکی از راه های درمان اضطراب تمرکز و تلقین است تمرکز و تلقین شفاگر درمان بیماری ها با آبمقالات هو الشافی علائم انواع مزاج ها بهترین و منطقی ترین روش این است که ابتدا طبع و طب قرآنی و دکتر جمشید خدادادی درمان هاطب قرآنی و دکتر جمشید خدادادی درمان ها فرهنگ تغذیه از نگاه قرآن استاد جمشید خدادادی اطلاعات دارویی اطلاعات عمومی دارو فلوکستین موارد و مقدار مصرف موارد و مقدار مصرف الف افسردگی، بیماری دوقطبی بررسی علل نازایی در زنان سایت پزشکان بدون مرزمطالب مرتبط جهت مطالعه بیشتر راهنمای پیشگیری از بروز مسمومیت ها در اطفال و کودکانمطالب جالب در باره ریاضی توصیه های دکتر خدادادی …اصلی ترین آیه در مورد غذا می گوید دقت کنید و بنگرید چه میخورید یعنی با توجه به طبع که تاخیر و یا قطع پریود ایران کهن منتاخیر و یا قطع پریود وزیر ارشاد ایران خودم عضو فیسبوکم و این از مصادیق مجرمانه نیستدیابت سایت پزشکان بدون مرزشیوع بیماری دیابت روز به روز بیشتر می شود با توجه به افزایش امید به زندگی و افزایش سن سیتالوپرام عوارض و فایده ها ناظرانجمن های پزشکی سال تشخیص بیماری دکتر معالج آن چند نفر داروی مورد استفاده انرژی چیست و چگونه مقدار دریافت آن را برآورد کنم؟ انرژی، نیرویی است که بدون آن زندگی شفاگر درمان بیماری ها با آب مقالات هو الشافی علائم انواع مزاج ها بهترین و منطقی ترین روش این است که ابتدا طبع و مزاج افسردگی تشخیص و راه درمان آرشیو انجمن راه های درمان اضطراب یکی از راه های درمان اضطراب تمرکز و تلقین است تمرکز و تلقین مانند یوگا طب قرآنی و دکتر جمشید خدادادی درمان ها طب قرآنی و دکتر جمشید خدادادی درمان ها فرهنگ تغذیه از نگاه قرآن استاد جمشید خدادادی اطلاعات دارویی اطلاعات عمومی دارو فلوکستین موارد و مقدار مصرف موارد و مقدار مصرف الف افسردگی، بیماری دوقطبی، اعتیاد مطالب جالب در باره ریاضی توصیه های دکتر خدادادی درباره اصلی ترین آیه در مورد غذا می گوید دقت کنید و بنگرید چه میخورید یعنی با توجه به طبع که ارثی تاخیر و یا قطع پریود ایران کهن من تاخیر و یا قطع پریود وزیر ارشاد ایران خودم عضو فیسبوکم و این از مصادیق مجرمانه نیست بررسی علل نازایی در زنان سایت پزشکان بدون مرز مطالب مرتبط جهت مطالعه بیشتر راهنمای پیشگیری از بروز مسمومیت ها در اطفال و کودکان انرژی چیست و چگونه مقدار دریافت آن را برآورد کنم؟ انرژی، نیرویی است که بدون آن زندگی امکان دیابت سایت پزشکان بدون مرز دیابت روی قسمت های مختلف بدن، از جمله پوست که آیینه بدن است تأثیر میگذارد و حتی گاهی علائم و سیتالوپرام عوارض و فایده ها ناظرانجمن های پزشکی سال تشخیص بیماری دکتر معالج آن چند نفر داروی مورد استفاده
ادامه مطلب ...
شپش سر؛ علائم، درمان و راههای پیشگیری
جام جم سرا به نقل از ایسنا: گاهی اوقات میتوان وجود آنها را در ابرو و مژهها هم مشاهده کرد. طبق اعلام مرکز کنترل و پیشگیری امراض آمریکا (CDC) هر سال حدود شش تا 12 میلیون مورد ابتلا به حمله شپش سر در میان کودکان 3 تا 12 ساله آمریکایی اتفاق میافتد و کودکان در سنین مدرسه بیشترین موارد ابتلا به شپش سر هستند. این حشرات موذی میتوانند در سنین مختلف برای انسان دردسرساز شوند.
علائم و نشانههای شپش سر
برخی افراد مبتلا به شپش سر از آلوده شدن خود به این حشره آگاه نیستند. هر چند چندین علامت واضح وجود دارد که نشان میدهد موهای سر دچار شپش شده است. از جمله علائم آن میتوان به موارد زیر اشاره کرد:
- احساس خارش و قلقلک در کف سر یا گردن
- بروز لکههای قرمز رنگ در کف سر، گردن و شانهها
- مشاهده شپش روی کف سر
- ظاهر شدن تخم این حشرات روی مو
- مشکل در خوابیدن و تحریکپذیری ناشی از آن
همچنین برخی افراد که به شپش مبتلا میشوند ممکن است کف سرشان زخمهایی ایجاد شود. این زخمها معمولا در نتیجه باکتریهای بدن خود فرد تولید میشوند و در محلی که شکافی بر اثر خارش پوست در کف سر ایجاد شده بوجود میآیند.
در سالهای اخیر مطالعات متعددی در آمریکا و دیگر نقاط جهان از جمله آفریقا انجام شده که نشان میدهد برخی نوعهای شپش میتوانند بیماریهای عفونی را جابهجا کنند. در یک مطالعه انجام شده آمده است که شپش سر در جمهوری کنگو میتواند موجب شیوع طاعون شود.
بهترین شیوه برای تأیید ابتلای فرد به شپش سر، مشاهده شپش زنده است. از آنجا که شپشها بسرعت حرکت میکنند بهترین راه برای کنترل آنها خیس کردن موها است. همچنین یکی دیگر از روشهای تشخیص این بیماری استفاده از شانه شپش است. نتایج مطالعه انجام شده در سال 2001 نشان میدهد استفاده از این شانه چهار برابر بیش از مشاهده عینی در تشخیص ابتلای سر به شپش مؤثر است.
از آنجایی که گاهی اوقات شوره سر با شپش اشتباه گرفته میشود لازم است فردی که اقدام به معاینه مورد مشکوک به ابتلای شپش میکند از این موجودات شناخت داشته باشد.
گزینههای موجود برای درمان شپش سر
به گفته پزشکان ایدهآلترین شیوههای درمان مواردی هستند که کاملا ایمن باشند و برای بکارگیری آنها نیازی به استفاده از ترکیبهای شیمیایی مضر نباشد و همچنین استفاده از آن راحت و مقرونبهصرفه باشد.
گزینههای درمانی متفاوتی برای شپش سر وجود دارند که میتوان به استفاده از کرمها و شامپوهای حاوی حشرهکشهای از بین برنده شپش یا همچنین شانه شپش اشاره کرد اما موثرترین اقدام در صورت ابتلا جلوگیری از گسترش آن با مشورت پزشک است.
پیشگیری از گسترش شپش سر
زمانی که ابتلای فرد به شپش تأیید شد اولین اقدام لازم پیشگیری از گسترش آن است. یکی از راههای انتقال شپش استفاده از لباس مشترک است و به همین دلیل افراد نباید از حوله، کلاه و شانه مشترک استفاده کنند.
به نقل از لایوساینس، پس از درمان، تمامی لوازمی که بیمار با آنها ارتباط مستقیم داشته باید به خوبی تمیز شوند.
ادامه مطلب ...
علائم، انواع، و راههای درمان دیسک گردن
جام جم سرا: عوامل متعددی باعث ایجاد درد در گردن و متعاقب آن دردهای تیرکِشنده در دستها میشود. از جمله این عوامل، التهاب بافتهای نرم اطراف مفصلهای مهرهای خشکی مفاصل، وضعیت نامناسب سر و شانهها، تغییر شکل مهرهها به طور اولیه یا ثانویه، آرتروز، دیسک و بیماریهای ناشی از گرفتگیهای عضلانی، و کشیدگیهای لیگامانی است.
گردن درد در اثر علتهای مختلفی مثل فعالیت و کار، آسیبها، برخی از بیماریها پدید میآید. اغلب گردن دردهائی که در اثر فعالیت ایجاد میشوند، بعلت حرکات تکراری و طولانی مدت عضلات گردن، تاندونها، لیگامانها، استخوان یا مفاصل هستند. کشیدگی بیش از حد عضلات، آسیب لیگامانها، اسپاسم عضلات یا التهاب مفاصل گردن نیز از جمله علل این مشکلات بشمار میروند.
معمولا گردن دردها در دو مقطع زمانی بروز میکنند:
۱- افراد بین سن ۲۰ تا ۴۰ سالگی که اکثرا کارمند هستند و بنا به ارگونومی محیط کارشان دچار دردهای گردن میشوند.
۲- بعد از ۵۰ سالگی که به دلیل افزایش سن رخ میدهد و فرد دچار دیسک گردن شده است.
درد ناشی از دیسک گردن، به دو شکل بروز میکند:
درد مکانیکی دیسک گردن:
این نوع درد، موضعی است و در خود ستونفقرات احساس میشود یا اینکه خیلی نزدیک مهرههاست. بیمار هنگام صبح و برخاستن از خواب، دردی احساس نمیکند و بهتدریج و با افزایش فعالیت روزانه، بر شدت آن افزوده میشود به طوری که شبهنگام به اوج خود میرسد.
درد انتشاری دیسک گردن:
دردهای ریشهای یا انتشاری معمولا در ناحیه دست احساس میشوند یعنی میتوانند در شانه، بازو، ساعد و کف دست باشند.
این نوع درد در بالای دست به صورت احساس برقگرفتگی و کوفتگی است و هرچه بیشتر به نوکانگشتان نزدیکتر میشویم، از میزان آن کاسته و علایم بیحسی آشکار میشود یعنی وقتی بین انگشت سبابه و شست بیمار کاغذی قرار میدهیم، بهراحتی میتوانیم کاغذ را از بین انگشتانش خارج کنیم.
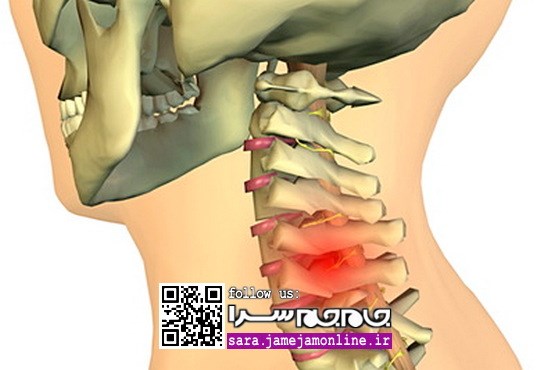 پزشک از روی انگشت بیحسشده میتواند پی ببرد که آسیب به کدام ریشه عصبی وارد شده مثلا بیحسی انگشت وسط به معنای صدمه روی ریشه هفتم و بیحسی انگشت کوچک، نشانه صدمه به ریشه هشتم گردن است.
پزشک از روی انگشت بیحسشده میتواند پی ببرد که آسیب به کدام ریشه عصبی وارد شده مثلا بیحسی انگشت وسط به معنای صدمه روی ریشه هفتم و بیحسی انگشت کوچک، نشانه صدمه به ریشه هشتم گردن است.
علائم دیسک گردن
مهمترین علامت این بیماری درد است. درد معمولا در پشت سر، پشت گردن و پشت هر دو کتف حس میشود. در صورتیکه به ریشه عصبی فشار وارد شود علائم فشار به عصب هم وجود خواهد داشت. علائم دیسک گردن عبارتند از:
درد: که به صورت تیر کشنده به شانه، بازو، ساعد و دست انتشار پیدا میکند.،
اختلال حسی: بر حسب اینکه کدام ریشه عصبی در گردن تحت فشار قرار بگیرد قسمتهای متفاوتی از اندام فوقانی و دست ممکن است دچار کاهش حس، خواب رفتگی و گز گز شود.
اختلال حرکتی: بر حسب اینکه کدام ریشه عصبی در گردن تحت فشار قرار بگیرد عضلات متفاوتی در اندام فوقانی و گردن دچار کاهش قدرت میشوند. در صورت مزمن شدن بیماری، ممکن است عضله مربوط به عصب مورد نظر دچار لاغری شود.
درمان دیسک گردن
برای درمان بدون دیسک گردن از روشهای زیر استفاده میشود:
گردنبند طبی:
این گردنبندها حرکات گردن را قدری محدود میکنند و به عضلات گردن اجازه میدهند مدتی استراحت کنند و این موجب میشود فشار به ریشههای عصبی کمتر شود. نکته مهم اینست که این گردنبندها نباید به مدت طولانی بسته شوند چون موجب ضعیف شدن عضلات گردن و بدتر شدن وضعیت بیمار میشود.
فیزیوتراپی:
فیزیوتراپی میتواند با انجام دادن نرمشهای طبی مخصوص برای افزایش قابلیت انعطاف گردن و تقویت عضلات گردن به رفع علائم دیسک گردن کمک کند. گاهی اوقات از کشش سر و گردن هم برای کاهش علائم استفاده میشود.
دارو:
پرشک معالج از داروهای ضد التهابی مثل بروفن و ناپروکسن، داروهای شل کننده عضلات و گاهی اوقات از تزریق مستقیم کورتیکوستروئید در اطراف ریشههای عصبی برای کاهش مشکلات بیمار استفاده میکند.
تزریق کورتیکواستروئید:
در صورتی که اقدامات فوق نتواند موجب کاهش مشکلات بیمار شود تزریق کورتیکواستروئید در فضای اپیدورال روش بعدی درمان است. این تزریق به توسط متخصصین انجام میشود
جراحی:
در صورت عدم پاسخ درمانی مناسب به روشهای ذکر شده و یا در مواردی که بیمار از نظر حرکتی دچار فلجی شده باشد از روشهای جراحی برای درمان دیسک گردن استفاده میشود
انجام ورزشهای گردن:
باعث تقویت عضلات گردن و افزایش انعطاف پذیری آنها شده باعث تسهیل وتسریع تغذیه دراین ناحیه میگردد.
عوامل بروز آرتروز گردن
عوامل متعددی در روند بیماری آرتروز موثرند. عواملی مثل جنسیت،نژاد، وراثت یا نحوه زندگی افراد و چاقی. بیماری آرتروز بیماری است که در آن سطح مفصل یا همان غضروف به شدت آسیب دیده و تا حد زیادی از بین رفته است، به همین جهت چرخش یا حرکت استخوان روی مفصل با درد شدید همراه است.
دیسک در بین مهرههای گردن یک ساختمان جذب کننده فشار و شوک است. دیسک بین مهرهای معمولاً با افزایش سن پیر میشود. خشک و چروکیده شده و خاصیت الاستیک خود را از دست میدهد. ارتفاع آن کم میشود و همین امر موجب میگردد مهرهها به یکدیگر نزدیک شده و فاصله آنها کم شود. با کم شدن فاصله بین مهرهها فشار زیادی روی مفاصل بین مهرهای وارد میشود که این خود موجب آرتروز یا سائیدگی این مفاصل میشود.
چند نکته درباره راههای تسکین درد
استفاده از گردنبند طبی:
برای کاهش درد استفاده از گردن بند طبی در کوتاه مدت مفید است اما در طولانی مدت راه مناسبی نیست و برای مدت بیش از چند روز کاملا مضر است و موجب ضعیف شدن عضلات گردن میگردد.
تصحیح وضعیت بدن:
شیوه نشستن. ایستادن. حالت قرار گیری در هنگام فعالیت انجام ورزش بطور روزانه در بهبود این درد بسیار موثر است جهت تسکین دردهای گردنی توصیه میشود ورزشهای کششی انجام دهند. و از انجام ورزشهایی که سبب بروز درد میشود جدا پرهیز کنید.
دانستنیهای مفید دیگر:
- همیشه گردن خود را چه در حالت ایستاده، نشسته، یا راه رفتن، صاف و عمود بر بدن نگهدارید به طوری که هیچ زاویهای با بدن نسازد.
- هرگز گردن خود را خم نکنید بلکه اگر لازم است صندلی خود را کوتاهتر کنید یا ارتفاع میز خود را بالاتر ببرید تا مجبور به خم کردن گردن خود نباشید. چرا که بسیاری از بیماریهای گردنی ناشی از خم بودن گردن به مدت طولانی است. بنابراین حتی الامکان گردن خود را خم نکنید و اگر مجبور به این کارهستید، هر از چند گاهی گردن خود را صاف کنید.
- از نرمشها و حرکاتی که در آنها مجبور به خم کردن گردن هستید دوری کنید.
- اگر کارتان نشسته است و مجبور به خم کردن گردن خود هستید حتماً با یکی از دستانتان از وزن سرتان و فشار آن بر روی مهرههای گردنی بکاهید تا کمتر دچار صدمات گردنی شوید.. شانهها و عضلات اطراف را تقویت نمایید، چرا که با افزایش قدرت و تحمل این عضلات، فشار کمتری روی مهره و دیسکهای بین مهرهای وارد میشود. (بیتوته+رادیو سلامت+جام جم سرا+پارسی طب)
ادامه مطلب ...
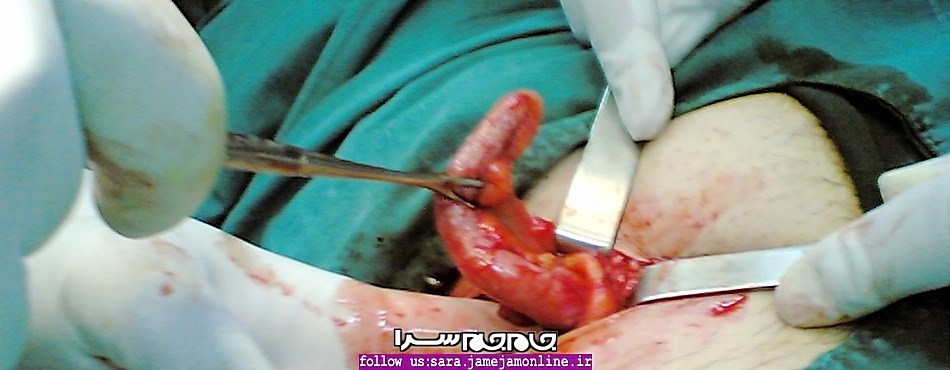
علائم، نشانهها و راهکارهای درمان تورم آپاندیس
جام جم سرا: بیتوجهی به درمان آپاندیسیت میتواند موجب مرگ فرد مبتلا شود. از این رو، بهتر است علائم آن را بشناسید و با برخی آگاهیها درباره آن آشنا شوید.
آناتومی آپاندیس
آپاندیس برآمدگی کوچک و انگشت مانندی در روده بزرگ است. آپاندیس در یک چهارم پایین و سمت راست ناحیه شکمی واقع شده است. دلیل وجود آن در بدن مشخص نیست.
عامل بروز آپاندیسیت
دانشمندان معتقدند این عارضه به دلیل نوعی انسداد در آپاندیس ایجاد میشود. این انسداد ممکن است نسبی و یا کامل باشد. انسداد کامل آپاندیس همان اتفاقی است که موجب مراجعه اورژانسی بیمار به بیمارستان و نیاز به جراحی میشود. انسداد اغلب به علت انباشت مدفوع ایجاد میشود. اما ممکن است دلایل دیگری هم داشته باشد:
· بزرگ شدن فولیکولهای لنفاوی
· کرم
· ضربه
· تومور
زمانی که آپاندیس مسدود میشود، امکان تکثیر باکتری در آن ایجاد شده و این امر موجب ایجاد عفونت میشود. فشاری که در اثر این عفونت ایجاد میشود دردآور است. این عارضه میتواند موجب فشردگی رگهای خونی آن ناحیه هم بشود. عدم وجود جریان خون در آپاندیس میتواند باعث ایجاد قانقاریا بشود. اگر آپاندیس پاره شود، مدفوع به شکم وارد میشود و وضعیتی اورژانسی ایجاد میکند.
پریتونیت نیز یکی از پیامدهای احتمالی پارگی آپاندیس خواهد بود. پریتونیت تورم بافتی است که دیواره شکمی را میپوشاند. در نتیجه پارگی آپاندیس، سایر ارگانها هم متورم خواهند شد. از جمله ارگانهایی که تحت تأثیر پارگی آپاندیس قرار خواهند گرفت میتوان به سکوم، مثانه و کولون سیگموئید اشاره کرد.
در صورتی که آپاندیس بجای پارگی و ترکیدگی، فقط نشت داشته باشد، به آبسه چرکی خواهد انجامید. این اتفاق باعث میشود عفونت در ناحیه کوچکی محدود شود. با این حال ورم چرکی هم میتواند بسیار خطرناک باشد.
از جمله علائم آپاندیسیت میتوان به موارد ذیل اشاره کرد:
· درد در ناحیه پایین و سمت راست شکم
· از دست دادن اشتها
· تهوع
· استفراغ
· اسهال
· یبوست
· ناتوانی در دفع گاز معده
· تورم شکم
· تب خفیف
· احساس بهتر بعد از اجابت مزاج
آپاندیسیت با دردهای شکمی ملایم آغاز میشود. معمولاً با گذشت زمان شدیدتر، یکنواخت و ثابت میشود. ممکن است بیمار الزاماً در عادتهای رودهای خود تغییری احساس نکند. با این حال ممکن است گاهی آپاندیسیت موجب ایجاد تغییراتی در دفع ادرار شود.
در صورتی که در قسمت راست شکم خود احساس درد میکنید و هر کدام از علائم مذکور را دارید بهترین کار مراجعه به پزشک است.
آپاندیسیت میتواند به طور ناگهانی به یک فوریت پزشکی تبدیل شود. در ۲۴ ساعت اولیه بروز علائم، پارگی به ندرت اتفاق میافتد. با این حال، میتوان گفت ۸۰% از افرادی که برای مدت ۴۸ ساعت علائم آپاندیسیت را مشاهده میکنند، به ترکیدگی آپاندیس دچار میشوند.
سوراخ شدن آپاندیس میتواند به مرگ بیمار منجر شود. خطر مرگ در اثر پارگی و نشت آپاندیس در بزرگسالان و سالمندان بیشتر است.
چگونگی تشخیص آپاندیسیت
معاینه آپاندیسیت بررسی یک چهارم پایینی و سمت راست شکم بیمار را شامل میشود. در صورتی که فرد باردار باشد، درد شدیدتر خواهد بود. در صورتی که آپاندیسیت پاره شده باشد، شکم بیمار سفت و متورم میشود.
در صورت تورم و سفتی شکم باید فوراً به پزشک مراجعه کرد. علاوه بر معاینه، تستهای مختلفی برای بررسی آپاندیسیت موجود است.
آزمایش ادرار میتواند مشخص کند که درد احیاناً به عفونت مجاری ادرار و یا سنگ کلیه مربوط نیست.
بررسیهای لگنی هم میتواند در مورد بیماران مؤنث مشخص کند که درد بیمار ناشی از مشکلات دستگاه تناسلی وی نیست. درد میتواند به عفونتهای لگنی هم مربوط باشد.
آزمایشهای بارداری هم میتواند احتمال بارداری خارج از رحم را بررسی نماید.
تصویربرداری شکمی میتواند وجود ورمهای چرکی و یا عوارض دیگر را مشخص کند. تصویربرداری شکمی میتواند از طریق اشعه ایکس، سونوگرافی و یا سی تی اسکن انجام شود.
تصویربرداری از قفسه سینه به وسیله اشعه ایکس هم میتواند وضعیت بیمار را در مورد التهاب لوب پایین و سمت راست ریه بررسی کند.
درمان آپاندیسیت
برای درمان آپاندیسیت روشهای متعددی وجود دارد. در موارد نادری ممکن است آپاندیسیت بدون انجام عمل جراحی بهبود یابد. و درمان تنها با استفاده از آنتی بیوتیکها و رژیم غذایی مملو از مایعات انجام شود. با این حال در اکثر موارد، جراحی الزامی است. اما جزئیات عمل جراحی به جزئیات وضعیت بیمار بستگی خواهد داشت.
در صورتی که در آپاندیس سوراخی ایجاد شده اما هنوز به پارگی نینجامیده باشد، بیمار ابتدا تحت درمان به وسیله آنتی بیوتیک قرار خواهد گرفت. سپس نشت این سوراخ به وسیله لوله ظریفی که از روی پوست به بدن وارد میشود تخلیه و خشک میگردد. در مرحله بعد پس از درمان عفونت، آپاندیس طی انجام عمل جراحی خارج خواهد شد.
این فرآیند را میتوان طی یک عمل جراحی و یا لاپراسکوپی انجام داد. لاپراسکوپی حالت تهاجمی کمتری دارد و زمان لازم برای بهبود کوتاهتر است. با اینحال در صورتی که فرد به ورم چرکی و یا پارگی آپاندیس دچار شده باشد، جراحی باز الزامی خواهد بود.
اگرچه نمیتوان از ابتلا به آپاندیسیت پرهیز کرد، بااین حال، آپاندیسیت در افرادی که رژیم غذایی مملو از فیبر دارند، یعنی رژیمی که حاوی مقادیر زیاد میوهها و سبزیجات تازه است، شیوع کمتری دارد. (ایران درمان)
ادامه مطلب ...
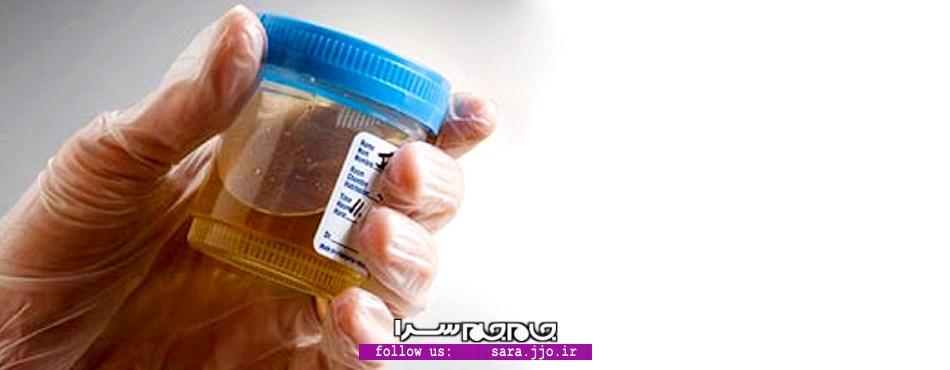
علائم، نشانهها و روشهای درمان عفونت ادراری
میزان این شیوع در دوران بارداری افزایش مییابد و مشکلاتی را برای زن باردار به وجود میآورد و حتی اگر بموقع اقدام مناسبی صورت نگیرد عفونت ساده ادراری ممکن است به عفونت پیچیده تبدیل شود و احتمال آسیب شدید به کلیه و سقط جنین، مرگ جنین یا تولد زودرس وجود دارد. بنابراین خانمها باید علائم عفونت ادراری را بشناسند و در همان مراحل اولیه شروع بیماری به پزشک مراجعه کنند تا جلوی گسترش بیماری به بخشهای فوقانی دستگاه ادراری را بگیرند.
دستگاه ادراری را به دو قسمت فوقانی و تحتانی تقسیمبندی میکنند. کلیهها و حالبها دستگاه ادراری فوقانی هستند و مثانه و مجرای ادرار دستگاه ادراری تحتانی.
دستگاه ادراری در انسانها از کلیهها، حالب، مثانه و مجرای ادراری تشکیل شده است. عفونت ادراری اغلب در بخشهای انتهایی یعنی مجرای ادرار و مثانه اتفاق میافتد. اما گاهی عفونت از این قسمتها حرکت میکند و به بخشهای فوقانیتر دستگاه ادراری، یعنی حالبها و کلیهها میرسد که وضع را بسیار خطرناکتر میکند.
چرا عفونت ادراری؟
عفونتهای ادراری عمدتا از نوع باکتریایی هستند؛ باکتریهای موجود در پوست، روده، مدفوع و... باعث وجود عفونت ادراری در زنان میشوند (افرادی که بهداشت فردی خود را رعایت میکنند کمتر دچار عفونت ادراری میشوند.)
قبل از بروز علائم عفونت ادراری در صورتی که باکتری اطراف مجرا وجود داشته باشد، وارد مجرا میشود و در آنجا رشد و تکثیر پیدا میکند. عواملی که باعث تسهیل در این روند میشوند عبارتند از؛ رابطه زناشویی، گذاشتن سوند ادراری، آلودگی واژن زن به مدفوع و فشردگی حالب کلیه توسط رحم بزرگ (در زنان باردار) و انسداد حالب، ناشی از فشار رحم به آن.
علت افزایش شیوع عفونت ادراری در زنان باردار
تغییرات هورمونی در زنان باردار باعث تغییراتی در دستگاه ادراری میشود. هورمون پروژسترون موجب اتساع حالبها میشود. در این حالت، عضلات حالب شلتر میشود و انقباضات کافی برای تخلیه حالب وجود ندارد. علاوه بر آن رحم در ماههای آخر بارداری بزرگ میشود و به حالبها و مثانه فشار وارد میکند. این نیز باعث ایجاد مشکل برای تخلیه ادرار میشود. غیر از این دو مورد مهم در تاخیر تخلیه ادرار، مورد بعدی وجود هورمونهای بارداری است که از خاصیت اسیدی ادرار میکاهند. همچنین در ادرار این افراد قند بیشتری هم وجود دارد. این دو مورد هم از عواملی هستند که وضع را برای عفونت مهیا میکنند.
علائم عفونت ادراری
عفونت ادراری معمولا با علائمی همراه است؛ زنان مبتلا به آن دارای تکرر و احساس فوریت در دفع ادرار هستند. همچنین هنگام ادرار به سختی این کار را انجام میدهند. احساس سوزش، فشار و درد در زیر شکم و کمر (بخصوص در ناحیه لگن) دارند، رنگ ادرار کدر و معمولا بدبو است و گاهی نیز خون در ادرار دیده میشود. البته خون در ادرار با چشم قابل مشاهده نیست و معمولا در آزمایشگاه دیده میشود. این علائم نشان میدهد که دستگاه ادراری تحتانی، یعنی مجرای ادرار و مثانه، گرفتار است؛ اما وقتی بیمار با نشانههایی مانند تب و لرز، تعریق، تهوع و استفراغ، درد و حساسیت در پهلوها و حال عمومی خراب به پزشک مراجعه میکند، نشانه وخیم بودن اوضاع است؛ چون این علائم حکایت از این دارد که دستگاه ادراری فوقانی، یعنی کلیهها و حالبها، درگیر شدهاند. در این موارد بیماران حتما باید در بیمارستان بستری شوند و آنتیبیوتیک وریدی دریافت کنند و کاملا تحت نظر باشند.
عفونت ادراری همیشه علامتدار نیست
عفونت ادراری گاهی اوقات بیعلامت است؛ یعنی بهطور اتفاقی و در آزمایش ادرار مشخص میشود که میزان باکتری در ادرار بالاست. حتی اگر علامتی هم وجود نداشته باشد عفونت ادراری در خانمهای حامله باید درمان شود. عفونت ادراری بدون علامت باعث زایمان زودرس میشود. چنین نوزادانی کموزن هستند و مشکلاتی در بدو تولد دارند (مهمترین مشکل نوزادان زودرس، نارس بودن ریههاست. چنین نوزادانی قادر به تنفس خودبهخودی نیستند و برای ادامه بقا باید تا مدتی در دستگاهی به نام انکوباتور قرار گیرند و اکسیژن دریافت کنند). عفونت ادراری بدون علامت خطرناک است و احتمال گسترش آن به کلیهها خیلی زیاد و حدود 40 درصد است. این بیماری باید خیلی زود درمان شود. اغلب موارد با درمان مناسب خیلی زود مشکل بیمار برطرف میشود؛ ولی گاهی اوقات در بعضی از خانمها عفونت، دوباره برمیگردد و ممکن است لازم باشد بیمار تا پایان دوره بارداری دارو مصرف کند.
چه آزمایشی لازم است؟
خانمهای باردار به محض مشاهده علائم باید به پزشک مراجعه کنند. آزمایش ادرار کمهزینه و ساده است و میتواند وجود باکتری در ادرار را ثابت کند. آزمایش ادرار از نوع کشت باید باشد. در کشت ادراری علاوه بر اثبات وجود باکتری میتوان نوع آن را نیز مشخص کرد و با توجه به آن دارو تجویز کرد؛ البته به محض اثبات وجود عفونت ادراری در مادر باردار و قبل از دریافت جواب آزمایش، درمان باید شروع شود.
درمان
درمان عفونت ادراری دارویی است؛ دارو از نوع آنتیبیوتیک است و بیمار باید حداقل هفت روز بهطور مرتب دارو مصرف کند. علائم بیمار ظرف سه روز از بین میروند، ولی بیماران باید همه داروهایی که پزشک تجویز کرده تا آخر مصرف کنند. بعد از اینکه علائم کاملا برطرف شد و داروها به اتمام رسید، به تکرار آزمایش و کشت ادرار نیاز است. همه زنانی که دچار عفونت ادراری در طول بارداری میشوند، حتما باید تحتنظر پزشک باشند؛ چون ممکن است پزشک این آزمایش را چند بار درخواست کند.
توجه
همانطور که در ابتدا ذکر شد بهداشت فردی نقش مهمی در پیشگیری از این بیماری دارد. بنابراین خانمها باید دقت کنند که هنگام گرفتن طهارت خود را از جلو به عقب تمیز کنند. همچنین باید دقت داشته باشند هنگام برقراری رابطه زناشویی قبل و بعد از آن حتما مثانه خود را خالی کنند. استفاده از دوش واژینال ممنوع است. استفاده از ژل مرطوبکننده هنگام رابطه زناشویی نیز توصیه نمیشود، مگر اینکه ژل از نوع محلول در آب باشد. لباسهای زیر باید نخی باشند و هر روز تعویض شوند. خانمهای باردار باید حداقل هشت لیوان در روز آب مصرف کنند. همچنین افرادی که به عفونت ادراری مبتلا هستند باید مصرف مایعات خود را به مقدار زیادی بالا ببرند. رابطه زناشویی نامتعارف نیز ممکن است به عفونتهای خطیر ادراری و رحم و لگن منجر شود. (جام جم سرا/ دکتر محمدرضا صفرینژاد - متخصص و جراح بیماریهای کلیه و مجاری ادراری/ سیب، ضمیمه سه شنبه روزنامه جام جم)
ادامه مطلب ...
پرخوری عصبی: علائم، تشخیص و درمان
[ad_1]
خبرگزاری آریا - 
پرخوری عصبی اختلال در خوردن است که در آن فرد ابتدا مقدار زیادی غذا میخورد و سپس با ایجاد استفراغ عمدی یا مصرف ملین یا مدر میکوشد از افزایش وزن خود جلوگیری کند. این شرایط میتواند منجر به ایجاد عوارض حاد و جدی همچون کم آبی در بدن، مشکلات در ریتم قلب و آسیب دائمی به مری شود. این بیماری بیشتر در نوجوانان یا بزرگسالان جوان دیده میشود اما احتمال بروز آن در هر سنی وجود دارد. در ایالت متحده آمریکا، حدود 1.5 درصد از زنان و 0.5 درصد از مردان به این بیماری مبتلا هستند.
نشانهها پرخوری عصبی:معمولا بر اساس گفتههای موسسه ملی سلامت، این بیماری با پرخوریهای مکرر شناخته میشود که معمولا با پاکسازی همراه است. در طول دورههای پرخوری، بیمار حس میکند کنترل خود را بر روی غذا خوردن از دست داده است. به همین خاطر احساس شرمندگی، گناه یا ناراحتی خواهد داشت و سعی میکند رفتار خود را از دید سایر افراد پنهان کند. برای جبران چنین رفتارهایی، بیمار تلاش میکند پاکسازیهای لازم را انجام دهد. این پاکسازی معمولا در برگیرنده استفراغ عمدی، استفاده از ملینها و تمرینات ورزشی شدید است. چنین کارهایی معمولا تنها بعد از وعدههای غذایی بزرگ رخ نمیدهد بلکه فرد سعی میکند این کارها را بعد از یک میان وعده نیز انجام دهد. افرادی که مبتلا به پرخوری عصبی هستند ممکن است از اضافه وزن خود بترسند. آنها فکر میکنند بسیار سنگین تر از وزن واقعی خود هستند. از آنجایی که افراد مبتلا به این بیماری اغلب وزن نرمال و طبیعی دارند، شرایط آنها ممکن است توسط سایر افراد قابل شناسایی نباشد. بر اساس مطالعات انجام شده در سال 2012، حدود 65 درصد از افرادی که مبتلا به پرخوری عصبی بودند وزن طبیعی داشتند و تنها 3.5 درصد از آنها دچار اضافه وزن شده بودند. دوستان و اعضای خانواده ممکن است متوجه این موضوع شوند که افراد مبتلا به پرخوری عصبی بعد از مصرف وعدههای غذایی به دستشویی یا حمام میروند. والدین کودکانی که دارای این اختلال هستند نیز ممکن است متوجه ناپدید شدن حجم بسیار زیادی از غذاها شوند. نشانه دیگر این بیماری، تلاش مکرر افراد برای کاهش وزن است. نشانههای فیزیکی آن شامل اسیب به دندان و لثه، زخم در دهان، چرخه قاعدگی نامنظم و ضربان قلب غیر عادی است.
دلایل ایجاد پرخوری عصبی:هنوز مشخص نیست چه چیزی باعث ایجاد اختلال پرخوری عصبی میشود اما فاکتورهای فرهنگی، روانی و ژنتیک میتواند نقش مهمی در ایجاد آن بازی میکند. وجود مشکلات روانی همچون کمبود اعتماد به نفس و رفتارهایی مانند رژیم غذایی دشوار میتواند خطر توسعه این اختلال را تا حد زیادی افزایش دهد. خطر افزایش پرخوری عصبی در افرادی که مادر یا خواهرشان از آن رنج میبرند نیز وجود دارد. زنان نیز به خاطر فشارهای فرهنگی ممکن است به لاغر شدن روی بیاورند.
تشخیص پرخوری عصبی:تشخیص پرخوری عصبی بعد از معاینه،آزمایش خون و ادرار و ارزیابی روانی انجام میشود. در آزمایش خون و ادرار پزشک متخصص به دنبال تعادل الکترولیتها یا کم آبی خواهد بود. همچنین بررسی قلب، ریهها و استخوانها نیز انجام میشود. از آنجایی که پرخوری عصبی به عنوان یک بیماری روانی در نظر گرفته میشود پزشکان از معیارهای موجود در dsm استفاده میکنند. این راهنما بیان میکند که به منظور تشخیص افراد مبتلا به پرخوری عصبی، باید یک فرد دوره پرخوری و پاکسازی را حداقل به مدت یک هفته و دوره زمانی سه ماهه داشته باشد.
فاکتورهای خطر:زنان بیشتر از مردان در معرض ابتلا به این اختلال قرار دارند. بر اساس یافتههای مرکز سلامت زنان، حدود 85 تا 90 درصد از بیمارانی که به پرخوری عصبی مبتلا میباشند، خانم هستند. اما این اختلال در مردان نیز میتواند وجود داشته باشد. اختلالات مرتبط با خوردن در میان ورزشکاران همچون ژیمناستها، دوندهها و کشتی گیران بیشتر شایع است.
درمان پرخوری عصبی:غلبه کردن بر پرخوری عصبی به نظر فرایند دشواری می رسد زیرا بیماران به چرخه خوردن و پاکسازی پایبندند. به همین خاطر شکستن چنین چرخه ای بسیار سخت خواهد بود به خصوص اگر درمان به درستی انجام نشود. به طور کلی حدود یک سوم از بیماران بهبود می یابند و یک سوم از آنها همانگونه که قبلا بودهاند باقی میمانند. یک سوم از بیماران نیز در طول زمان بدتر میشوند. درمان پرخوری عصبی شامل ترکیبی از روان درمانی، استفاده از دارو، آموزش تغذیهای و گروههای حمایتی است. مشاوره نیز ممکن است دربرگیرنده درمانهای رفتاری شناختی یا خانواده درمانی باشد. درمان رفتاری شناختی نیز به منظور آموزش افراد برای تشخیص رفتارها و افکار پرخطر مورد استفاده قرار میگیرد. خانواده درمانی نیز برای افراد جوان یا کودکانی که مبتلا به این بیماری هستند استفاده میشود. خانواده درمانی بر روی حمایت خانواده و والدین تکیه دارد. گروههای حمایتی برای افرادی که مبتلا به پرخوری خفیف هستند و مشکلات سلامتی دیگری ندارند مفید است.برخی از افراد ممکن است برای ادامه درمان خود از مراکز موجود کمک بگیرند.داروهای ضدافسردگی نیز برای درمان هر نوع افسردگی یا اضطراب مرتبط با پرخوری عصبی تجویز میشود. متخصص تغذیه نیز می تواند در توسعه رژیم غذایی سالم و بهبود عادتهای خوردن به فرد کمک کند.برای بیمارانی که وزن بسیار کمی دارند، متخصص تغذیه برنامه ای را برای بازگشت به وزن نرمال و طبیعی ایجاد میکند. برخی از اوقات ممکن است بیمار برای تصحیح عدم تعادل الکترولیتها در بیمارستان بستری شود. البته طول بستری شدن تنها یک یا دو روز است. خانواده یا دوستانی که متوجه نشانههای پرخوری عصبی در یک فرد میشوند باید هر چه سریع تر او را نزد پزشک متخصص ببرند.
[ad_2]
لینک منبع
بازنشر: مفیدستان
عبارات مرتبط با این موضوع
افسردگی تشخیص و راه درمان آرشیو …راه های درمان اضطراب یکی از راه های درمان اضطراب تمرکز و تلقین است تمرکز و تلقین شفاگر درمان بیماری ها با آبمقالات هو الشافی علائم انواع مزاج ها بهترین و منطقی ترین روش این است که ابتدا طبع و طب قرآنی و دکتر جمشید خدادادی درمان هاطب قرآنی و دکتر جمشید خدادادی درمان ها فرهنگ تغذیه از نگاه قرآن استاد جمشید خدادادی اطلاعات دارویی اطلاعات عمومی دارو فلوکستین موارد و مقدار مصرف موارد و مقدار مصرف الف افسردگی، بیماری دوقطبی بررسی علل نازایی در زنان سایت پزشکان بدون مرزمطالب مرتبط جهت مطالعه بیشتر راهنمای پیشگیری از بروز مسمومیت ها در اطفال و کودکانمطالب جالب در باره ریاضی توصیه های دکتر خدادادی …اصلی ترین آیه در مورد غذا می گوید دقت کنید و بنگرید چه میخورید یعنی با توجه به طبع که تاخیر و یا قطع پریود ایران کهن منتاخیر و یا قطع پریود وزیر ارشاد ایران خودم عضو فیسبوکم و این از مصادیق مجرمانه نیستدیابت سایت پزشکان بدون مرزشیوع بیماری دیابت روز به روز بیشتر می شود با توجه به افزایش امید به زندگی و افزایش سن سیتالوپرام عوارض و فایده ها ناظرانجمن های پزشکی سال تشخیص بیماری دکتر معالج آن چند نفر داروی مورد استفاده انرژی چیست و چگونه مقدار دریافت آن را برآورد کنم؟ انرژی، نیرویی است که بدون آن زندگی شفاگر درمان بیماری ها با آب مقالات هو الشافی علائم انواع مزاج ها بهترین و منطقی ترین روش این است که ابتدا طبع و مزاج افسردگی تشخیص و راه درمان آرشیو انجمن راه های درمان اضطراب یکی از راه های درمان اضطراب تمرکز و تلقین است تمرکز و تلقین مانند یوگا طب قرآنی و دکتر جمشید خدادادی درمان ها طب قرآنی و دکتر جمشید خدادادی درمان ها فرهنگ تغذیه از نگاه قرآن استاد جمشید خدادادی اطلاعات دارویی اطلاعات عمومی دارو فلوکستین موارد و مقدار مصرف موارد و مقدار مصرف الف افسردگی، بیماری دوقطبی، اعتیاد مطالب جالب در باره ریاضی توصیه های دکتر خدادادی درباره اصلی ترین آیه در مورد غذا می گوید دقت کنید و بنگرید چه میخورید یعنی با توجه به طبع که ارثی تاخیر و یا قطع پریود ایران کهن من تاخیر و یا قطع پریود وزیر ارشاد ایران خودم عضو فیسبوکم و این از مصادیق مجرمانه نیست بررسی علل نازایی در زنان سایت پزشکان بدون مرز مطالب مرتبط جهت مطالعه بیشتر راهنمای پیشگیری از بروز مسمومیت ها در اطفال و کودکان انرژی چیست و چگونه مقدار دریافت آن را برآورد کنم؟ انرژی، نیرویی است که بدون آن زندگی امکان دیابت سایت پزشکان بدون مرز دیابت روی قسمت های مختلف بدن، از جمله پوست که آیینه بدن است تأثیر میگذارد و حتی گاهی علائم و سیتالوپرام عوارض و فایده ها ناظرانجمن های پزشکی سال تشخیص بیماری دکتر معالج آن چند نفر داروی مورد استفاده
ادامه مطلب ...