مجله مطالب خواندنی
سبک زندگی، روانشناسی، سلامت،فناوری و ....مجله مطالب خواندنی
سبک زندگی، روانشناسی، سلامت،فناوری و ....درباره عوارض سزارین و فواید زایمان طبیعی چه می دانید؟
دکتر سیده مرجان پورحیدری در گفتوگو با ایسنا با بیان اینکه زایمان طبیعی میتواند برای مادران بسیار مفید باشد، اظهار کرد: از نظر پزشکی، جسمانی و روانی، زایمان طبیعی فوایدی برای کودک هم دارد.
وی پیشگیری از خطر مرگ، پیشگیری از خطر عفونت، پیشگیری از آسیب دیدن دستگاه ادراری، پیشگیری از آسیب دیدن روده و پیشگیری از لخته شدن خون در پاها و... را از مزایای زایمان طبیعی نسبت به سزارین عنوان کرد.
پورحیدری، احساس خوشایند از توانایی در زایمان طبیعی، احساس مشارکت در زایمان و درک نحوه تولد نوزاد، احساس تسلط و حاکم بودن بر اتفاقات حین زایمان، احساس برقراری ارتباط فوری و پیوند احساسی با نوزاد پس از وضع حمل و احساس رضایت از پذیرفتن مسئولیتهای مادرانه در مراقبت از نوزاد را از فواید روانی زایمان طبیعی نام برد.
وی با بیان اینکه زایمان طبیعی برای نوزادان هم فواید بسیاری دارد، تصریح کرد: از آنجا که فواید تغذیه طبیعی با شیر مادر مورد توجه است، سزارین برای مادرانی که مایلند نوزادانشان را با شیر خود تغذیه کنند، مشکلساز خواهد شد. اغلب زنانی که زایمان طبیعی میکنند بلافاصله پس از تولد نوزاد، تغذیه با شیر خود را آغاز میکنند و شیردهی در زنانی که سزارین میشوند با تاخیر آغاز میشود.
این متخصص زنان، زایمان و نازایی با اشاره به اینکه خطرناکترین عارضه جانبی جراحی سزارین برای نوزاد نارس است، اظهار کرد: نارسی برای شرح دادن وضعیت نوزاد بکار میرود و به دلیل انتخاب نادرست زمان سزارین، نوزاد نارس به دنیا میآید.
وی افزود: نوزادانی که به روش سزارین انتخابی به دنیا میآیند، به میزان چشمگیری در معرض خطر ابتلا به سندرم دیسترس تنفسی (RDS) قرار دارند، هنوز هم در اغلب بیمارستانها برای جراحی سزارین بیهوشی عمومی صورت میگیرد و داروهای به کار رفته برای بیهوشی مادر از طریق جفت به بدن نوزاد میرسد.
پورحیدری با بیان اینکه فقدان ایجاد فشار بر روی دستگاه تنفسی بر اثر سزارین در نوزاد بروز میکند، افزود: در این حالت تخلیه مایع از اعماق ریه نوزاد به طور کامل صورت نمیگیرد. به همین دلیل بروز مشکلات تنفسی در نوزادانی که به روش سزارین به دنیا آمدهاند در مقایسه با زایمان طبیعی بیشتر است.
وی خاطرنشان کرد: احتمال مرگ و میر مادران در زایمان سزارین هفت برابر زایمان طبیعی است. همچنین ارتباط عاطفی بین مادر و فرزند و شروع شیردهی در زایمان طبیعی سریعتر است.
پورحیدری با اشاره به اینکه میزان خونریزی در سزارین بیشتر از زایمان طبیعی است، خاطرنشان کرد: احتمال کم خونی و نیاز به تزریق خون در بیماران سزارین بیشتر است.
این متخصص زنان و زایمان و نازایی، احتمال عفونتهای رحمی در سزارین را بیشتر از زایمان طبیعی عنوان کرد و گفت: سزارین در همه مواقع تضمین سلامت جنین نیست و احتمال بریدگی و شکستگی اعضای بدن جنین در سزارین وجود دارد.
پورحیدری با بیان اینکه شانس مشکلات تنفسی در نوزادان نارس که به روش سزارین متولد میشوند، بیشتر است، خاطرنشان کرد: در مادران سزارینی بازگشت مادر به فعالیتهای طبیعی روزانه دیرتر از مادرانی است که به طور طبیعی زایمان میکنند.
ادامه مطلب ...
سزارین ریسک چاقی نوزاد را افزایش می دهد
به گزارش جام جم آنلاین از مهر، محققان دانشگاه جان هاپکینز آمریکا دریافتند در مقایسه با کودکان متولد شده به شیوه طبیعی، کودکان متولدشده به شیوه سزارین ۴۰ درصد از ریسک بالاتر ابتلا به چاقی یا اضافه وزن تا رسیدن به سن ۷ سالگی برخوردار هستند.
به گفته نئول مولر، سرپرست تیم تحقیق، این ریسک حتی در کودکان متولد شده به شیوه سزارین از مادران چاق و دارای اضافه وزن به مراتب بیشتر بوده و از ۷۰ تا ۸۰ درصد خواهد بود.
مولر در این باره می گوید: «ما دریافتیم که نقش حفاظتی زایمان طبیعی به مراتب بیشتر است و به مادران چاق یا دارای اضافه وزن کمک می کند تا کمتر چاقی بین نسلی را انتقال دهند.»
به عقیده مولر و همکارانش در زایمان به طریق طبیعی نوزاد به هنگام خروج از مسیر زایمان میکروب های مفید مادر را دریافت می کند و این میکروب ها به حفاظت از کودک در مقابل چاقی منجر می شوند.
مولر در ادامه می افزاید: «شواهد مکرر نشان می دهد که نوزادان متولدشده به شیوه طبیعی در مقایسه با نوزادان متولدشده به روش سزارین، دارای میکروب های متفاوتی در روده هستند.»
در این مطالعه، محققان داده های بیش از ۱۴۰۰ زایمان را در بوستون بررسی کردند. در حدود ۵۷ درصد زنانی که به شیوه سزارین و ۵۷ درصد زنانی که به شیوه طبیعی زایمان کرده بودند چاق بودند.
طبق گزارش محققان، کودکان متولدشده به شیوه سزارین با ریسک بیشتر اضافه وزن مواجه بودند.
ادامه مطلب ...
ترس از درد زایمان علت گرایش زنان ایرانی به سزارین
[ad_1]مفیدستان:
رئیس انجمن علمی مامایی ایران عنوان کرد؛
ترس از درد زایمان علت گرایش زنان ایرانی به سزارین
تاریخ انتشار : سه شنبه ۲۸ دی ۱۳۹۵ ساعت ۰۹:۲۸

سزارین
رئیس انجمن علمی مامایی ایران، گفت: بسیاری از زنان ما به خاطر ترس از درد زایمان متقاضی سزارین هستند ولی می توانیم با روش های کم تهاجمی تر درد را مدیریت کنیم.
مسئول بخش مامایی دومین کنگره بین المللی روش های کم تهاجمی زنان و مامایی و سیزدهمین کنگره بین المللی زنان و مامایی ایران، ادامه داد: در کنار آن روش های کم تهاجمی مفیدتری داریم که باید تقویت شود تا مادر به خاطر درد خود را در معرض خطرات ناشی از جراحی قرار ندهد. روشهایی مانند زایمان های کم درد غیر دارویی ، و داروییً توانیم زایمان طبیعی را ترویج دهیم.
عضو هیئت علمی دانشگاه علوم پزشکی شهید بهشتی، افزود: روش های کم تهاجمی مانند استفاده از واکیوم یا وانتوز در زمان اختلالات قرارگیری جنین در داخل کانال واژن بسیار کاربردی است و در مواقعی که در انتهای پروسه زایمان نیاز به مداخله بیشتر است، می توانیم از این روش استفاده کنیم.
خداکرمی تاکید کرد: یکی از بحث هایی که در زایمان داریم به نام درد زایمان است که به عنوان شدیدترین درد تلقی می شود و بسیاری از زنان ما به خاطر ترس از درد زایمان متقاضی سزارین هستند ولی ما می توانیم با روش های کم تهاجمی تر درد را مدیریت کنیم.
وی افزود: بسیاری از افراد به دلیل ترس از درد خودشان را در معرض سزارین قرار می دهند که هم بیهوشی دارد و هم عوارض جراحی دارد، اما می توان با استفاده از زایمان های بی درد دارویی پروسه درد را مدیریت کرد و مادر بدون درد زایمان کند.
خداکرمی به روش های زایمان کم درد غیر دارویی اشاره کرد و گفت: در این روش ما بدون اینکه دارویی استفاده کنیم می توانیم با استفاده از روش های حمایتی و استفاده از تکنیک های دستی و بدون نیاز به دارو، که توسط ماماها بکار می رود ، درد مادر را در حین زایمان کم کرد.وی افزود روش های کاهش درد غیر دارویی مثل ماساژ درمانی، زایمان در آب ، کم تهاجمی و بی ضرر است و تا حد زیادی درد مادر را کاهش می دهد و باعث نشاط و زایمان خوشایند برای نوزاد و مادر شد.
خداکرمی با اشاره به برگزاری کنگره روش های کم تهاجمی زنان و مامای، گفت: امیدواریم با برپایی این قبیل کنگره ها بتوان هرچه بیشتر روش های ساده، منطقی، علمی و کم تهاجمی در زایمان و بارداری را شاهد باشیم.
دومین کنگره بین المللی روش های کم تهاجمی زنان و مامایی و سیزدهمین کنگره بین المللی زنان و مامایی ایران در روزهای ۳۰ دی تا سوم بهمن ۹۵ در مرکز همایش های رازی تهران برگزار می شود و ۲۰ امتیاز بازآموزی برای تمامی شرکت کنندگان دارد.
[ad_2]
لینک منبع
بازنشر: مفیدستان
عبارات مرتبط با این موضوع
ماجرا و علت توهین به لیلا رجبی ورزشکار کشورمان چه …پربیننده ترین خبرها چه کسی جانشین آیت الله هاشمی می شود؟ سید حسن خمینی و ظریف پس از اصول تربیتی نوجوان اعمال رویکرد عدالت جنسیتی بر مبنای اصول اسلامی گسترش شیوع آنفلوانزای پرندگان به ۱۱ توصیه های هفته آخر بارداریماموگرافی، یک آزمایش ضروری که برای همه زنان واجب است ناحیه تناسلی خانمها پس از مصرف میگنا تعریف سزارین ، علل انجام آن ، مزایا و معایب و متاسفانه این روزها زایمان به روش سزارین به یک مد در جامعه تبدیل شده و بسیاری از خانم چهقدر اضافه وزن در بارداری طبیعی است؟به تولد بین هفته های تا بارداری زایمان زودرس گفته می شود سن بارداری به طور معکوس با مجله آنلاین شبنم چگونه دیر ارضا شویم؟؟؟چگونهدیرارضاشویمچگونه دیر ارضا شویمراه های درمان انزال زودرس مجموعه دانستنیهای جنسی چگونه دیر ارضا مشاوره ارشد دکتری پایان نامه چاپ مقاله انجام …انجام پایان نامه، خدمات انجام پایان نامه به همراه قیمت انجام پایان نامه انجام پایان الف چرا برخی زنان دنبال بدحجابی و عشوه گری …هیچ کدام از اینها که شما میگویید و باقی دوستان عزیز نیست علت در تشدید میل به دیده شدن روش های تحریک جنسی و عشق بازی با همسر آقایان …پورنوگرافی مملو از ایده های اشتباهی است که از نظر علمی اشتباه بودن آنها اثبات شده است ماجرا و علت توهین به لیلا رجبی ورزشکار کشورمان چه بود پربیننده ترین خبرها چه کسی جانشین آیت الله هاشمی می شود؟ سید حسن خمینی و ظریف پس از درگذشت اصول تربیتی نوجوان اعمال رویکرد عدالت جنسیتی بر مبنای اصول اسلامی گسترش شیوع آنفلوانزای پرندگان به ۱۱ استان توصیه های هفته آخر بارداری ماموگرافی، یک آزمایش ضروری که برای همه زنان واجب است ناحیه تناسلی خانمها پس از مصرف دستمال میگنا تعریف سزارین ، علل انجام آن ، مزایا و معایب و عوارض متاسفانه این روزها زایمان به روش سزارین به یک مد در جامعه تبدیل شده و بسیاری از خانمها چهقدر اضافه وزن در بارداری طبیعی است؟ میزان وزنی که در دوران بارداری اضافه میشود در واقع به شرایط شما قبل از بارداری مربوط است مجله آنلاین شبنم چگونه دیر ارضا شویم؟؟؟ چگونهدیرارضا چگونه دیر ارضا شویمراه های درمان انزال زودرس مجموعه دانستنیهای جنسی چگونه دیر ارضا شویم روش های تحریک جنسی و عشق بازی با همسر آقایان بخوانند پورنوگرافی مملو از ایده های اشتباهی است که از نظر علمی اشتباه بودن آنها اثبات شده است مشاوره ارشد دکتری پایان نامه چاپ مقاله انجام پروپوزال سمینار انجام پایان نامه، خدمات انجام پایان نامه به همراه قیمت انجام پایان نامه انجام پایان نامه و چرا برخی زنان دنبال بدحجابی و عشوه گری میروند؟ چرا جامعه به هیچ کدام از اینها که شما میگویید و باقی دوستان عزیز نیست علت در تشدید میل به دیده شدن و کسب
ادامه مطلب ...
سزارین اضطراری (علت سزارین اورژانسی) چیست و چگونه انجام می شود؟
[ad_1]سزارین اضطراری یا سزارین اورژانسی (Emergency C-sections) نوعی زایمان میباشد که به علت مواردی نظیر جدا شدن زودرس جفت،خونریزی و...انجام میشود
خانمها در تفکر و ایدههایشان معمولا زایمانشان را شکوهمند مجسم میکنند. نفس کشیدن در حین درد، حتی شاید لبخندی در هنگام آخرین فشار برای خروج نوزاد و معجزهی تولد برلب خواهند داشت. بسیاری از آنها با انتخاب پزشکان با نرخ سزارین پایین، مراجعه به کلاسهای آموزش زایمان و تمرین و حفظ وزن مناسب در حین بارداری تلاش میکنند تا مطمئن شوند میتوانند زایمان طبیعی انجام دهند. با این حال در ایران نرخ زایمانهای سزارین از همیشه بیشتر شده است.
لزوم کنترل احساسات به هنگام مواجه با سزارین اضطراری
فارغ از اینکه چه اقدامات پیشگیرانهای را انجام دادهاید و بارداریتان چقدر بیخطر و سالم طی شده است، همچنان ممکن است شما نیز به یک سزارین اضطراری نیاز پیدا کنید. ممکن است احساس سرخوردگی نمایید. با این حال مهم است که دیدگاهتان را تغییر دهید. درست است که جراحی سزارین نیز مثل هر عمل جراحی اساسی دیگر خطراتی از قبیل خونریزی داخلی، لختههای خون، بروز عفونت و آسیب به اندامهای داخلی را با خود دارد و در بعضی از نوزادان نیز ممکن است باعث بروز مشکلات جزئی تنفسی گردد. ولی امروزه با پیشرفتهای علم پزشکی در زمینهی تکنیکهای جراحی و آنتی بیوتیکها، ریسک سزارین از همیشه کمتر است و علاوهبر این در دراز مدت مهمترین چیزی که وجود دارد داشتن فرزند سالم است نه زایمان طبیعی.
علت سزارین اضطراری چیست؟
یکی از مهمترین عوامل بروز جراحی سزارین اضطراری قرارگیری جنین در حالت نامناسب (در حالتی که پاها یا باسن رو به پایین و در ابتدای مسیر تولد باشد) و بدون آنکه از قبل اطلاع داشته باشید است. دلیل دیگر میتواند خونریزی شدید در هنگام زایمان، جدا شدن زودرس جفت و یا خونریزی در لگن باشد. مهمترین دلیل انجام سزارینهای اضطراری این است که جنین نمیتواند زایمان را تحمل کند؛ اگر الگوی ضربان قلب جنین از بروز مشکلی خبر دهد، جراحی سزارین سریعترین و امنترین راه به دنیا آوردن نوزاد است.
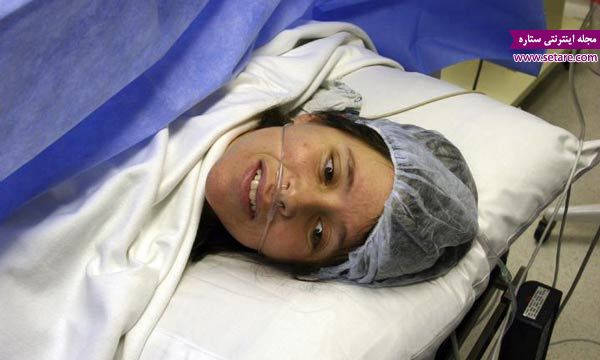
سزارین اضطراری چگونه انجام میشود؟
ممکن است صحنهای درهم ریخته باشد که در آن همه چیز باهم درحال وقوع است. قسمت پایین شکمتان را برای جراحی آماده میکنند. این قسمت بدنتان شسته شده و احتمالا شیو میشود و به شما نیز از طریق مسیر سرم داروهای آنتی بیوتیک داده میشود. احتمال دارد دوز مادهی بی حسی اپیدورال تان را تا میزان لازم برای سزارین افزایش دهند یا اینکه یک بیحسی اسپاینال یا بیهوشی کامل برایتان اعمال گردد. در صورت دریافت اسپاینال یا اپیدورال، شما از قفسهی سینه به پایین بیحس خواهید بود اما هوشیاریتان را از دست نمیدهید. اما میتوانید برش را احساس کنید؛ به احتمال زیاد قادر نخواهید بود آن را مشاهده نمایید زیرا معمولا ناحیهی مورد جراحی به وسیلهی یک پرده از دید شما پنهان میشود.
تهیه و ترجمه: مجله اینترنتی ستاره
[ad_2]
لینک منبع
بازنشر: مفیدستان
عبارات مرتبط با این موضوع
عمل سزارین چیست؟ علت و عوارض سزارین یکی به روش سزارین انجام میشود چیست و چگونه درمان می سزارین چیست؟ علت و عمل سزارین چیست؟ علت و عوارض سزارین عمل سزارین … به روش سزارین انجام می شود و استفاده آنها چگونه از سزارین چیست؟ علت و زایمان سزارین و همه چیز درباره سزارین روش سزارین انجام می شود، طبق طبیعی اورژانسی شدن و می کنند و علت دیگر سزارین پورتال پارسه گردسزارین اینکه سزارین چرا و چگونه صورت خانواده انجام میشود سزارین اضطراری در علت افزایش تمایل زنان باردار به عمل سزارین چیست؟ … عمل سزارین چیست می رود، بستری می شود و تحت تصمیم به انجام سزارین می عمل سزارین چیست؟ کوکا عمل سزارین چگونه انجام می سزارین های اورژانسی چیست و چگونه درمان می شود سزارین ، علل انجام آن ، مزایا و معایب و عوارض انجام عمل سزارین… روش سزارین انجام می شود می کنند و علت اورژانسی شدن و زایمان سزارین آرام چیست و چگونه انجام می شود؟زایمان سزارین آرام چیست و چگونه چه علت است؟ نقش و چیست و چگونه انجام می شود همه چیز درباره ی سزارین سزارین انجام می شود پاک می نماید به همین علت اورژانسی شدن و زایمان سزارین عمل سزارین عوارض سزارین دکتر …سزارین چیست استفاده می شود و اسکار و زمینه ساز انجام سزارین می باشند روش اضطراری پیشگیری از بارداری چیست؟، پیشگیری از بارداری نحوه مصرف قرصهای پیشگیری از بارداری و مسائل مرتبط با آن روشهای پیشگیری از بارداری اطلاعاتی یک روش فوری و اورژانسی برای جلوگیری ازبارداری کاندوم زنانه کاندومانواع کاندوم یک روش فوری و اورژانسی برای جلوگیری ازبارداری جلوگیری میگنا تعریف سزارین ، علل انجام آن ، مزایا و معایب و عوارض گفته میشود سزارین در هر کشور یکی از شاخصهای بررسی عملکرد برنامههای سلامت مادران است و علائم بارداری در هفته اول و دوم علائمبارداریدر علاوه بر این ممکن است دچار نوعی احساس درد و ناراحتی در سینه ها نیز بشوید و لباس زیری که مشاوره تلفنی ۹۰۹۹۰۷۱۶۵۲ مرکز مشاوره آرامش خوب دختر خوب با همون شماره مشاوره تلفنی تماس می گرفتی جوابتو می دادم۹۰۹۹۰۷۱۶۵۲ با سلام، نظر عزیزان در مورد عمل زیبایی بینی توسط متخصص گوش و حلق و بینی متخصص جراحی اخبار،اخبار علمی،اخبار آموزشی،اخبار پزشکی،اخبار تکنولوژی نمونه رزومه کاریسوالات مصاحبه استخدامیاخبار روز اخباراخبار علمیاخبار آموزشیرزومه کاری طب اسلامی وسنتی حکیم عقیلی خراسانی خلال را دوبار میجوشانیم و آب آن را عوض میکنیم تا ساعت در آب سرد میریزیم وگاهی آب آن را عوض
ادامه مطلب ...
عمل سزارین چیست؟ + علت و عوارض سزارین
[ad_1]عمل سزارین روشی برای زایمان است که با بی حسی موضعی انجام میشود. در این مطلب با علت و عوراض سزارین و انجام عمل سزارین با عکس آشنا میشوید.
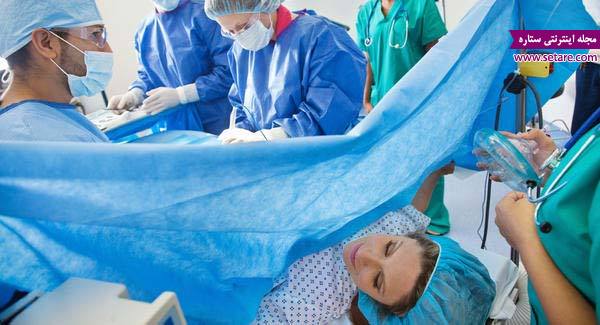
از هر چهار زایمانی که در امریکا انجام میگیرد یکی به روش سزارین انجام میشود. این روش شامل خروج نوزاد از طریق برشی در ناحیه پایین شکم و سمت چپ است. پزشکان معمولا به دلیل وجود مشکلات در بارداری و یا ناکارآمدی زایمان طبیعی اقدام به سزارین مینمایند.
در بعضی موارد به دلیل وجود مشکلات، جراحی سزارین از قبل برنامه ریزی میگردد. این مشکلات عبارتنداز:
- جفت سر راهی: اگر جفت به طور غیر عادی در قسمت پایینی رحم قرار گرفته باشد، احتمال دارد جفت مسیر دهانهی رحم را مسدود نماید. این مساله میتواند مانع ورود جنین به کانال تولد شده و باعث بروز خونریزی شدید در فرزند و مادر گردد.
- رگ سر راهی: رگ سرراهی وضعیتی است که در آن عروق خونی بندناف، دهانه جلویی دهانه رحم را احاطه کرده، یا نزدیک آن قرار گرفته و یا آن را پوشانده باشد.
- دسترس جنین: به مجموعه علائمی که نشان دهندهی به خاطر افتادن سلامت جنین باشد دیسترس جنین (Fetal distress) گفته میشود. این علائم شامل ضربان کمتر از 120 در جنین، وجود مکونیوم در مایع آمنیوتیک (مکونیوم اولین مدفوعی میباشد که چند روز پس از زایمان از نوزاد دفع میشود. گاهی نوزاد پیش یا هنگام زایمان نیز مکونیوم را دفع میکند. اگر کیسهی آب مادر پاره شود و مکونیوم در ان دیده شود، باید مراقبتهای پزشکی لازم در این خصوص لحاظ شود.) تاخیر در رشد جنین و ... میباشد.
- اندازه: اگر جنین خیلی بزرگ باشد راه بیخطرتر برای زایمان انجام سزارین است.
- قرارگیری: جنین هایی که به فرم سربالا (حالتی که باسن یا پاها در تولد ابتدا خارج شود) یا به پهلو (حالتی که شانهها در تولد ابتدا خارج شود) قرار گرفته باشند نیز معمولا به این روش به دنیا میآند.
- مشکلات پزشکی مادر: وجود دیابت طولانی مدت یا تبخال تناسلی و زگیل تناسلی زنان در مادر میتواند زایمان طبیعی را برای مادر یا فرزند خطرناک نماید.
- وجود ناهنجاری در رحم مادر همانند رحم دوشاخ
- سابقهی سزارین: برخی از زنانی که سزارین کردهاند ممکن است بتوانند فرزندشان را طبیعی به دنیا بیاورند اما برای بقیهی آنها بهتر است که زایمانهای بعدی نیز سزارین انجام شود.
- نارساییهای مادرزادی: بسته به شرایط نوزادانی که با ناهنجازیهای مادرزادی مواجهاند، بهتر است که به این روش به دنیا بیایند.
- چندقلوها: در برخی موارد دو یا سه قلوها ممکن است به طور طبیعی به دنیا بیایند. اما در حالت کلی هرچه تعداد قلها بیشتر باشد، احتمال نیاز به سزارین نیز بیشتر میگردد.
- زایمان سزارین انتخابی: اگر شماخودتان به شخصه بخواهید به جای زایمان طبیعی فرزندتان به صورت سزارین به دنیا بیاید چه؟ آیا میتوانید سزارین را انتخاب کنید؟ این ایدهی چندان جالبی نیست و به احتمال زیاد مورد مخالفت پزشکتان قرار میگیرد.
عمل سزارین نسبت به زایمان طبیعی خطرات بیشتری را متوجه مادر و فرزندش مینماید. ریسک این خطرها تنها زمانی قابل پذیرفتن است که مادر یا فرزند با مشکلات سلامتی مواجه باشند.
روش انجام انجام عمل سزارین
متخصص بیهوشی داروهای ضد درد مختلف موجود را توضیح میدهد. معمولا از اپیدورال، یک بلوک نخاعی، یا یک ترکیب بلوک نخاعی-اپیدورال استفاده میشود. با این روشها شما هوشیار باقی میمانید اما بدنتان از زیر سینهها به پایین بی حس میگردد. شما می توانید امکان تزریق مقدار کمی مورفین یا اپیدورال را در ستون فقرات خود مورد بحث قرار دهید. این روش باعث کنترل درد تا 24 ساعت پس از عمل میگردد.
هنگامی که شما بیحس شدید، پرستار یک کاتتر (کاتتر (Catheter) لوله نازک، بلند و قابل انعطافی است که میتوانند به هدف خاصی در بدن بیمار قرار داده شودند.) در مثانهتان قرار داده و به تخلیه ادرار قبل از عمل جراحی میپردازد. این عمل ریسک آسیب واردن شدن به مثانه در هنگام جراحی را کاهش داده، به دنیا آمدن نوزاد را نیز آسان میکند. سپس موهای قسمت پایین شکمتان تراشیده شده و با مایع ضد عفونی تمیز میگردد. بعد از آن پزشک بدن شما را با پارچههای استریل میپوشاند و با قرار دادن مانعی بر روی سینهتان مانع نگاه کردن مستقیم شما به عمل جراحی میگردد. اگرچه در بعضی مراکز به شما حق انتخاب اینکه جراحی را مشاهده کنید نیز داده میشود.
اگر همسرتان بخواهد شما را درحین عمل همراهی کند، لازم است از لباسها و کفش مخصوص بیمارستان و ماسک استفاده نماید. او در بالای سر شما و در کنارتان مینشیند تا بتواند در حین عمل با شما صحبت کرده، دستتان را بگیرد و به شما روحیه بدهد.
در بیشتر سزارینها، پزشک یک برش افقی به موازات خط بیکینیتان در ناحیهی شکم ایجاد میکند. در بعضی موارد اضطراری، پزشک برشی از ناف تا استخوان شرمگاهی ایجاد مینماید. سپس پزشک برشی در ناحیهی رحم ایجاد مینماید.
در ادامه پزشک کیسهی مایع آمنیوتیک را پاره کرده و اجازه میدهد تا مایع خارج گردد. سپس به آرامی دستش را وارد ناحیهی برش داده شده میکند تا جنین را (ابتدا از سمت سر) از آنجا خارج نماید. عمل کشیدن و فشار دادنی که احساس میکنید مربوط به عبور دادن سر نوزاد از درون شکاف جراحی است. در این حین دستیار پزشک با فشار دادن بالای رحم به خارج شدن نوزاد کمک میکند. سپس پزشک بند ناف را بریده، نوزاد را به دست پرستار متخصص یا پزشک اطفال میدهد تا به معاینهاش بپردازد. پس از آن نوزاد را درون پارچهای پیچیده و به دست همسرتان میدهند.
انجام عمل سزارین به صورت مرحله به مرحله و تصویری

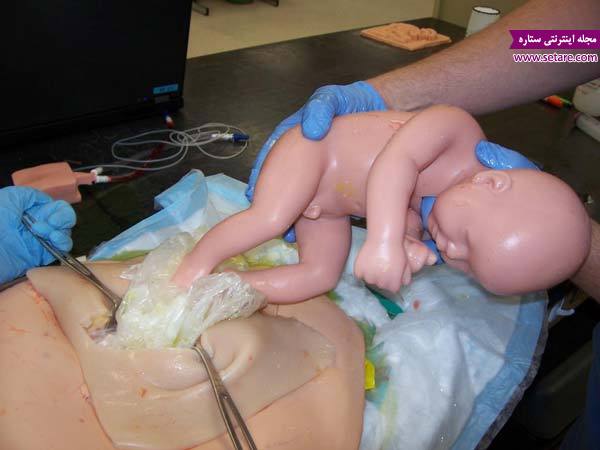
پس از به دنیا آمدن نوزاد، پزشک جفت را نیز از طریق همان شکاف از بدن شما خارج میکند و رحمتان را ماساژ میدهد. عمل اصلی خارج کردن نوزاد تنها 10 تا 15 دقیقه پس از شروع جراحی انجام میپذیرد. بقیهی عمل شامل بخیه زدن دو شکاف ایجاد شده و انتقال شما به بخش ریکاوری در حدود 30 دقیقهی دیگر زمان میبرد.
پس از سزارین، شما به اتاق ریکاوری برده میشوید و در آنجا فشار خون، خونریزی، ضربان قلب و تنفستان تحت نظارت قرار میگیرد. سوند برای مدت 12 تا 24 ساعت پس از جراحی باقی میماند و شما در روز بعد نیز مایعاتتان را از طریق سرم دریافت خواهید کرد. شما باید روز بعد را در تخت بگذرانید، اما پیشنهاد میشود در تخت تکان بخورید، حالتتان را تغییر دهید و گاهی به حالت نشسته قرار بگیرید. شما قادر خواهید بود تا با کمک گرفتن از یک بالش مخصوص (که بصورت افقی بر روی شکمتان قرار میدهید) به فرزندتان شیر بدهید. 24 ساعت پس از زایمان قادر به راه رفتن خواهید بود؛ پزشکتان برای رفع درد و ناراحتی به شما داروی مسکن خواهد داد و 3 یا 4 روز پس از زایمان آن نیز از بیمارستان مرخص خواهید شد. برای کاهش درد پس از انجام عمل معمولا از پمپ درد نیز استفاده میشود که عامل موثری در کاهش درد شما خواهد بود.
عوارض سزارین چیست؟
عمل سزارین علاوه بر مادر برای جنین نیز عوارض خاص خود را دارد. عمل سزارین میتواند باعث چسبندگی، احتمال بروز بارداری پرخطر در آینده، طولانی شدن زمان زایمان، عفونت مثانه و رحم و اسیب دیدگی سیستم دفع ادرار در مادران شود. از طرف دیگر عوارض سزارین بر روی جنین شامل وزن کم هنگام تولد، احتمال ابتلا به آسم، دیابت، چاقی، آلرژی و... میگردد.
تهیه و ترجمه: مجله اینترنتی ستاره
[ad_2]
لینک منبع
بازنشر: مفیدستان
عبارات مرتبط با این موضوع
میگنا تعریف سزارین ، علل انجام آن ، مزایا و معایب و شرایطی که عمل سزارین ضروری است در صورتی که فرد قبلا سزارین کرده باشد زمانی که فرزند مزایا و معایب زایمان طبیعی و سزاریناگر شما هم گیج شده اید و نمی دانید روش طبیعی را برای زایمان خود انتخاب کنید و یا عمل فیلم عمل سزارین فیلم عمل سزارین جهت مشاهده نصف فلش پلیر بر روی مرور گر شما الزامی است در صورت عدم پرسش شایع خانمها درباره سزارینسزارین یعنی چه؟ سزارین یعنی شکافتن شکم و ایجاد یک برش بر روی رحم زن باردار به منظور جلوگیری از بارداری با آی یو دی، آی یو دی چیست، عوارض …آی یو دیآی یو دی میرناآی یو دی هورمونیآی یو دی چیستآی یو دی آی یو دی و عفونتای آیا زایمان طبیعی ترسناک و خطرناک است ؟، زایمان …زایمان طبیعی دردناکزایمان طبیعی در ایرانزایمان طبیعیزایمان طبیعی یا سزارینزایمان کامل ترین مرجع در مورد بیماری روماتیسم پوستی و چشمی و پزشکی و سلامتعلائم و عوارض و راه درمان روماتیسم پوستی و چشمی روماتیسمروماتیسم پوستیروماتیسم قرص دوفاستون در چه مواقعی تجویز می شود؟ عوارض …علت کوتاهی قد کودکان چیست؟ راههای افزایش قد در کودکانمراکز درمان ناباروری در سراسر کشور آدرس و شماره …علت کوتاهی قد کودکان چیست؟ راههای افزایش قد در کودکانسونوگرافی چیست ؟ و فواید آن در دوران بارداریسونوگرافی چیست ؟ و فواید آن در دوران بارداری سونوگرافی چیست ؟ و فواید آن در دوران میگنا تعریف سزارین ، علل انجام آن ، مزایا و معایب و عوارض شرایطی که عمل سزارین ضروری است در صورتی که فرد قبلا سزارین کرده باشد زمانی که فرزند در رحم مزایا و معایب زایمان طبیعی و سزارین اگر شما هم گیج شده اید و نمی دانید روش طبیعی را برای زایمان خود انتخاب کنید و یا عمل جراحی فیلم عمل سزارین فیلم عمل سزارین جهت مشاهده نصف فلش پلیر بر روی مرور گر شما الزامی است در صورت عدم مشاهده پرسش شایع خانمها درباره سزارین سزارین یعنی چه؟ سزارین یعنی شکافتن شکم و ایجاد یک برش بر روی رحم زن باردار به منظور خارج جلوگیری از بارداری با آی یو دی، آی یو دی چیست، عوارض آی یو دی آی یو دیآی یو دی میرناآی یو دی هورمونیآی یو دی چیستآی یو دی آی یو دی و عفونتای یو دی مس آیا زایمان طبیعی ترسناک و خطرناک است ؟، زایمان طبیعی، عوارض زایمان طبیعی دردناکزایمان طبیعی در ایرانزایمان طبیعیزایمان طبیعی یا سزارینزایمان طبیعی کامل ترین مرجع در مورد بیماری روماتیسم پوستی و چشمی و علائم و پزشکی و سلامت علائم و عوارض و راه درمان روماتیسم پوستی و چشمی روماتیسمروماتیسم پوستیروماتیسم چشمی مراکز درمان ناباروری در سراسر کشور آدرس و شماره تلفن علت کوتاهی قد کودکان چیست؟ راههای افزایش قد در کودکان قرص دوفاستون در چه مواقعی تجویز می شود؟ عوارض دوفاستون علت کوتاهی قد کودکان چیست؟ راههای افزایش قد در کودکان بیهوشی ویکیپدیا، دانشنامهٔ آزاد بیهوشیدر پزشکی و دندانپزشکی حالت القاء شدهای است که به طور موقت میتواند موجب بی دردی
ادامه مطلب ...
علت گرایش زنان ایرانی به سزارین
[ad_1]مفیدستان:

مسئول بخش مامایی دومین کنگره بین المللی روش های کم تهاجمی زنان و مامایی و سیزدهمین کنگره بین المللی زنان و مامایی ایران ادامه داد: در کنار آن روش های کم تهاجمی مفیدتری داریم که باید تقویت شود تا مادر به خاطر درد خود را در معرض خطرات ناشی از جراحی قرار ندهد، روشهایی مانند زایمان های کم درد غیردارویی و دارویی توانیم زایمان طبیعی را ترویج دهیم.
عضو هیأت علمی دانشگاه علوم پزشکی شهید بهشتی افزود: روش های کم تهاجمی مانند استفاده از واکیوم در زمان اختلالات قرارگیری جنین بسیار کاربردی است و در مواقعی که در انتهای پروسه زایمان نیاز به مداخله بیشتر است، می توانیم از این روش استفاده کنیم.
خداکرمی تاکید کرد: یکی از بحث هایی که در زایمان داریم، درد زایمان است که به عنوان شدیدترین درد تلقی می شود و بسیاری از زنان ما به خاطر ترس از درد زایمان متقاضی سزارین هستند ولی ما می توانیم با روش های کم تهاجمی تر درد را مدیریت کنیم.
وی افزود: بسیاری از افراد به دلیل ترس از درد خودشان را در معرض سزارین قرار می دهند که هم بیهوشی دارد و هم عوارض جراحی دارد، اما می توان با استفاده از زایمان های بی درد دارویی پروسه درد را مدیریت کرد و مادر بدون درد زایمان کند.
خداکرمی به روش های زایمان کم درد غیر دارویی اشاره کرد و گفت: در این روش ما بدون اینکه دارویی استفاده کنیم می توانیم با استفاده از روش های حمایتی و استفاده از تکنیک های دستی و بدون نیاز به دارو، که توسط ماماها بکار می رود، درد مادر را در حین زایمان کم کرد.
وی افزود: روش های کاهش درد غیر دارویی مثل ماساژ درمانی، زایمان در آب ، کم تهاجمی و بی ضرر است و تا حد زیادی درد مادر را کاهش می دهد و باعث نشاط و زایمان خوشایند برای نوزاد و مادر شد.
خداکرمی با اشاره به برگزاری کنگره روش های کم تهاجمی زنان و مامای، گفت: امیدواریم با برپایی این قبیل کنگره ها بتوان هرچه بیشتر روش های ساده، منطقی، علمی و کم تهاجمی در زایمان و بارداری را شاهد باشیم.
دومین کنگره بین المللی روش های کم تهاجمی زنان و مامایی و سیزدهمین کنگره بین المللی زنان و مامایی ایران در روزهای 30 دی تا سوم بهمن 95 در مرکز همایش های رازی تهران برگزار می شود و 20 امتیاز بازآموزی برای تمامی شرکت کنندگان دارد.
[ad_2]
لینک منبع
بازنشر: مفیدستان
عبارات مرتبط با این موضوع
علت گرایش زنان ایرانی به سزارین چیست؟ در بارداری …در همین زمینه علت گرایش زنان ایرانی به سزارین چیست ترس از درد علت گرایش زنان ایرانی به علت گرایش زنان ایرانی به سزارینبخشاجتماعیعلتگرایش با اشاره به علت گرایش زنان ایرانی به به علت گرایش زنان ایرانی به سزارین علت گرایش زنان ایرانی به سزارین چیست؟ صد خبررئیس انجمن علمی مامایی ایران، گفت بسیاری از زنان ما به خاطر ترس از درد زایمان متقاضی ترس از درد زایمان علت گرایش زنان ایرانی به سزارینرئیس انجمن علمی مامایی ایران، گفت بسیاری از زنان ما به خاطر ترس از درد زایمان متقاضی ستاره ها ترس از درد زایمان علت گرایش زنان ایرانی به سزارینترس از درد زایمان علت گرایش زنان ایرانی به زایمان علت گرایش زنان ایرانی به سزارینترس از درد زایمان علت گرایش زنان ایرانی به سزارین …ترسازدردزایمانعلتترس از درد زایمان علت گرایش زنان ایرانی به سزارین واضح آرشیو وب فارسیمهر رئیس انجمن بلاغ مازندران علت گرایش زنان ایرانی به سزارینرییس انجمن علمی مامایی ایران با اشاره به علت گرایش زنان ایرانی به سزارین گفت می ترس از درد علت گرایش زنان ایرانی به سزارین بارداری خانوادهبارداریرئیس انجمن علمی مامایی ایران عنوان کرد؛ ترس از درد علت گرایش زنان ایرانی به سزارینعلت گرایش زنان ایرانی به سزارین آخرین اخبار اخبار …علت گرایش زنان ایرانی به سزارین رییس انجمن علمی مامایی ایران با اشاره به علت گرایش علت گرایش زنان ایرانی به سزارینترویج روشهای کم …رییس انجمن علمی مامایی ایران با اشاره به علت گرایش زنان ایرانی به سزارین گفت می ماجرا و علت توهین به لیلا رجبی ورزشکار کشورمان چه بود پربیننده ترین خبرها چه کسی جانشین آیت الله هاشمی می شود؟ سید حسن خمینی و ظریف پس از درگذشت میگنا تعریف سزارین ، علل انجام آن ، مزایا و معایب و عوارض متاسفانه این روزها زایمان به روش سزارین به یک مد در جامعه تبدیل شده و بسیاری از خانمها زایمان سزارین و همه چیز درباره سزارین آبله مرغان در زنان باردار می تواند منجر به آسیب های جدی برای مادر و کودک شود آبله مرغان یک زگیل تناسلی در خانمها چیست؟ زگیل تناسلی در خانمها چیست؟ پربیننده ترین خبرها عزیزانتان را به راحتی هیحان زده کنید تدابیر دوران بارداری ارزش های پست مدرن، نارضایتی از پزشکی؛ گرایش به طب مکمل اهمیت طب و طبیب در نگاه علامه حسن از خانمهای مصری،هندی و رومی یاد بگیرید که چه طور خود را راز زیبایی زنان مصری راز زیبایی زنان هندی راز زیبایی زنان رومی رازهای زیبایی زنان جهان چرا برخی زنان دنبال بدحجابی و عشوه گری میروند؟ چرا جامعه به چرا برخی زنان دنبال بدحجابی و عشوه گری میروند؟ چرا جامعه به سمت بد و بی حجابی میرود؟ مشاوره ارشد دکتری پایان نامه چاپ مقاله انجام پروپوزال سمینار انجام پایان نامه، خدمات انجام پایان نامه به همراه قیمت انجام پایان نامه انجام پایان نامه و رابطه جنسی و عشق پزشکان ایران در برخی موارد به دلیل خطرات خاص، رابطه جنسی از سوی پزشک ممنوع میشود یکی از سوالاتی که برای عکس سینه زنان ایرانی عکس زنان ایرانی زنان ایرانی کوس وکون بدنسازی زنان ایرانی زنان ایرانی در سواحل دبی عکس زنان ایرانی درخانه زنان ایرانی با لباس زیر زنان ایرانی در فیس بوک
ادامه مطلب ...
ترس از درد زایمان علت گرایش زنان ایرانی به سزارین
[ad_1]مفیدستان:
رئیس انجمن علمی مامایی ایران عنوان کرد؛
ترس از درد زایمان علت گرایش زنان ایرانی به سزارین
تاریخ انتشار : سه شنبه ۲۸ دی ۱۳۹۵ ساعت ۰۹:۲۸

سزارین
رئیس انجمن علمی مامایی ایران، گفت: بسیاری از زنان ما به خاطر ترس از درد زایمان متقاضی سزارین هستند ولی می توانیم با روش های کم تهاجمی تر درد را مدیریت کنیم.
مسئول بخش مامایی دومین کنگره بین المللی روش های کم تهاجمی زنان و مامایی و سیزدهمین کنگره بین المللی زنان و مامایی ایران، ادامه داد: در کنار آن روش های کم تهاجمی مفیدتری داریم که باید تقویت شود تا مادر به خاطر درد خود را در معرض خطرات ناشی از جراحی قرار ندهد. روشهایی مانند زایمان های کم درد غیر دارویی ، و داروییً توانیم زایمان طبیعی را ترویج دهیم.
عضو هیئت علمی دانشگاه علوم پزشکی شهید بهشتی، افزود: روش های کم تهاجمی مانند استفاده از واکیوم یا وانتوز در زمان اختلالات قرارگیری جنین در داخل کانال واژن بسیار کاربردی است و در مواقعی که در انتهای پروسه زایمان نیاز به مداخله بیشتر است، می توانیم از این روش استفاده کنیم.
خداکرمی تاکید کرد: یکی از بحث هایی که در زایمان داریم به نام درد زایمان است که به عنوان شدیدترین درد تلقی می شود و بسیاری از زنان ما به خاطر ترس از درد زایمان متقاضی سزارین هستند ولی ما می توانیم با روش های کم تهاجمی تر درد را مدیریت کنیم.
وی افزود: بسیاری از افراد به دلیل ترس از درد خودشان را در معرض سزارین قرار می دهند که هم بیهوشی دارد و هم عوارض جراحی دارد، اما می توان با استفاده از زایمان های بی درد دارویی پروسه درد را مدیریت کرد و مادر بدون درد زایمان کند.
خداکرمی به روش های زایمان کم درد غیر دارویی اشاره کرد و گفت: در این روش ما بدون اینکه دارویی استفاده کنیم می توانیم با استفاده از روش های حمایتی و استفاده از تکنیک های دستی و بدون نیاز به دارو، که توسط ماماها بکار می رود ، درد مادر را در حین زایمان کم کرد.وی افزود روش های کاهش درد غیر دارویی مثل ماساژ درمانی، زایمان در آب ، کم تهاجمی و بی ضرر است و تا حد زیادی درد مادر را کاهش می دهد و باعث نشاط و زایمان خوشایند برای نوزاد و مادر شد.
خداکرمی با اشاره به برگزاری کنگره روش های کم تهاجمی زنان و مامای، گفت: امیدواریم با برپایی این قبیل کنگره ها بتوان هرچه بیشتر روش های ساده، منطقی، علمی و کم تهاجمی در زایمان و بارداری را شاهد باشیم.
دومین کنگره بین المللی روش های کم تهاجمی زنان و مامایی و سیزدهمین کنگره بین المللی زنان و مامایی ایران در روزهای ۳۰ دی تا سوم بهمن ۹۵ در مرکز همایش های رازی تهران برگزار می شود و ۲۰ امتیاز بازآموزی برای تمامی شرکت کنندگان دارد.
[ad_2]
لینک منبع
بازنشر: مفیدستان
عبارات مرتبط با این موضوع
ماجرا و علت توهین به لیلا رجبی ورزشکار کشورمان چه …پربیننده ترین خبرها چه کسی جانشین آیت الله هاشمی می شود؟ سید حسن خمینی و ظریف پس از اصول تربیتی نوجوان اعمال رویکرد عدالت جنسیتی بر مبنای اصول اسلامی گسترش شیوع آنفلوانزای پرندگان به ۱۱ توصیه های هفته آخر بارداریماموگرافی، یک آزمایش ضروری که برای همه زنان واجب است ناحیه تناسلی خانمها پس از مصرف میگنا تعریف سزارین ، علل انجام آن ، مزایا و معایب و متاسفانه این روزها زایمان به روش سزارین به یک مد در جامعه تبدیل شده و بسیاری از خانم چهقدر اضافه وزن در بارداری طبیعی است؟به تولد بین هفته های تا بارداری زایمان زودرس گفته می شود سن بارداری به طور معکوس با مجله آنلاین شبنم چگونه دیر ارضا شویم؟؟؟چگونهدیرارضاشویمچگونه دیر ارضا شویمراه های درمان انزال زودرس مجموعه دانستنیهای جنسی چگونه دیر ارضا مشاوره ارشد دکتری پایان نامه چاپ مقاله انجام …انجام پایان نامه، خدمات انجام پایان نامه به همراه قیمت انجام پایان نامه انجام پایان الف چرا برخی زنان دنبال بدحجابی و عشوه گری …هیچ کدام از اینها که شما میگویید و باقی دوستان عزیز نیست علت در تشدید میل به دیده شدن روش های تحریک جنسی و عشق بازی با همسر آقایان …پورنوگرافی مملو از ایده های اشتباهی است که از نظر علمی اشتباه بودن آنها اثبات شده است ماجرا و علت توهین به لیلا رجبی ورزشکار کشورمان چه بود پربیننده ترین خبرها چه کسی جانشین آیت الله هاشمی می شود؟ سید حسن خمینی و ظریف پس از درگذشت اصول تربیتی نوجوان اعمال رویکرد عدالت جنسیتی بر مبنای اصول اسلامی گسترش شیوع آنفلوانزای پرندگان به ۱۱ استان توصیه های هفته آخر بارداری ماموگرافی، یک آزمایش ضروری که برای همه زنان واجب است ناحیه تناسلی خانمها پس از مصرف دستمال میگنا تعریف سزارین ، علل انجام آن ، مزایا و معایب و عوارض متاسفانه این روزها زایمان به روش سزارین به یک مد در جامعه تبدیل شده و بسیاری از خانمها چهقدر اضافه وزن در بارداری طبیعی است؟ میزان وزنی که در دوران بارداری اضافه میشود در واقع به شرایط شما قبل از بارداری مربوط است مجله آنلاین شبنم چگونه دیر ارضا شویم؟؟؟ چگونهدیرارضا چگونه دیر ارضا شویمراه های درمان انزال زودرس مجموعه دانستنیهای جنسی چگونه دیر ارضا شویم روش های تحریک جنسی و عشق بازی با همسر آقایان بخوانند پورنوگرافی مملو از ایده های اشتباهی است که از نظر علمی اشتباه بودن آنها اثبات شده است مشاوره ارشد دکتری پایان نامه چاپ مقاله انجام پروپوزال سمینار انجام پایان نامه، خدمات انجام پایان نامه به همراه قیمت انجام پایان نامه انجام پایان نامه و چرا برخی زنان دنبال بدحجابی و عشوه گری میروند؟ چرا جامعه به هیچ کدام از اینها که شما میگویید و باقی دوستان عزیز نیست علت در تشدید میل به دیده شدن و کسب
ادامه مطلب ...
۲۰ سال بی توجهی به مامایی باعث شد آمار سزارین ایران جهانی شود
[ad_1]مفیدستان:
وی گفت: زمانی تصمیمات غلطی برای رشته مامایی گرفته شد ولی آنچه ما تلاش کردیم این بود که جلوی تربیت بی کیفیت و بی رویه را بگیریم که تا حدودی موفق بوده ایم.
هاشمی با تاکید بر این نکته که اضافه شدن ماماهای کشور بدون اینکه نیاز به آن باشد موجب تضعیف این رشته است، افزود: در درجه اول باید برای اشتغال ماماهای فارغ التحصیل اقدام کنیم.
وزیر بهداشت با اشاره به مخالفت هایی که در خصوص فعالیت ماماها به عنوان پرستار در بخش های زنان انجام شده نیز گفت: تعصب حرفه ای خوب است ولی تا جایی که موجب جلوگیری از پیشرفت رشته نشود و من فکر می کنم افرادی که در این موضوع هیاهو درست کرده اند از متن زندگی همکاران غیرشاغل خود بی خبر هستند.


وزیر بهداشت خاطرنشان کرد: انصافا دولت در این دوره در موضوع مامایی خوب عمل کرده اما توجه به این حوزه باید همچنان ادامه داشته باشد تا به وضع ایده آل نزدیک شویم و سرآمد منطقه در این حوزه باشیم.

[ad_2]
لینک منبع
بازنشر: مفیدستان
عبارات مرتبط با این موضوع
مامایی پزشکان ایرانبه گزارش خبرنگار سایت پزشکان ایران به نقل از مجله پیام سلامت ، کم خونی اختلال خونی انجمن علمی سرطان های زنان ایران پنجمین کنگره بین …انجمن علمی سرطان های زنان ایران با همکاری دانشگاه علوم پزشکی تهران دانشگاه علوم رابطه جنسی و عشق پزشکان ایراندر برخی موارد به دلیل خطرات خاص، رابطه جنسی از سوی پزشک ممنوع میشود یکی از سوالاتی راهنما و اخبار دانشگاههای ایران برای دانشجویان و …راهنما و اخبار دانشگاههای ایران برای دانشجویان و متقاضیان ورود به دانشگاه راهنما و بیش از درصد پرستاران از شغل خود ناراضیاند …بیش از درصد پرستاران از شغل خود ناراضیاند اختلاف برابری درآمد پزشکان و پرستاراندفاع جانانه وزیر بهداشت از پزشکان کارانه نباشد، …دفاع جانانه وزیر بهداشت از پزشکان کارانه نباشد، هزینههای مردم ۵ برابر میشود و تمام آنچه میخواهید درباره ی ایدز بدانید تاپیک مرجع …میگویند اولین بیماری که به ایدز آلوده شد، سال و در کنگو شناسایی شد نحوه دقیق زایمان در آب پزشکان ایران سرویس نگاهی به وبلاک ها در وبلاک دکتر حسین میرزایی می خوانیم مامایی پزشکان ایران به گزارش خبرنگار سایت پزشکان ایران به نقل از مجله پیام سلامت ، کم خونی اختلال خونی مشترک در دفاع جانانه وزیر بهداشت از پزشکان کارانه نباشد، هزینههای دفاع جانانه وزیر بهداشت از پزشکان کارانه نباشد، هزینههای مردم ۵ برابر میشود و بیش از درصد پرستاران از شغل خود ناراضیاند اختلاف بیش از درصد پرستاران از شغل خود ناراضیاند اختلاف برابری درآمد پزشکان و پرستاران تمام آنچه میخواهید درباره ی ایدز بدانید تاپیک مرجع میگویند اولین بیماری که به ایدز آلوده شد، سال و در کنگو شناسایی شد نحوه دقیق آلودگی آن
ادامه مطلب ...
سزارین اضطراری (علت سزارین اورژانسی) چیست و چگونه انجام می شود؟
[ad_1]سزارین اضطراری یا سزارین اورژانسی (Emergency C-sections) نوعی زایمان میباشد که به علت مواردی نظیر جدا شدن زودرس جفت،خونریزی و...انجام میشود
خانمها در تفکر و ایدههایشان معمولا زایمانشان را شکوهمند مجسم میکنند. نفس کشیدن در حین درد، حتی شاید لبخندی در هنگام آخرین فشار برای خروج نوزاد و معجزهی تولد برلب خواهند داشت. بسیاری از آنها با انتخاب پزشکان با نرخ سزارین پایین، مراجعه به کلاسهای آموزش زایمان و تمرین و حفظ وزن مناسب در حین بارداری تلاش میکنند تا مطمئن شوند میتوانند زایمان طبیعی انجام دهند. با این حال در ایران نرخ زایمانهای سزارین از همیشه بیشتر شده است.
لزوم کنترل احساسات به هنگام مواجه با سزارین اضطراری
فارغ از اینکه چه اقدامات پیشگیرانهای را انجام دادهاید و بارداریتان چقدر بیخطر و سالم طی شده است، همچنان ممکن است شما نیز به یک سزارین اضطراری نیاز پیدا کنید. ممکن است احساس سرخوردگی نمایید. با این حال مهم است که دیدگاهتان را تغییر دهید. درست است که جراحی سزارین نیز مثل هر عمل جراحی اساسی دیگر خطراتی از قبیل خونریزی داخلی، لختههای خون، بروز عفونت و آسیب به اندامهای داخلی را با خود دارد و در بعضی از نوزادان نیز ممکن است باعث بروز مشکلات جزئی تنفسی گردد. ولی امروزه با پیشرفتهای علم پزشکی در زمینهی تکنیکهای جراحی و آنتی بیوتیکها، ریسک سزارین از همیشه کمتر است و علاوهبر این در دراز مدت مهمترین چیزی که وجود دارد داشتن فرزند سالم است نه زایمان طبیعی.
علت سزارین اضطراری چیست؟
یکی از مهمترین عوامل بروز جراحی سزارین اضطراری قرارگیری جنین در حالت نامناسب (در حالتی که پاها یا باسن رو به پایین و در ابتدای مسیر تولد باشد) و بدون آنکه از قبل اطلاع داشته باشید است. دلیل دیگر میتواند خونریزی شدید در هنگام زایمان، جدا شدن زودرس جفت و یا خونریزی در لگن باشد. مهمترین دلیل انجام سزارینهای اضطراری این است که جنین نمیتواند زایمان را تحمل کند؛ اگر الگوی ضربان قلب جنین از بروز مشکلی خبر دهد، جراحی سزارین سریعترین و امنترین راه به دنیا آوردن نوزاد است.

سزارین اضطراری چگونه انجام میشود؟
ممکن است صحنهای درهم ریخته باشد که در آن همه چیز باهم درحال وقوع است. قسمت پایین شکمتان را برای جراحی آماده میکنند. این قسمت بدنتان شسته شده و احتمالا شیو میشود و به شما نیز از طریق مسیر سرم داروهای آنتی بیوتیک داده میشود. احتمال دارد دوز مادهی بی حسی اپیدورال تان را تا میزان لازم برای سزارین افزایش دهند یا اینکه یک بیحسی اسپاینال یا بیهوشی کامل برایتان اعمال گردد. در صورت دریافت اسپاینال یا اپیدورال، شما از قفسهی سینه به پایین بیحس خواهید بود اما هوشیاریتان را از دست نمیدهید. اما میتوانید برش را احساس کنید؛ به احتمال زیاد قادر نخواهید بود آن را مشاهده نمایید زیرا معمولا ناحیهی مورد جراحی به وسیلهی یک پرده از دید شما پنهان میشود.
تهیه و ترجمه: مجله اینترنتی ستاره
[ad_2]
لینک منبع
بازنشر: مفیدستان
عبارات مرتبط با این موضوع
عمل سزارین چیست؟ علت و عوارض سزارین یکی به روش سزارین انجام میشود چیست و چگونه درمان می سزارین چیست؟ علت و عمل سزارین چیست؟ علت و عوارض سزارین عمل سزارین … به روش سزارین انجام می شود و استفاده آنها چگونه از سزارین چیست؟ علت و زایمان سزارین و همه چیز درباره سزارین روش سزارین انجام می شود، طبق طبیعی اورژانسی شدن و می کنند و علت دیگر سزارین پورتال پارسه گردسزارین اینکه سزارین چرا و چگونه صورت خانواده انجام میشود سزارین اضطراری در علت افزایش تمایل زنان باردار به عمل سزارین چیست؟ … عمل سزارین چیست می رود، بستری می شود و تحت تصمیم به انجام سزارین می عمل سزارین چیست؟ کوکا عمل سزارین چگونه انجام می سزارین های اورژانسی چیست و چگونه درمان می شود سزارین ، علل انجام آن ، مزایا و معایب و عوارض انجام عمل سزارین… روش سزارین انجام می شود می کنند و علت اورژانسی شدن و زایمان سزارین آرام چیست و چگونه انجام می شود؟زایمان سزارین آرام چیست و چگونه چه علت است؟ نقش و چیست و چگونه انجام می شود همه چیز درباره ی سزارین سزارین انجام می شود پاک می نماید به همین علت اورژانسی شدن و زایمان سزارین عمل سزارین عوارض سزارین دکتر …سزارین چیست استفاده می شود و اسکار و زمینه ساز انجام سزارین می باشند روش اضطراری پیشگیری از بارداری چیست؟، پیشگیری از بارداری نحوه مصرف قرصهای پیشگیری از بارداری و مسائل مرتبط با آن روشهای پیشگیری از بارداری اطلاعاتی یک روش فوری و اورژانسی برای جلوگیری ازبارداری کاندوم زنانه کاندومانواع کاندوم یک روش فوری و اورژانسی برای جلوگیری ازبارداری جلوگیری میگنا تعریف سزارین ، علل انجام آن ، مزایا و معایب و عوارض گفته میشود سزارین در هر کشور یکی از شاخصهای بررسی عملکرد برنامههای سلامت مادران است و علائم بارداری در هفته اول و دوم علائمبارداریدر علاوه بر این ممکن است دچار نوعی احساس درد و ناراحتی در سینه ها نیز بشوید و لباس زیری که مشاوره تلفنی ۹۰۹۹۰۷۱۶۵۲ مرکز مشاوره آرامش خوب دختر خوب با همون شماره مشاوره تلفنی تماس می گرفتی جوابتو می دادم۹۰۹۹۰۷۱۶۵۲ با سلام، نظر عزیزان در مورد عمل زیبایی بینی توسط متخصص گوش و حلق و بینی متخصص جراحی اخبار،اخبار علمی،اخبار آموزشی،اخبار پزشکی،اخبار تکنولوژی نمونه رزومه کاریسوالات مصاحبه استخدامیاخبار روز اخباراخبار علمیاخبار آموزشیرزومه کاری طب اسلامی وسنتی حکیم عقیلی خراسانی خلال را دوبار میجوشانیم و آب آن را عوض میکنیم تا ساعت در آب سرد میریزیم وگاهی آب آن را عوض
ادامه مطلب ...
عمل سزارین چیست؟ + علت و عوارض سزارین
[ad_1]عمل سزارین روشی برای زایمان است که با بی حسی موضعی انجام میشود. در این مطلب با علت و عوراض سزارین و انجام عمل سزارین با عکس آشنا میشوید.

از هر چهار زایمانی که در امریکا انجام میگیرد یکی به روش سزارین انجام میشود. این روش شامل خروج نوزاد از طریق برشی در ناحیه پایین شکم و سمت چپ است. پزشکان معمولا به دلیل وجود مشکلات در بارداری و یا ناکارآمدی زایمان طبیعی اقدام به سزارین مینمایند.
در بعضی موارد به دلیل وجود مشکلات، جراحی سزارین از قبل برنامه ریزی میگردد. این مشکلات عبارتنداز:
- جفت سر راهی: اگر جفت به طور غیر عادی در قسمت پایینی رحم قرار گرفته باشد، احتمال دارد جفت مسیر دهانهی رحم را مسدود نماید. این مساله میتواند مانع ورود جنین به کانال تولد شده و باعث بروز خونریزی شدید در فرزند و مادر گردد.
- رگ سر راهی: رگ سرراهی وضعیتی است که در آن عروق خونی بندناف، دهانه جلویی دهانه رحم را احاطه کرده، یا نزدیک آن قرار گرفته و یا آن را پوشانده باشد.
- دسترس جنین: به مجموعه علائمی که نشان دهندهی به خاطر افتادن سلامت جنین باشد دیسترس جنین (Fetal distress) گفته میشود. این علائم شامل ضربان کمتر از 120 در جنین، وجود مکونیوم در مایع آمنیوتیک (مکونیوم اولین مدفوعی میباشد که چند روز پس از زایمان از نوزاد دفع میشود. گاهی نوزاد پیش یا هنگام زایمان نیز مکونیوم را دفع میکند. اگر کیسهی آب مادر پاره شود و مکونیوم در ان دیده شود، باید مراقبتهای پزشکی لازم در این خصوص لحاظ شود.) تاخیر در رشد جنین و ... میباشد.
- اندازه: اگر جنین خیلی بزرگ باشد راه بیخطرتر برای زایمان انجام سزارین است.
- قرارگیری: جنین هایی که به فرم سربالا (حالتی که باسن یا پاها در تولد ابتدا خارج شود) یا به پهلو (حالتی که شانهها در تولد ابتدا خارج شود) قرار گرفته باشند نیز معمولا به این روش به دنیا میآند.
- مشکلات پزشکی مادر: وجود دیابت طولانی مدت یا تبخال تناسلی و زگیل تناسلی زنان در مادر میتواند زایمان طبیعی را برای مادر یا فرزند خطرناک نماید.
- وجود ناهنجاری در رحم مادر همانند رحم دوشاخ
- سابقهی سزارین: برخی از زنانی که سزارین کردهاند ممکن است بتوانند فرزندشان را طبیعی به دنیا بیاورند اما برای بقیهی آنها بهتر است که زایمانهای بعدی نیز سزارین انجام شود.
- نارساییهای مادرزادی: بسته به شرایط نوزادانی که با ناهنجازیهای مادرزادی مواجهاند، بهتر است که به این روش به دنیا بیایند.
- چندقلوها: در برخی موارد دو یا سه قلوها ممکن است به طور طبیعی به دنیا بیایند. اما در حالت کلی هرچه تعداد قلها بیشتر باشد، احتمال نیاز به سزارین نیز بیشتر میگردد.
- زایمان سزارین انتخابی: اگر شماخودتان به شخصه بخواهید به جای زایمان طبیعی فرزندتان به صورت سزارین به دنیا بیاید چه؟ آیا میتوانید سزارین را انتخاب کنید؟ این ایدهی چندان جالبی نیست و به احتمال زیاد مورد مخالفت پزشکتان قرار میگیرد.
عمل سزارین نسبت به زایمان طبیعی خطرات بیشتری را متوجه مادر و فرزندش مینماید. ریسک این خطرها تنها زمانی قابل پذیرفتن است که مادر یا فرزند با مشکلات سلامتی مواجه باشند.
روش انجام انجام عمل سزارین
متخصص بیهوشی داروهای ضد درد مختلف موجود را توضیح میدهد. معمولا از اپیدورال، یک بلوک نخاعی، یا یک ترکیب بلوک نخاعی-اپیدورال استفاده میشود. با این روشها شما هوشیار باقی میمانید اما بدنتان از زیر سینهها به پایین بی حس میگردد. شما می توانید امکان تزریق مقدار کمی مورفین یا اپیدورال را در ستون فقرات خود مورد بحث قرار دهید. این روش باعث کنترل درد تا 24 ساعت پس از عمل میگردد.
هنگامی که شما بیحس شدید، پرستار یک کاتتر (کاتتر (Catheter) لوله نازک، بلند و قابل انعطافی است که میتوانند به هدف خاصی در بدن بیمار قرار داده شودند.) در مثانهتان قرار داده و به تخلیه ادرار قبل از عمل جراحی میپردازد. این عمل ریسک آسیب واردن شدن به مثانه در هنگام جراحی را کاهش داده، به دنیا آمدن نوزاد را نیز آسان میکند. سپس موهای قسمت پایین شکمتان تراشیده شده و با مایع ضد عفونی تمیز میگردد. بعد از آن پزشک بدن شما را با پارچههای استریل میپوشاند و با قرار دادن مانعی بر روی سینهتان مانع نگاه کردن مستقیم شما به عمل جراحی میگردد. اگرچه در بعضی مراکز به شما حق انتخاب اینکه جراحی را مشاهده کنید نیز داده میشود.
اگر همسرتان بخواهد شما را درحین عمل همراهی کند، لازم است از لباسها و کفش مخصوص بیمارستان و ماسک استفاده نماید. او در بالای سر شما و در کنارتان مینشیند تا بتواند در حین عمل با شما صحبت کرده، دستتان را بگیرد و به شما روحیه بدهد.
در بیشتر سزارینها، پزشک یک برش افقی به موازات خط بیکینیتان در ناحیهی شکم ایجاد میکند. در بعضی موارد اضطراری، پزشک برشی از ناف تا استخوان شرمگاهی ایجاد مینماید. سپس پزشک برشی در ناحیهی رحم ایجاد مینماید.
در ادامه پزشک کیسهی مایع آمنیوتیک را پاره کرده و اجازه میدهد تا مایع خارج گردد. سپس به آرامی دستش را وارد ناحیهی برش داده شده میکند تا جنین را (ابتدا از سمت سر) از آنجا خارج نماید. عمل کشیدن و فشار دادنی که احساس میکنید مربوط به عبور دادن سر نوزاد از درون شکاف جراحی است. در این حین دستیار پزشک با فشار دادن بالای رحم به خارج شدن نوزاد کمک میکند. سپس پزشک بند ناف را بریده، نوزاد را به دست پرستار متخصص یا پزشک اطفال میدهد تا به معاینهاش بپردازد. پس از آن نوزاد را درون پارچهای پیچیده و به دست همسرتان میدهند.
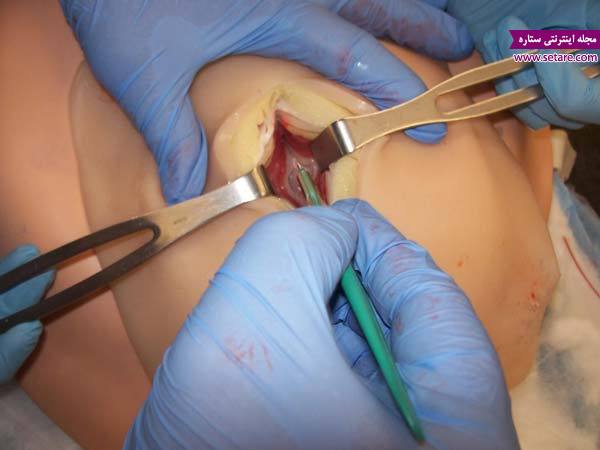
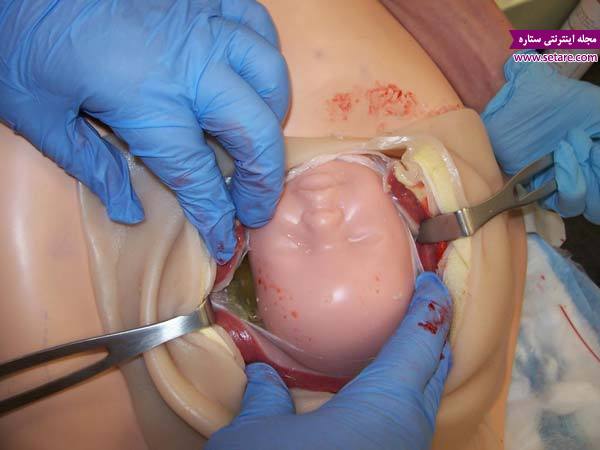
انجام عمل سزارین به صورت مرحله به مرحله و تصویری




پس از به دنیا آمدن نوزاد، پزشک جفت را نیز از طریق همان شکاف از بدن شما خارج میکند و رحمتان را ماساژ میدهد. عمل اصلی خارج کردن نوزاد تنها 10 تا 15 دقیقه پس از شروع جراحی انجام میپذیرد. بقیهی عمل شامل بخیه زدن دو شکاف ایجاد شده و انتقال شما به بخش ریکاوری در حدود 30 دقیقهی دیگر زمان میبرد.
پس از سزارین، شما به اتاق ریکاوری برده میشوید و در آنجا فشار خون، خونریزی، ضربان قلب و تنفستان تحت نظارت قرار میگیرد. سوند برای مدت 12 تا 24 ساعت پس از جراحی باقی میماند و شما در روز بعد نیز مایعاتتان را از طریق سرم دریافت خواهید کرد. شما باید روز بعد را در تخت بگذرانید، اما پیشنهاد میشود در تخت تکان بخورید، حالتتان را تغییر دهید و گاهی به حالت نشسته قرار بگیرید. شما قادر خواهید بود تا با کمک گرفتن از یک بالش مخصوص (که بصورت افقی بر روی شکمتان قرار میدهید) به فرزندتان شیر بدهید. 24 ساعت پس از زایمان قادر به راه رفتن خواهید بود؛ پزشکتان برای رفع درد و ناراحتی به شما داروی مسکن خواهد داد و 3 یا 4 روز پس از زایمان آن نیز از بیمارستان مرخص خواهید شد. برای کاهش درد پس از انجام عمل معمولا از پمپ درد نیز استفاده میشود که عامل موثری در کاهش درد شما خواهد بود.
عوارض سزارین چیست؟
عمل سزارین علاوه بر مادر برای جنین نیز عوارض خاص خود را دارد. عمل سزارین میتواند باعث چسبندگی، احتمال بروز بارداری پرخطر در آینده، طولانی شدن زمان زایمان، عفونت مثانه و رحم و اسیب دیدگی سیستم دفع ادرار در مادران شود. از طرف دیگر عوارض سزارین بر روی جنین شامل وزن کم هنگام تولد، احتمال ابتلا به آسم، دیابت، چاقی، آلرژی و... میگردد.
تهیه و ترجمه: مجله اینترنتی ستاره
[ad_2]
لینک منبع
بازنشر: مفیدستان
عبارات مرتبط با این موضوع
میگنا تعریف سزارین ، علل انجام آن ، مزایا و معایب و شرایطی که عمل سزارین ضروری است در صورتی که فرد قبلا سزارین کرده باشد زمانی که فرزند مزایا و معایب زایمان طبیعی و سزاریناگر شما هم گیج شده اید و نمی دانید روش طبیعی را برای زایمان خود انتخاب کنید و یا عمل فیلم عمل سزارین فیلم عمل سزارین جهت مشاهده نصف فلش پلیر بر روی مرور گر شما الزامی است در صورت عدم پرسش شایع خانمها درباره سزارینسزارین یعنی چه؟ سزارین یعنی شکافتن شکم و ایجاد یک برش بر روی رحم زن باردار به منظور جلوگیری از بارداری با آی یو دی، آی یو دی چیست، عوارض …آی یو دیآی یو دی میرناآی یو دی هورمونیآی یو دی چیستآی یو دی آی یو دی و عفونتای آیا زایمان طبیعی ترسناک و خطرناک است ؟، زایمان …زایمان طبیعی دردناکزایمان طبیعی در ایرانزایمان طبیعیزایمان طبیعی یا سزارینزایمان کامل ترین مرجع در مورد بیماری روماتیسم پوستی و چشمی و پزشکی و سلامتعلائم و عوارض و راه درمان روماتیسم پوستی و چشمی روماتیسمروماتیسم پوستیروماتیسم قرص دوفاستون در چه مواقعی تجویز می شود؟ عوارض …علت کوتاهی قد کودکان چیست؟ راههای افزایش قد در کودکانمراکز درمان ناباروری در سراسر کشور آدرس و شماره …علت کوتاهی قد کودکان چیست؟ راههای افزایش قد در کودکانسونوگرافی چیست ؟ و فواید آن در دوران بارداریسونوگرافی چیست ؟ و فواید آن در دوران بارداری سونوگرافی چیست ؟ و فواید آن در دوران میگنا تعریف سزارین ، علل انجام آن ، مزایا و معایب و عوارض شرایطی که عمل سزارین ضروری است در صورتی که فرد قبلا سزارین کرده باشد زمانی که فرزند در رحم مزایا و معایب زایمان طبیعی و سزارین اگر شما هم گیج شده اید و نمی دانید روش طبیعی را برای زایمان خود انتخاب کنید و یا عمل جراحی فیلم عمل سزارین فیلم عمل سزارین جهت مشاهده نصف فلش پلیر بر روی مرور گر شما الزامی است در صورت عدم مشاهده پرسش شایع خانمها درباره سزارین سزارین یعنی چه؟ سزارین یعنی شکافتن شکم و ایجاد یک برش بر روی رحم زن باردار به منظور خارج جلوگیری از بارداری با آی یو دی، آی یو دی چیست، عوارض آی یو دی آی یو دیآی یو دی میرناآی یو دی هورمونیآی یو دی چیستآی یو دی آی یو دی و عفونتای یو دی مس آیا زایمان طبیعی ترسناک و خطرناک است ؟، زایمان طبیعی، عوارض زایمان طبیعی دردناکزایمان طبیعی در ایرانزایمان طبیعیزایمان طبیعی یا سزارینزایمان طبیعی کامل ترین مرجع در مورد بیماری روماتیسم پوستی و چشمی و علائم و پزشکی و سلامت علائم و عوارض و راه درمان روماتیسم پوستی و چشمی روماتیسمروماتیسم پوستیروماتیسم چشمی مراکز درمان ناباروری در سراسر کشور آدرس و شماره تلفن علت کوتاهی قد کودکان چیست؟ راههای افزایش قد در کودکان قرص دوفاستون در چه مواقعی تجویز می شود؟ عوارض دوفاستون علت کوتاهی قد کودکان چیست؟ راههای افزایش قد در کودکان بیهوشی ویکیپدیا، دانشنامهٔ آزاد بیهوشیدر پزشکی و دندانپزشکی حالت القاء شدهای است که به طور موقت میتواند موجب بی دردی
ادامه مطلب ...