مجله مطالب خواندنی
سبک زندگی، روانشناسی، سلامت،فناوری و ....مجله مطالب خواندنی
سبک زندگی، روانشناسی، سلامت،فناوری و ....کمر دردهای آزاردهنده در بارداری
البته کمردرد دوران بارداری در زنان چاق و زنانی که چند بارداری متوالی داشتهاند یا سابقه کمردرد در بارداریهای قبلی را داشتهاند، بیشتر دیده میشود. از علل مهم دیگر کمردرد طی دوران بارداری، افزایش گودی کمر و افزایش وزن است، اما مسائل هورمونی هم در ایجاد این دردها نقش دارد. به طوری که کمردردهای بارداری حتی در سه ماهه اول که هنوز گودی کمر تشدید نشده یا اضافه بار ناشی از بزرگ شدن رحم و جنین اتفاق نیفتاده نیز دیده میشود.
دکتر آمنه لاهوتی، متخصص زنان و زایمان، دردهای سیاتیکی را در دوران بارداری شایع میداند و توضیح میدهد: اصولا دردهای ناشی از تحت فشار قرار گرفتن عصب سیاتیک که یک عصب مهم ناحیه لگنی است و از به هم پیوستن چند ریشه عصبی در ناحیه کمر ایجاد میشود به دردهای سیاتیکی معروف است. از علل مهم این دردها بیرون زدگی دیسک بین مهرهای است. در این بیماری، دیسک بینمهرهای جابهجا شده و روی ریشه عصبی که از نخاع خارج میشود، فشار وارد میکند.
این متخصص در گفتوگو با جامجم میافزاید: از علل مهم تشدیدکننده کمردرد و دردهای سیاتیکی، افزایش وزن و افزایش گودی کمر است. هر دو این حالات در زمان بارداری تشدید میشود. البته در بعضی مطالعات، افزایش گودی کمر تائید نشده و محققان،علت اصلی کمردرد بارداری را ناشی از تغییراتی دانستهاند که در رباطها و ماهیچهها در زمان بارداری ایجاد میشود.
دکتر طاهره اشرف گنجویی، متخصص زنان و زایمان، عضو هیات علمی دانشگاه علوم پزشکی شهید بهشتی نیز در گفتوگو با جامجم با اشاره به این که افزایش گودی کمر موجب میشود فشار بیشتری به دیسک بین مهرهای وارد شده و این فشار موجب جابهجایی بیشتر آن و در نتیجه فشار بیشتر به ریشه عصبی میشود، میگوید: در واقع، افزایش گودی کمر میتواند علائم درد سیاتیکی را افزایش دهد. زیاد شدن وزن هم در کنار افزایش گودی کمر موجب بیشتر شدن دردهای سیاتیکی میشود.
عوارض کمر دردهای سیاتیکی
دردهای سیاتیکی به دردهایی میگویند که بر اثر تحریک عصب سیاتیک یا ریشههای عصبی آن در ناحیه نخاع کمری ایجاد میشود. از علل مهم این دردها، فتق دیسک بینمهرهای است. در این بیماری، دیسک بین مهرهای جابهجا شده و روی ریشه عصبی که از نخاع خارج میشود فشار وارد میکند.
دکتر لاهوتی با تاکید بر این که کمردردهای ناشی از فشار برعصب سیاتیک غالبا در مردان دیده میشود، اما در زنان و بخصوص زنان باردار نیز احتمال بروز دارد، توضیح میدهد: دردی که همراه با انتشار به پشت ران یا باسن باشد معمولا ناشی از تشدید فشار روی عصب سیاتیک است که با راه رفتن، از پله بالا رفتن، برخاستن از حالت نشسته به ایستاده، چرخیدن در تخت یا بلند کردن اجسام شروع میشود و در مواردی که فشار روی عصب سیاتیک زیاد باشد، همراه با بیحسی کشاله ران و اندام تناسلی خواهد بود که در برخی مواقع موجب کنترل نداشتن بر ادرار، مدفوع و تخلیه ادرار میشود.
هر دردی، سیاتیک نیست
به گفته دکتر لاهوتی، همه کمردردهای دوران بارداری ناشی از تحریک عصب سیاتیک نیست. در واقع، دردهای سیاتیکی به خودی خود، ناشی از مسائل هورمونی یا تغییرات وضعیت ستون مهرهها در بارداری است. با این حال این نوع دردها خطری برای حاملگی محسوب نمیشود و عوارض خاصی بر جنین ندارند.
این متخصص زنان و زایمان تاکید میکند: اما باید دانست دردهای زایمانی نیز ممکن است به صورت کمردرد تظاهرکنند. پس در هر خانمی که کمردرد دارد بخصوص اگر هنوز زمان زایمان وی فرا نرسیده است باید به فکر زایمان زود رس بود. گاهی عفونت کلیه هم به صورت کمردرد تظاهر میکند، ولی در این مواقع معمولا تب و علائم ادراری نیز وجود دارد.
راههای کاهش درد سیاتیکی
معمولا به منظور کاهش دردهای سیاتیکی به بارداران توصیه میشود از انجام فعالیتهای فیزیکی شدید، خم شدن یا قدم زدن به مدت طولانی اجتناب کنند.
دکتر اشرف گنجویی با اشاره به این مطلب میگوید: بارداران باید سعی کنند به جای خم شدن برای برداشتن یک شیء از زمین، ابتدا به نشستن و سپس برداشتن آن شیء اقدام کنند. هنگام استراحت و نشستن نیز بهتر است به یک بالش تکیه دهند و از پوشیدن کفش پاشنه بلند اجتناب ورزند. معمولا با استراحت، گرم نگه داشتن موضع درد و در صورت لزوم مصرف مسکن، باردار احساس بهبود میکند. البته باید نوع مسکن و میزان مصرف آن نیز با نظر پزشک باشد.
دکتر لاهوتی در این خصوص به مادران باردار توصیه میکند: در تمام دوران بارداری خود از کفشهای طبی و کفی مناسب استفاده کنند تا فشار وارد شده به پاها و ستون فقرات حین راه رفتن کم شود و مشکلات ناشی از اضافه وزن مادر، به ستون فقرات او آسیبی نزند. همچنین بهتر است مادران باردار برای مدت طولانی در یک حالت ثابت قرار نگیرند مثلا به صورت طولانیمدت در یک وضعیت ننشینند یا در حالت ایستاده باقی نمانند. مادرانی که در زمان خوابیدن دچار کمردرد میشوند نیز بهتراست هنگام خوابیدن بالشی را بین پاهای خود قرار دهند تا این درد در خواب از بین برود. همچنین بارداران باید روزانه 20 تا 30 دقیقه پیادهروی آرام با کفش مناسب انجام دهند. البته شدت این فعالیتها باید به نحوی باشد که موجب خستگی یا تشدید دردهای مادر نشود.
این متخصص زنان و زایمان تاکید میکند: اگر کمردرد مادر شدید باشد و با استفاده از این روشها، درد آن تسکین پیدا نکند، باید با مراجعه به یک فیزیوتراپیست ماهر و با تجربه، درد کمر را تسکین داد. البته برخی پزشکان استفاده از طب سوزنی را برای کاهش درد کمر، طی دوران بارداری مجاز میدانند، ولی توصیه میشود که قبل از انجام طب سوزنی در دوران بارداری، حتما با متخصص زنان مشورت شود.
توصیههایی برای کاهش کمردرد بارداری
درد سیاتیک بارداری طی رشد جنین در رحم باردار ممکن است باعث ایجاد فشار روی عصب سیاتیک شود. این فشار ممکن است باعث ایجاد دردی شود که از کمر تا پا انتشار پیدا میکند. عمل کردن به این توصیهها ممکن است به کاهش درد سیاتیک در حین بارداری کمک کند.
ـ تا جایی که میتوانید روی پهلویی دراز بکشید که درد ایجاد نمیکند.
ـ سعی کنید که برای مدت طولانی نایستید.
ـ اگر باید بایستید، روی یک پا تکیه کنید و پای دیگرتان را بلند کنید و روی چیزی بگذارید تا استراحت کند.
ـ اشیای سنگین را بلند نکنید.
ـ شنا کردن را امتحان کنید.
ـ یک بالشتک گرمکننده یا کیسهیخ روی ناحیه دچار درد بگذارید.
پونه شیرازی / گروه سلامت
ادامه مطلب ...
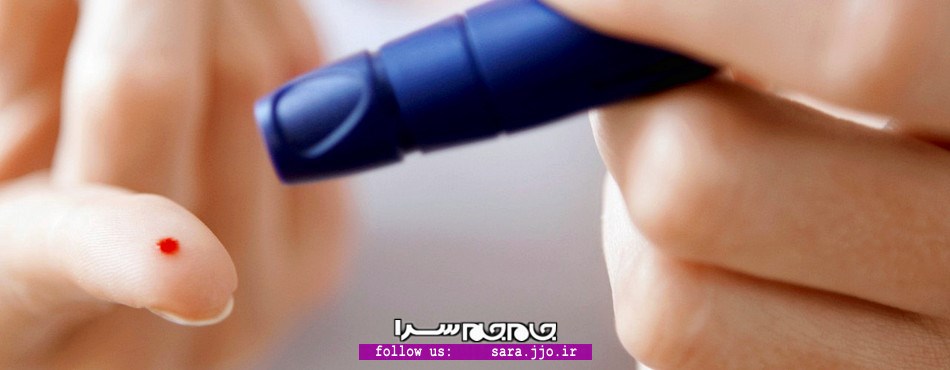
مراقبتهای دوران حاملگی در مبتلایان به دیابت بارداری
دکتر سارا مسیحی اظهار کرد: یکی از بیماریهای بسیار شایع در دوره بارداری، دیابت بارداری است و یک درصد از زنان باردار به آن مبتلا میشوند.
وی افزود: دیابت بارداری نوعی از دیابت است که در خانمهای باردار ایجاد میشود. علائم و عوارض این بیماری با شروع دوره بارداری آغاز شده و با اتمام آن به پایان میرسد و در واقع فرد تنها در دوره بارداری خود به دیابت مبتلا میشود.
مسیحی افزود: برخی از خانمها قبل از بارداری مبتلا به دیابت بوده و از بیماری خود نیز اطلاع دارند، اما برخی دیگر پیش از بارداری به دیابت مبتلا نیستند و بدون اطلاع از بیماری خود مراجعه میکنند. خانمهایی که پیش از اقدام به بارداری به دیابت مبتلا شدهاند باید چهار ماه قبل از اقدام، مراجعه کرده و کنترل دیابت خود را انجام دهند.
فوق تخصص زنان مرکز آموزشی درمانی امام خمینی (ره) اهواز در خصوص دسته دوم از خانمهای باردار مبتلا به دیابت توضیح داد: خانمهای بارداری که به بخش زنان مراجعه میکنند، بررسی دیابت آنها از اولین اقداماتی است که در مورد آنها انجام میشود. در مرحله اول، تست قند خون ناشتا در مورد وی انجام میشود و اگر قند خون وی در محدوده نرمال باشد، چنانچه شرایط خاص، سابقه دیابت در حاملگی قبلی، سابقه دیابت خانوادگی یا مرگ جنین در رحم نداشته و مبتلا به چاقی نیز نباشد، در مرحله بعد در هفته ۲۴ تا ۲۸ یک آزمایش استاندارد تست تحمل دیابت در مورد او انجام میشود.
مسیحی ادامه داد: اما بیماری که سابقه دیابت خانوادگی، مرگ جنین در داخل رحم و دیابت در بارداری قبلی داشته یا چاق باشد، تست تحمل دیابت در همان مرحله اول برای وی انجام خواهد شد.
این فوق تخصص زنان، وراثت را عامل اصلی ابتلا به دیابت بارداری دانست و گفت: عوامل بسیاری در ابتلا به دیابت دوره بارداری دخالت دارند، ولی عامل اصلی در ابتلا به این بیماری، وجود زمینه خانوادگی است.
وی با اشاره به عوارض ابتلا به دیابت در بارداری، تصریح کرد: عوارض این بیماری بیشتر مربوط به موارد کنترل نشده است و چنانچه دیابت در دوره بارداری کنترل نشود، حتی میتواند موجب مرگ جنین شود اما در صورت کنترل تقریبا هیچگونه عوارضی برای مادر یا کودک ندارد. (ایسنا)
ادامه مطلب ...
آزمایشهای ضروری در دوران بارداری
دکتر سولماز پیری، متخصص زنان و زایمان و فلوشیپ طب مادر و جنین به جامجم میگوید: بعد از این که معلوم میشود خانمی باردار و بارداریاش داخل رحمی است، اولین غربالگری برای بررسی سلامت جنینش در سه ماه اول حول و حوش 12 هفتگی انجام میگیرد. در تمام دنیا متخصصان توصیه میکنند اگر خانمی در سه ماه اول امکان انجام این غربالگری را دارد، حتما این کار را انجام دهد. این متخصص زنان و زایمان درباره اولین غربالگری بارداری میگوید: این غربالگری شامل سونوگرافیای از جنین است که به سونوگرافی NT شهرت دارد.
دکتر پیری ادامه میدهد: در غربالگری اول، وضع بدن جنین و سلامت او از نظر این که سرش درست تشکیل شده باشد، قلبش بزند، دست و پا و بند نافش سر جایشان قرار داشته باشند، بررسی میشود. البته متخصص زنان به نکتههای خیلی مهم دیگر هم در این سونوگرافی توجه میکند که از مهمترین آنها NT است. NT به آبی که پشت گردن جنین وجود دارد، گفته میشود که باید میزان آن اندازه گرفته شود. اگر مقدار این آب کم باشد، نشان میدهد جنین به احتمال قوی وضع خوبی دارد ولی اگر مقدار آن زیاد باشد، بیانگر خطر بوده و حاکی از این است که امکان دارد جنین دچار مشکل باشد. این متخصص زنان و زایمان تاکید میکند: با بالا بودن عدد NT فقط احتمال وجود مشکل مطرح میشود و صددرصد نیست. اگر این اندازه زیاد باشد، مفهومش این است که خانم باردار، علاوه بر غربالگریهای روتین، باید آزمایشهای بیشتر انجام دهد تا از سلامت جنین مطمئن شویم. حتی گاهی بررسیهای بیشتر نشان میدهد مشکلی وجود ندارد و آب پشت گردن جنین بعد از مدتی خود به خود جذب میشود. پس باز هم تاکید میکنم بالا بودن عدد NT لزوما به معنای بیمار بودن کودک نیست، اما متاسفانه بعضی مادرها به جای تن دادن به بررسیهای بیشتر، فکر میکنند حتما فرزندشان بیمار است و به فکر گرفتن اجازه سقط میافتند.
این فلوشیپ مادر و جنین میگوید: شایعترین علت عقبماندگی ذهنی نوزادان، نشانگان داون است که به یک کروموزوم اضافه ربط دارد. مطالعهها ثابت کرده این بیماریها هم میتواند با آب پشت گردن جنین (NT) ربط داشته باشد. به همین دلیل هم برخی به غربالگری سه ماهه اول، غربالگری نشانگان داون هم میگویند. همزمان با این سونوگرافی، یک آزمایش خون مادر هم انجام میگیرد که در واقع امکان تشخیص نشانگان داون را بالا میبرد. در این آزمایش دو هورمون بارداری بررسی میشود. علاوه بر اینها، باید در این غربالگری، استخوان بینی کودک، سن مادر، تولد نوزاد مبتلا به نشانگان داون و... هم بررسی شود که مشاهده نکردن یا اشکال در هر کدام از اینها ممکن است نشاندهنده مشکلاتی باشد.
تشخیص نشانگان داون صددرصد است؟
با توجه به نتایج تمام این بررسیها، سعی میشود امکان خطر ابتلای جنین به نشانگان داون مشخص شود. دکتر پیری با بیان این جملهها تاکید میکند: دقت تشخیصی این تستها در بهترین شرایط در غربالگری سه ماهه اول، 90 درصد است و هرگز حتی اگر همه چیز خوب نشان داده شود، نمیتوانیم به مادر بگوییم صددرصد، کودکت سالم خواهد بود چون عقبماندگی ذهنی تا کودک به دنیا نیاید و به اصطلاح معاینه نشود، صددرصد قابل تشخیص نیست و در سه ماه اول فقط برای پیشبینی آن سعی میکنیم. البته روشهایی برای تشخیص صددرصد این نشانگان هم وجود دارد که اسمش دیگر غربالگری نیست و به آن تست تشخیصی میگوییم مثل آمنیوسنتز و نمونهبرداری از پرزهای جفتی. با این روشها کروموزومهای جنین شمارش میشود و میتوانیم با توجه به نتایج آن، با اطمینان به مادر بگوییم جنینش نشانگان داون ندارد. در این صورت در سه ماهه دوم باید مثل همه مادران دیگر سونوگرافی سلامت جنین و اکوکاردیوگرافی قلب جنین انجام دهد چون یکی از دلایلی که میتواند NT را بالا ببرد، مشکل قلبی جنین است. اگر در سه ماهه دوم هم این اقدامها انجام شد و جنین مشکل دیگری نداشت با اطمینان بالا میتوانیم به خانم باردار بگوییم جنینش مثل جنینهای خانمهای دیگر است و خطر کمی برایش وجود دارد و میتواند بارداریاش را ادامه دهد.
آمنیوسنتز احتمال سقط را بالا میبرد؟
دکتر پیری در پاسخ به این سوال میگوید: متخصص زنان فقط اگر لازم باشد، این تست را درخواست میکند؛ یعنی فقط در صورتی که در غربالگری موارد مشکوکی دیده شود چون آمنیوسنتز، یک درصد احتمال سقط را افزایش میدهد. به این دلیل که باید با سوزن از کیسه آب جنین، نمونه آب و مایع آمنیوتیک گرفته شود. با این کار سوراخ کوچکی در کیسه آب به وجود میآید که در 99 درصد موارد خودبهخود ترمیم میشود ولی اگر بموقع خوب نشود، آب دور جنین از آن نشت میکند و نهایتا باعث سقط خواهدشد. در این صورت در مواقع ضروری، پذیرفتن یک درصد خطر سقط ارزش دارد. این فلوشیپ مادر و جنین توضیح میدهد: مایع آمنیوتیک مثل یک نمونه میماند و میتواند انجام آزمایشهای مختلفی را روی آن درخواست کرد. شایعترین آزمایشی که درخواست میشود برای بررسی نشانگان داون است که به آن کاریوتایپ میگویند. کاریوتایپ یعنی شمارش کروموزومها. آدمهای سالم 46 کروموزوم دارند در حالی که جنین مبتلا به نشانگان داون، 47 کروموزوم دارد و این آزمایش این کروموزوم را نشان میدهد. ممکن است جنینهایی باشند که مثلا پدر و مادرشان هر دو دچار تالاسمی مینور باشند، در این صورت هم با آزمایش مایع آمنیوتیک، میتوان به ابتلای جنین به تالاسمی پی برد. گاهی هم متخصص به ابتلای جنین به عفونتها شک و این آزمایش را برای بررسی این عفونتها درخواست میکند.
آنومالی اسکن، غربالگری دوم
دکتر پیری میگوید: این غربالگری که در کشورهای پیشرفته هم برای تمام مادران انجام میگیرد، شامل سونوگرافی در سه ماهه دوم حول و حوش 19 هفتگی است. در این غربالگری هم به استخوان بینی و... برای نشانگان داون توجه میشود. به این سونوگرافی، آنومالیاسکن هم میگویند. این سونوگرافی اسمهای متفاوتی دارد؛ سونوگرافی بررسی سلامت جنین، سونوگرافی سه بعدی و... اما برای بررسی سلامت جنین حتما نباید سونوگرافی سه بعدی باشد. این متخصص زنان و زایمان میافزاید: سونوگرافی سه بعدی برای گرفتن عکس یادگاری از صورت جنین، مضر نیست و بهطور کلی سونوگرافی سه ماهه دوم بهتر است انجام شود. سونوگرافی چهار بعدی هم همان سونوگرافی سه بعدی است که حالت فیلم دارد و انرژی بیشتری به بچه میدهد و انجامش فایده خاصی ندارد و بهتر است این انرژی به بچه نرسد ولی ضرر چندانی هم ندارد. سونوگرافی سه بعدی و چهار بعدی در دنیا بیشتر ارزش تحقیقاتی دارند و خیلی به درد کار روزمره در مطب نمیخورند.
غربالگری در سه ماهه سوم
در سه ماهه سوم، حول و حوش 30 هفتگی هم سونوگرافی انجام میگیرد که در آن سلامت جنین بررسی میشود چون مثل تمام آدمها که اگر این هفته سالم هستند، معلوم نیست هفته دیگر هم سالم باشند، در مورد جنین هم این وضع وجود دارد. سلامت جنین را هم فقط با سونوگرافی میتوان ارزیابی کرد و با معاینه مادر نمیتوانیم به این موضوع پی ببریم. دکتر پیری با بیان این جملهها میافزاید: در این سونوگرافی وضعیت بدنی، رشد و خونرسانی جفت و مایع دور جنین بررسی میشود. رشد جنین در سه ماهه سوم خیلی اهمیت دارد چون بیشترین وزنگیری را در این زمان دارد و اگر جفت نارس باشد و نتواند خون کافی به جنین برساند، در این زمان خود را نشان میدهد. پس حتما این سونوگرافی هم مخصوصا برای تصمیمگیری درباره زمان و نحوه زایمان لازم است.
ضریب خطای تشخیص نشانگان داون
برخی میگویند در دوران بارداری به ما گفته شده فرزندمان دچار نشانگان داون است، ولی وقتی به دنیا آمد، کاملا سالم بود. دکتر پیری میگوید: در این موارد دو مشکل ممکن است وجود داشته باشد؛ یا پزشک توضیحات کافی به مادر و پدر نداده یا آنها درست متوجه توضیح او نشدهاند. همانطور که گفتم NT بالا صددرصد نشاندهنده ابتلای جنین به نشانگان داون نیست. NT بالا فقط این احتمال را مطرح میکند و به ما هشدار میدهد که جنین را دقیقتر بررسی کنیم، شاید سالم باشد ولی شاید هم مریض باشد. مثل اینکه کسی بگوید من همیشه راحت کارهای روزمرهام را انجام میدادهام، اما حالا با انجام آنها دچار تنگینفس میشوم. پزشک او را بررسی میکند، اگر قلب و دیگر ارگانها سالم بود، حالا امکان آلودگی هوا هم مطرح میشود، ولی از ابتدا نمیگوید بررسی نمیخواهد، چون هوای آلوده امکان دارد باعث بروز این مشکل شده باشد! جنین با NT بالا هم به احتمال قوی سالم است ولی به احتمال زیاد آمنیوسنتز و کاریوتایپ لازم است که اگر نتیجهشان سالم بود، بچه 99.9 درصد مبتلا به داون نیست، ولی به این معنی نیست که قلبش هم سالم است پس باید در سه ماهه دوم قلبش هم بررسی شود. اگر قلبش هم سالم بود، به احتمال قوی بچه جزو سالمهاست. او میافزاید: من در تمام مدت کاریام ندیدهام جواب کاریوتایپ سالم نباشد و بچه سالمی به دنیا بیاید. اینکه بچهای را با تست غربالگری مثبت سقط کنیم، اشتباه است. یادمان باشد غربالگری با تست تشخیصی تفاوت دارد. براساس نتیجه مثبت تست غربالگری نمیتوانیم و نباید تصمیم به سقط بگیریم و این کار در هیچ جای دنیا انجام نمیشود.
زهرا سادات صفوی سهی / جامجم
ادامه مطلب ...
بیمیلی جنسی پس از بارداری
علت اصلی و جدی این مشکل هورمونها هستند. خانمها دو هورمون جنسی و عاطفهٔ مادری دارند. در دوران بارداری قبل از تولد فرزند، ترشحات هورمونهای جنسی مثل پروژسترون و استروژن زیاد و میل جنسی خانم زیاد میشود. وقتی خانم زایمان میکند ترشح هورمون پرولاکتین زیاد میشود وترشح هورمونهای جنسی کم میشود. این هورمون برای افزایش شیر مادر است. علت اصلی و عمومی بیمیلی خانمها بخاطر همین است.
افسردگی
علت دیگر افسردگی بعد از زایمان است. از هر صد خانمی که زایمان میکنند ده الی پانزده نفر افسردگی پس از زایمان را تجربه میکنند. علت این افسردگی اختلالات هورمونی، کسالت دوران بارداری، مشکلات زایمان و استرسها است. بعضی از رفتارها این زمان افسردگی را طولانیتر میکند. مثلا هنگام زایمان آقا در کنار خانم نبوده است یا اینکه آقا فرزند پسر میخواسته ولی بچه دختر بوده یا آقا به بچه توجهی نمیکند و به خانم ابراز محبت نمیکند.
نگرانی از بارداری دوباره
زایمان در بچه اول خیلی استرس و مشکلات دارد. دیگر اینکه خانمها از بارداری مجدد نگران هستند و گاهی احساس درد دارند، اینها باعث بیرغبتی در خانمها میشود. یک نوزاد مشکلات زیادی دارد، توان مادر را میگیرد و وقت مادر را پر میکند و مادر دیگر حوصلهٔ این ارتباطات را ندارد و زمانی ندارد که به این ارتباطات فکر کند. در این سه ماه اول مادر با فرزند رابطهٔ عاطفی عمیقی پیدا میکند، زیرا بچه به مادر خیلی نیاز دارد. از طرفی با این نیاز عاطفی نیاز جنسی زن برطرف میشود و دیگر نیازی به ارتباط جنسی ندارد.
این رفتار کاملا طبیعی است. این روزها مثل روزهای ابری است، یعنی خورشید هست ولی دیده نمیشود. در این موارد معمولا طی چهار ماه اول مشکل حل میشود زیرا بچه بزرگتر و نگرانی مادر کمتر میشود و بعد به غرایزش توجه میکند. مردان در این دوره حساس زندگی همسرشان باید با درک شرایط به او کمک کنند تا به زندگی معمولی جنسی خود برگردد. (بیتوته به نقل از تنظیم خانواده)
ادامه مطلب ...
خونریزی بینی در دوران بارداری
در واقع در دوران بارداری خونریزیهای ضعیف و بیخطر بینی نسبتا شایع است که به گشاد شدن عروق خونی و داخل بینی منجر میشود.
علاوه بر پرخون بودن مخاط که شایعترین علت خونریزی بینی در خانمهای باردار است، دلایل دیگری هم در بروز این مشکل موثرند که متخصص زنان بعد از معاینه نسبت به رفع آنها اقدام خواهد کرد. البته نقش پیشگیری را هم نباید نادیده بگیریم. بهعنوان مثال نوشیدن آب فراوان و استفاده از دستگاه بخور و افزایش رطوبت هوا در محیط باعث میشود تا تمام بافتهایتان ازجمله مخاط بینی دچار خشکی نشود و خونریزی اتفاق نیفتد. همچنین باز نگه داشتن دهان هنگام عطسه در خانمهایی که سابقه خونریزی بینی دارند تا حد زیادی از خونریزیهای مجدد جلوگیری میکند. تخلیه محتویات بینی با فشار هم میتواند عامل مهمی برای خونریزی از بینی باشد، پس از این کار اجتناب کنید.
در این بین یادتان باشد احتمال بروز خونریزی از بینی در افراد مبتلا به سینوزیت و هنگام سرماخوردگی افزایش مییابد. حتی احتمال خشک شدن غشای داخل حفرات بینی و در نتیجه خونریزی هنگام قرار گرفتن در هوای سرد، بویژه در مجاورت کولر گازی زیاد است.
داروهای مجاز و غیرمجاز
گاهی اوقات پزشکان به منظور پیشگیری از خشکی مخاط بینی استفاده از سرم فیزیولوژی یا پمادهای نرمکننده مثل وازلین یا ویتامین A را توصیه میکنند که در بسیاری از مواقع مفید است، اما اسپریهای بازکننده بینی و ضداحتقانها اصلا گزینه مناسبی نیستند، چون مخاط بینی شما را خشک و زمینه خونریزی را فراهم میکنند.
چطور خونریزی بند میآید؟
زمانی که خونریزی از بینی شروع میشود دراز نکشید و سرتان را به پشت خم نکنید چون باعث بلع خون و تهوع و استفراغ میشود. پس بنشینید و سرتان را صاف به سمت بالا نگه دارید و روی آن سوراخ بینی را که در حال خونریزی است به مدت 10 دقیقه فشار دهید و فشار را یک ثانیه هم قطع نکنید؛ حتی اگر خیلی کنجکاو هستید که بفهمید خونریزی بند آمده است یا نه، چون این کار عمل انعقاد خون را مختل میکند و خون بیشتری را از دست میدهید. یادتان باشد استفاده از یخ هم کمککننده است چون باعث انقباض عروق میشود. یک کیسه یخ روی بینی و گونههایتان بگذارید و با دست دیگرتان با وارد آوردن فشار جلوی خونریزی را بگیرید، اما در صورتی که خونریزی بعد از 10 دقیقه بند نیامد حتما به اورژانس مراجعه کنید. حتی خونریزیهای مداوم هم طبیعی نیست و باید موضوع را با پزشکتان در میان بگذارید. (جام جم سرا)
ادامه مطلب ...
بارداری و خطرات ابتلا به دیابت
مادرانی که دچار دیابت بارداری هستند دوران بارداری پرخطری دارند و نوع آن با دیابت نوع 1 و 2 تفاوت دارد از این جهت که دیگر پای یک فرد در میان نیست و پای نفر دومی هم در کار است که از همان قند خون زیاد تغذیه میکند. قند خون بالا مشکلات زیادی را برای مادر فراهم میکند، ولی تاثیری که روی جنین میگذارد بمراتب خطرناکتر است، بنابراین افزایش قند خون باید خیلی زود مشخص و کنترل شود تا از عوارض بعدی جلوگیری بهعمل آید.
دیابت بارداری معمولا بدون علامت است و از مهمترین دلایل آن سن بالای 25، وجود سابقه بیماری در بستگان درجه یک، اضافهوزن، سابقه مردهزایی در بارداری قبلی، سابقه دیابت در بارداری قبلی و وجود پلیهیدروآمنیوس (مایع آمنیون زیاد) است. البته ممکن است فرد هیچ کدام از این مشکلات را نداشته باشد، ولی به دیابت بارداری مبتلا شود. بنابراین بهتر است همه خانمهای باردار تست غربالگری دیابت را انجام دهند.
افزایش ناهنجاریهای جنینی
دیابت بارداری اگر بموقع تشخیص داده نشود، میتواند برای مادر و جنین خطرناک باشد و اگر در سنین پایین بارداری ایجاد شود احتمال ناهنجاریهای جنینی را بالا میبرد. ناهنجاریهای جنینی ممکن است کلیوی، قلبی، عصبی و... باشند.
این مادران معمولا نوزادانی با وزن بالا به دنیا میآورند. نوزادانی که اغلب بیشتر از 4000 گرم وزن دارند که چنین نوزادانی بندرت با زایمان طبیعی متولد میشوند و زایمان معمولا از نوع سزارین است و به دلیل بزرگ شدن بیش از حد رحم احتمال عارضهای به نام آتونی یا شل شدن رحم و متعاقب آن خونریزیهای بعد از زایمان بیشتر میشود. همچنین این نوزادان بعد از تولد دچار افت شدید قند خون هستند که به تشنج آنها منجر میشود، تشنج نیز ممکن است عوارض مغزی ایجاد کند.
در دیابت کنترل نشده در دوران بارداری احتمال سقط جنین، افزایش مایع آمنیون و خطر پیچیدن بند ناف دور گردن و خفگی جنین درون رحم وجود دارد. اگر خانمی در دوران بارداری دچار دیابت شود احتمال اینکه در آینده جزو بیماران دیابتی شود زیاد است. در مادران باردار مبتلا به دیابت، خطرات دیگری مانند افزایش فشار خون و ابتلا به پرهآکلامپسی یا مسمومیت حاملگی نیز افزایشمییابد.
بنابراین خانمهای مبتلا به دیابت شش ماه قبل از اقدام به بارداری باید برای آن برنامهریزی کنند و حتی داروهایشان با نظر پزشک تنظیم شود. بعضی از داروها در دوران بارداری منع مصرف دارند و برای جنین خطرناکند. اگر خانمی متوجه بارداری خود نباشد ممکن است به مصرف داروهای قبلی در طول دوران بارداری ادامه دهد، بعلاوه اینکه زمان طلایی برای کنترل قند خون همان یک ماه اول بارداری است.
کارهایی که باید مادران باردار انجام دهند
امروزه همه مادران باردار که برای اولین بار جهت انجام آزمایشهای روتین به آزمایشگاه مراجعه میکنند باید در همان ابتدا تست قند خون ناشتا را انجام دهند. بر همین اساس میتوان تصمیمگیری کرد که آیا احتمال ابتلا به دیابت در این مادران وجود دارد یا نه. در خانمهای باردار قند خون ناشتا باید کمتر از 92 میلیگرم در دسیلیتر باشد و اگر بیشتر از این میزان باشد نیاز به انجام تستهای تکمیلی دارد.
اگر هم قند خون ناشتا کمتر از 92 میلیگرم در دسیلیتر باشد، نشان میدهد که فعلا مادر باردار مبتلا به دیابت بارداری نیست، ولی با توجه به اینکه احتمال ابتلا به دیابت بارداری با افزایش سن وجود دارد به همین دلیل چنین مادرانی باید در سنین 24 تا 28 دوباره مراجعه کنند و تست تحمل گلوکز را انجام دهند. در این آزمایش ابتدا قند خون ناشتا چک میشود سپس مقدار مشخصی از گلوکز به مادر خورانده میشود، یک تا دو ساعت بعد دوباره قند خون چک میشود و براساس مقادیر بهدست آمده در آزمایشگاه درمان آغاز میشود.
انسولین؛ بهترین داروی کنترل
قند خون بالا در تمام طول بارداری باید کنترل شود، ولی دو زمانی که بیشتر برای جنین و مادر اهمیت دارد ابتدا ـ چند هفته اول ـ و انتهای بارداری است. اگر قند خون در این دو مرحله بالا باشد خیلی سریع باید برای کنترل آن اقدام کرد. گاهی لازم است از انسولین استفاده کرد، ولی در اواسط بارداری که قند خون زیاد هم بالا نیست، میتوان به بیمار رژیم غذایی مناسب داد.
در رژیم غذایی بیمار باید سبزیجات، میوههای تازه و لبنیات کافی وجود داشته باشد، میزان فیبر افزایش یابد و کالری محدودتر شود. همچنین بهتر است مادران باردار با نظر پزشک معالج نرمشهای آرام و بیخطر را انجام دهند، زیرا ورزش نقش مهمی در کاهش قند خون دارد. در هر صورت بیمار باید تحت نظر گرفته شود و اگر دیابت کنترل نشد باید انسولین تجویز شود. داروهای خوراکی معمولا تجویز نمیشوند، گرچه تاکنون عارضه زیادی در اثر مصرف این داروها دیده نشده است ولی هنوز به شکل روتین برای درمان دیابت بارداری توصیه نمیشوند.
کنترل قند خون بعد از اتمام بارداری
بلافاصله بعد از خروج جنین و جفت، قند خون مادر به حالت طبیعی خود برمیگردد، ولی چون احتمال خطر هنوز برای این مادران وجود دارد، تحت نظر گرفته میشوند و اگر نیاز به دارو یا انسولین داشته باشند، درمان ادامه مییابد تا کاملا وضع بیمار به حالت عادی برگردد. به مادران توصیه میکنیم تا هشت الی 12 هفته بعد، برای انجام تست تحمل گلوکز دوباره به پزشک مراجعه کنند. (جام جم سرا/ دکتر محمدرضا مهاجری تهرانی - فوقتخصص غدد و متابولیسم درونی/ سیب، ضمیمه سه شنبه روزنامه جام جم)
ادامه مطلب ...
تغییر پوست و مو در سایه بارداری
البته دکتر محمدرضا قاسمی، متخصص پوست و دانشیار دانشگاه علوم پزشکی ایران به جامجم میگوید: بسیاری از مشکلات پوستی که در دوران بارداری بروز میکند پس از زایمان و برگشتن هورمونها خود به خود بهبود مییابد.
او میگوید: یکی از رایجترین مشکلات پوستی در بارداری، ایجاد ملاسماست که در اثر آن دور سینه، خط وسط شکم و... تیرهتر میشود. علت این تیرگی در 70 درصد خانمهای باردار، مسائل هورمونی است و بخصوص در افرادی که پوست تیرهای دارند، این لکها بیشتر بعد از دوران بارداری احتمال دارد باقی بماند. این متخصص پوست معتقد است: ملاسما در افراد غیرباردار هم شایع است و بخصوص افراد با پوست تیره مستعد ابتلا به آن هستند. از نواحی شایع آن، صورت و یکی از مهمترین دلایل ایجاد آن نیز آفتاب است که باعث فعال شدن سلولهای رنگدانهساز پوست میشود. نواحیای از پوست که بیشتر در معرض نور آفتاب هستند، مثل گونهها، بینی، پیشانی و لب فوقانی بیشتر درگیر ملاسما یا لک بارداری میشوند. او تاکید میکند: با توجه به تاثیر قطعی نور آفتاب در ایجاد این لکها، خانمهای باردار باید مرتب از ضدآفتاب و بخصوص ضدآفتابهای فیزیکی استفاده و در طول روز آن را تمدید کنند، حتما کلاهی که پوشش سایهبان خوبی (حداقل 10 سانتیمتری داشته باشد) به سر بگذارند، لباسهای پوشیده بپوشند و در ساعتهای بین 10 صبح تا 16 عصر که اوج آفتاب است، رفت و آمدهای غیرضروری نداشته باشند. این متخصص پوست تاکید میکند: بعد از بارداری، بویژه در افراد با پوست روشن این لکها خود به خود کمرنگ میشود، ولی در خانمهای تیره پوست معمولا باید برای درمان به متخصص پوست مراجعه کنند.
موها تغییر میکنند
به گفته دکتر قاسمی برخی خانمها بعد از دوران بارداری، متوجه ریزش موی ناگهانی میشوند که معمولا بعد از چند ماه خود به خود بهبود مییابد و نگرانکننده نیست چون در اصل این موها، همان موهایی است که باید طی این نه ماه میریخت و به دلیل طولانی شدن فاز استراحت و تحت تاثیر هورمونها، این اتفاق نیفتاده، ولی بعد از بارداری به دلیل اینکه ترشح هورمونها به حالت طبیعی برمیگردد، استرس زایمان و کمخونی و... ناگهان شروع به ریزش میکنند. او تاکید میکند: با وجود این که این مشکل خود به خود بهبود مییابد، متخصص پوست میتواند درمانهایی هم انجام دهد مثل تجویز قطرههای تقویتکننده، شامپوهایی که مانع آسیب رسیدن بیشتر به موها شود و مکملهای خوراکی.
وقتی ناخنها شکننده میشوند
دکتر قاسمی میگوید: خیلی وقتها در خانمهای باردار سرعت رشد ناخنها بیشتر میشود، ولی برخی از آنها از شکننده شدن ناخن و افزایش پوستههای زیر صفحه آن شکایت دارند. حتی گاهی صفحه ناخن از بسترش در قسمت انتهایی ناخن جدا میشود و مشکلاتی را ایجاد میکند. علاوه بر این، ممکن است خطوط عرضی روی ناخن ایجاد شود. او تاکید میکند: هیچ کدام از عارضهها نباید خانم باردار را نگران کنند چون بتدریج پس از زایمان خیلی از آنها برطرف میشوند.
آزاردهندگی تعریق
بارداری روی غدد عرق و سباسه پوست هم اثر میگذارد. دکتر قاسمی با بیان این جمله میافزاید: ما دو نوع غده عرق به نامهای اکرین و اپوکرین داریم. غدد اپوکرین در زیر بغل و کشاله ران وجود دارد و مطالعههای متعدد نشان دادهاند که بارداری باعث کاهش فعالیت این غدد و افزایش فعالیت غدد اکرین که در سایر نواحی بدن بجز کف دستها هستند، میشود. به همین دلیل برخی خانمهای باردار تعریق زیادی پیدا میکنند. این متخصص پوست ادامه میدهد: فعالیت غدد سباسه هم طی بارداری بیشتر میشود که تحت تاثیر همان عوامل هورمونی است.
رگههای سفید مزاحم
استریا یا همان خطوط سفید روی شکم، سینه و رانها در بیشتر خانمهای باردار ایجاد میشود و معمولا بعد از طی این دوران کمتر خواهد شد. دکتر قاسمی میگوید: عوامل هورمونی و کشش پوست در اثر رشد جنین و افزایش وزن، در به وجود آمدن این خطها نقش دارند. این متخصص پوست میافزاید: به طور کلی، این شکافها و رگههای پوستی، به دلیل عوامل مختلفی مثل بلوغ، افزایش رشد یا وزن ناگهانی، چاقی، اختلالهای هورمونی و... ایجاد میشود. او توضیح میدهد: استریا مخصوصا در سه ماهه سوم بارداری به وجود میآید و این مشکل در خانمهایی که اولین بارداری را تجربه میکنند، بیشتر دیده میشود. این استاد دانشگاه در ادامه به نکته جالبی اشاره میکند: معمولا مردم تصور میکنند این خطوط فقط از نظر زیبایی مشکل ساز هستند در حالی که استریا میتواند آسیبهای ناشی از زایمان طبیعی را پیشگویی کند؛ در افرادی که این خطوط در دوران بارداری بیشتر روی پوستشان وجود دارد، میتوان احتمال داد آسیبهایی که در اثر زایمان طبیعی برایشان ایجاد میشود، بیشتر است. علاوه بر این، استریاها گاهی نشاندهنده خطر شلی لگن و پرولابس احتمالی در آینده هم میتوانند باشند بنابراین بهتر است به آنها بیشتر توجه کرد. او درباره درمانهای استریا میگوید: معمولا دست پزشک در درمان این مشکل در کسانی که باردار نیستند، بازتر است چون در زمان بارداری، حتی نمیتوان خیلی از داروهای موضعی را برای درمان یا جلوگیری از افزایش آن تجویز کرد. فقط میتوانیم اسیدهای میوه و برخی لیزرها را تجویز کنیم. دکتر قاسمی میگوید: استریاها در مراحل اولیه به صورت خطوط برجسته، قرمز رنگ و کمی خارشدار هستند و در این مرحله پاسخدهی به درمان بهتر است و حتی میتوان سرعت ایجادش را با روشهایی کند کرد، اما در مراحل پیشرفته که رنگ ضایعه کمرنگ و ضایعه فرورفته و پوسته روییاش نازک و چروکیده میشود، کار درمان سختتر میشود و حتی لیزر فقط تا حدودی میتواند ظاهر پوست را بهتر کند. این متخصص پوست میافزاید: علت ایجاد استریا در بارداری هورمونی و کشش پوست ناشی از بارداری چندقلویی، جنین درشت و... است که طبیعتا چنین کرمها و روغنهایی نمیتوانند چندان روی این علل اثرگذار باشند، اما مرطوب کردن و استفاده از کرمهای اسید میوه تا حدودی به پوست استحکام بیشتری میدهد و باعث میشود بتواند در مقابل استرسهای فیزیکی مقاومت بیشتری داشته باشد پس تا حدی میتواند کمککننده باشد.
جوشهایی که یکباره ظاهر میشوند
دکتر قاسمی با بیان اینکه برخی خانمها قبلا جوش نداشتهاند، اما در دوران بارداری جوش میزنند و علت ایجاد این جوشها تغییرهای هورمونی است، میگوید: وقتی بعد از بارداری در بدن هورمونها ثبات پیدا میکنند، به شرطی که جوشها دستکاری نشده باشند، این مشکل حل میشود. در اصل جوشها معمولا خیلی شدید نیستند و در دوران بارداری نمیتوان درمان خوراکی در نظر گرفت ولی از آنجا که در این دوران غدد سباسه فعالتر هستند و همین موضوع هم باعث ایجاد جوش میشود، شستوشوی مداوم بدن ما استفاده از صابونهای ضدآکنه و استفاده از برخی داروهای موضعی زیرنظر متخصص پوست میتواند کمککننده باشد.
چرا خشکی پوست ایجاد میشود؟
دکتر قاسمی در پاسخ به این پرسش میگوید: درست است که گفتیم معمولا در دوران بارداری فعالیت غدد سباسه پوست بیشتر میشود، ولی در عین حال فعالیت غدد عرق اکرین هم بیشتر میشود و تعریق زیاد میتواند باعث خشکی پوست شود. خانمهایی که دچار این مشکل هستند، مکرر استحمام نکنند یا زیاد در حمام نمانند و با آب داغ استحمام نکنند، با شوینده ملایمی مخصوص پوست خشک و حساس بدن را بشویند و بعد از حمام، حتما لوسیون بدن بزنند و در طول روز هم از کرمهای مرطوبکننده استفاده کنند.
دکتر قاسمی با تاکید بر این که افزایش ضخامت پوست و مخملی شدن آن، دلایلی است که منجربه سیاهی کشاله ران و زیر بغل میشود، میگوید: این اتفاق بیشتر در کشاله ران، زیر بغل و گردن میافتد و علت بروز آن، چاقی و افزایش وزن است زیرا در افراد دچار اضافه وزن، کشش و سایش در نواحی چینهای پوستی بیشتر است و عوامل هورمونی هم روی آن تاثیر میگذارد، اما معمولا بعد از بارداری و با کاهش وزن این تیرگیها بهتر میشوند.
زهرا سادات صفوی سهی / گروه سلامت
ادامه مطلب ...
گرفتگی عضلات در دوران بارداری
نقش مکملها در کاهش درد
براساس برخی بررسیها، اگر گرفتگی عضلات پا و درد ناشی از آن به دلیل اضافه وزن دوران بارداری نباشد ممکن است مصرف مکملهای حاوی منیزیم در کنار ویتامینهای دوران حاملگی تا حد زیادی کمککننده باشد، اما هرگز نباید خودسرانه هیچ دارو و مکملی مصرف کنید، چراکه می توانند سلامت جنینتان را به خطر بیندازند.
نرمش مچ و خلاصی از شر گرفتگی عضلات پا
برای این که دچار گرفتگی عضلات پا نشوید یا حداقل فواصل بروز دردها را بیشتر کنید باید از ایستادن یا نشستن طولانیمدت خودداری کنید و اگر هنگام نشستن پاهایتان را روی هم میاندازید باید هر چه زودتر این عادت را کنار بگذارید. همچنین در طول روز و از همه مهمتر قبل از خواب عضلات پشت ساق پا را بکشید و در حالی که نشستهاید، تلویزیون تماشا میکنید، غذا میخورید، ظرف میشویید و... مچهایتان را به نوبت بچرخانید و انگشتان پاهایتان را تکان دهید. البته گرفتگی معمولا در هر دو پا بروز میکند، اما در صورتی که این مشکل در یک پا وجود دارد فقط باید نرمشهای همان پا را انجام دهید.
بفرمایید پیادهروی
پیادهروی روزانه از بروز کرامپهای شبانه پیشگیری میکند یا شدت دردها را کاهش میدهد، مگر آن که پزشکتان شما را از فعالیت بدنی منع کرده باشد. هنگام خواب هم باید به پهلو دراز بکشید تا جریان خون پاها بهتر باشد. از طرفی مصرف مایعات کافی، دوش آب گرم پیش از خواب شبانه، ماساژ عضلات دچار اسپاسم، استفاده از کیسه آب گرم برای گرم کردن عضلات ساق پا، قدم زدن و خم و راست کردن پاها به شل شدن عضلات کمک می کند و باعث تسکین درد و گرفتگی میشود. در عین حال هنگام بروز کرامپ توصیه میشود عضلات پشت ساق پا را بکشید. به این ترتیب که پاهایتان را صاف و آرام انگشتان را به طرف ساق پا خم کنید. این کار ممکن است ابتدا کمی دردناک باشد، ولی اسپاسم را برطرف می کند و درد کمکم از بین میرود. در صورتی که درد برطرف نشد و گرفتگی ایجاد شده مثل همیشه نبود یا متوجه تورم یا حساسیت پا شدید حتما باید به پزشک مراجعه کنید. (جام جم سرا)
ادامه مطلب ...
اثرات بارداری بر سردردهای میگرنی
کارشناسان معتقدند که بسیاری از زنان مبتلا به سردردهای میگرنی در دوران بارداری کمتر دچار این عارضه میشوند. دکتر «دیوید دودیک» از انجمن میگرن آمریکا گفت: زنانی که به میگرن مبتلا هستند، این فرصت را دارند که در دوران بارداری کمتر از این عارضه آزار ببینند.
بررسیها نشان میدهد 50 تا 80 درصد زنان مبتلا به میگرن در دوران بارداری به خصوص در سه ماهه دوم و سوم و به دلیل افزایش سطح استروژن به میزان کمتری سردرد میگرنی را تجربه میکنند. همچنین در این مطالعه تاکید شد در زنانی که میگرن آنان با دوران قاعدگی مرتبط است در دوران بارداری میزان سردردهای میگرنی در آنان کاهش مییابد.
هرچند زنانی که دچار عارضه میگرن نیستند ممکن است برای اولین بار این بیماری را در دوران بارداری تجربه کنند. با این حال در برخی از زنان، با سابقه ابتلا به میگرن ممکن است شدت حمله میگرنی در دوران بارداری بیشتر باشد.
نتایج برخی از مطالعات حاکی از آن است که زنان مبتلا به میگرن در این دوران با مشکلات بیشتری روبهرو میشوند. به طور مثال این زنان ممکن است به مشکلات مربوط به رگهای خونی، اضافه وزن و مشکلات خواب مبتلا شوند.
به گزارش هلث دینیوز، متخصصان تاکید دارند که زنان مبتلا به میگرن باید مطمئن باشند فشارخون و سطح کلسترولشان تحت کنترل است و پیش از شروع بارداری از استعمال سیگار خودداری کنند. (ایسنا)
ادامه مطلب ...
آزمایشهای ضروری برای دوران قبل از بارداری
فریبا اسدی اظهار کرد: پیش از اقدام به بارداری ضروری است هر خانم تحتنظر پزشک باشد و آزمایشهای لازم را انجام دهد. به عنوان مثال، سه ماه قبل از بارداری ضروری است که فرد آزمایشهای قندخون، ادرار، کمخونی، هپاتیت، سرخک، سرخجه و ... را انجام دهد. همچنین در این مدت مصرف قرص اسیدفولیک تجویز میشود؛ چراکه خوردن این قرص از رشد جنین ناقص جلوگیری میکند.
این کارشناس مامایی گفت: در صورت سالم بودن آزمایشها به شخص اجازه باردار شدن داده میشود و در صورت وجود مشکل در آزمایشهای انجام شده فرد باید تحت درمان قرار گیرد.
وی اظهار کرد: تزریق واکسن کزاز، هپاتیت و سرخجه ضروری است. همچنین انجام آزمایش پاپ اسمیر توصیه میشود؛ چراکه در صورت وجود عفونتها، فرد دچار سقط جنین میشود.
اسدی افزود: در صورت وجود مشکلات قلبی به فرد اجازه بارداری داده نمیشود؛ چراکه بارداری بر خونرسانی شخص باردار اثر نامطلوب گذاشته و سلامت مادر را به خطر میاندازد.
این کارشناس در پایان توصیه کرد: انجام آزمایشها و مراقبتهای پیش از بارداری در مرحله اول از بوجود آمدن جنین ناقص جلوگیری کرده و مادران نیز در صورت داشتن بیماری خاص از آن مطلع شده و نسبت به درمان آن اقدام میکنند. (ایسنا)
ادامه مطلب ...