مجله مطالب خواندنی
سبک زندگی، روانشناسی، سلامت،فناوری و ....مجله مطالب خواندنی
سبک زندگی، روانشناسی، سلامت،فناوری و ....سلامت مردان: درد بیضه؛ علل، علائم و درمان
ضربه و کوفتگی
معمولاً کوفتگی و تورم بیضه از جمله عوارض بد ضربات مستقیم به حساب میآیند ولی علیرغم وجود این حالت هشداردهنده، در اکثر موارد با انجام اقدامات محافظتی میتوان طی چند روز این مسائل را برطرف نمود.
اقدامات محافظتی شامل پوشیدن لباسهای زیر خاص، استفاده از مسکنها و کمپرس گرم است. تورم و کوفتگی ناشی از عمل وازکتومی نیز به همین طریق قابل درمان است.
عفونت بیضه
هم بیضه و هم بافتهای مجاور آنها استعداد قابل ملاحظهای جهت ابتلا به عفونت دارند. زمانی که این عفونتها رخ میدهند التهاب سبب بروز درد میشود و بیضهها بخصوص در هنگام لمس بسیار دردناک خواهند بود.
عفونتهای باکتریایی معمولاً از طریق سیستم ادراری بالا میروند و سبب عفونت در این اعضا میشود که البته به آنتیبیوتیک بسیار عالی پاسخ میدهند.
عفونتهای ویروسی نظیر اوریون در بالغین بندرت سبب درگیری بیضهها میشوند اما در صورت درگیری معمولاً یک بیضه را درگیر میکنند؛ هرچند که گاهی ممکن است در افراد کمی هر دو بیضه با هم درگیر شوند. عفونت بیضه ناشی از اوریون، در صورت درگیری هر دو بیضه میتواند منجر به عقیمی شود.
گاهی اوقات حین دفع سنگ ممکن است، درد تیزی در ناحیه شکم احساس شود که معمولاً این درد به ناحیه بیضهها انتشار مییابد. این نوع درد، وجه مشخصه دفع سنگ است. گاهی حتی ممکن است خون در ادرار ظاهر شود. زمانی که پزشک در حضور چنین علائمی هیچگونه اختلالی در بیضهها پیدا نکرد درمان جهت سنگهای کلیه توصیه میشود.
هیدروسل (تجمع مایع دور بیضه)
هیدروسل به معنای تجمع مایع شفاف در داخل کیسهای است که بیضه را احاطه کرده است. گاهی اوقات ممکن است از بدو تولد این حالت وجود داشته باشد که بیشتر به خاطر اختلالات شکلگیری کیسههای اطراف بیضههاست. هیدروسلهای کوچک بسختی قابل تشخیص بوده و خودبخود بهبود مییابند اما انواع بزرگ هیدروسل باید طی عمل جراحی درمان شوند.
واریسی شدن رگهای بیضه همراه با هیدروسل
هر دو حالت فوق میتواند منجر به بروز ناراحتی در اطراف بیضهها شود. در این حالت فرد بیشتر درد را در اطراف بیضهها حس میکند و خود بیضهها معمولاً فاقد درد است. وریدهای اطراف بیضه نیز همانند وریدهای پا میتواند واریسی شود که سبب بروز احساس گرمی در نوک بیضهها و محل واریسی شدن وریدها در اطراف بیضهها میشود.
گاهی عروق در هنگام لمس نیز حساس میشوند. در موارد متوسط تا شدید استفاده از روشهای جراحی برای برداشتن عروق واریس، راهکار درمانی مناسبی خواهد بود.
پیچخوردگی بیضهها
بیضهها تا حدی متحرکند و اتصالات آنها به پوسته بیضه سبب میشود میزان حرکت به حداقل برسد؛ اما گاهی اوقات با ایجاد فشارهای یکباره و شدید ممکن است بیضهها دچار چرخش و پیچخوردگی شوند و در نتیجه گردش خون آنها دچار مشکل شود. در این حالت، بیضهها متورم شده و باعث ایجاد درد در ناحیه تناسلی مردان میشود.
اگرچه گاهی اوقات ممکن است بروز تورم منجر به بازگشت پیچخوردگی شود اما پیچخوردگی دائمی میتواند بسیار خطرناک باشد زیرا در صورت کاهش یا عدم خونرسانی کافی به بیضهها طی ۶ ساعت، این بافت خواهد مرد.
برای تصحیح این اختلال باید بلافاصله و به صورت اورژانسی عمل جراحی انجام شود اما اگر بیضه دچار تخریب شده باشد، راهی جز برداشتن آنها وجود ندارد.
گفته میشود مرد با یک بیضه نیز میتواند فعالیت تناسلی خود را به طور طبیعی دنبال کند و بچهدار شود.
فتق
فتق زمانی رخ میدهد که دیواره عضلانی تشکیلدهنده شکم در یک نقطه ضعیف شده و بخشی از حلقههای روده از بین این شکاف بیرون بزند و سبب ایجاد تودهای شود که روی پوست قابل مشاهده است.
در ناحیه کشاله ران و در صورت بروز فتق، پائین آمدن حلقهای از روده سبب میشود که بیضه بزرگتر از معمول به نظر آمده و دردی ایجاد شود که بیشتر به نظر میرسد دارای منشأ شکمی باشد. این درد با حرکت، سرفه یا عطسه بدتر میشود.
تحریکات جنسی
گاهی اوقات تحریکات جنسی که در نهایت منجر به انزال نشود، منجر به بروز احتقان در لولههای منیبر (یا انتقالدهنده منی) خواهد شد که این امر منجر به بروز درد در بیضهها میشود، این حالت به طور کلی خطرناک نیست اما ناخوشایند خواهد بود (بسیاری از پزشکان و متخصصان این حوزه معتقدند جلوگیری از خروج منی هنگام انزال مشکلساز خواهد بود). در هر صورت این گونه درد بعد از چند ساعت بهبود خواهد یافت.
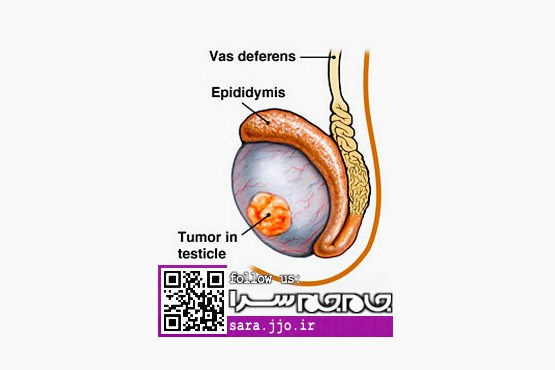
این نوع سرطان بندرت سبب بروز درد و ناراحتی در بیضهها خواهد شد. به طور معمول سرطان بیضه منجر به بروز تورم بدون درد در یک بیضه میشود. از طریق معاینه نمیتوان علت تورم را تشخیص داد که آیا مشکل از بیضههاست یا از مجاری اسپرمبر (انتقالدهنده منی).
از آنجا که این سرطان بیشتر در سنین بین ۱۵ تا ۳۵ سالگی شایع است و در صورت عدم درمان میتواند منجر به بروز عوارض خطرناکی شود، لذا در صورت وجود هر گونه توده در ناحیه بیضهها که جدیداً ایجاد شده باشد و به نظر غیرطبیعی برسد، باید به پزشک مراجعه کرد.
اکنون و در صورت تشخیص بموقع سرطان بیضه، تا حدود ۹۹ درصد میتوان به طور موفقیتآمیزی از این مشکل رهایی یافت و آن را درمان کرد؛ بنا بر این، در این مورد جای هیچگونه ترس و نگرانی نیست و فقط باید اقدامات تشخیصی و درمانی را بلافاصله و تا دیر نشده صورت داد. (شمسه به نقل از هایدکتر)
ادامه مطلب ...
سندرم تونل کارپال: علل، علائم و درمان آن
[ad_1]مفیدستان:
تونل کارپال گذرگاهی در مچ دست است که عصب مدیان (عصب اصلی دست)، تاندون فلکسور(که انگشت را خم میکند) و سایر بافتهای نرم همچون رباطها و رگهای خونی را محافظت میکند. بر اساس گفتههای آکادمی جراحان ارتوپدی در آمریکا؛ سندرم تونل کارپال زمانی اتفاق میافتد که بافتهای احاطه کننده تاندون فلکسور متورم میشوند و فشاری بر روی عصب مدیان وارد میکنند. این فشار میتواند باعث ایجاد درد در مچ دست و دست شود. سندرم تونل کارپال میتواند دلایل بسیار زیادی داشته باشد. برخی از افراد تونل کارپال کوچک تری دارند و این موضوع در کل خانواده دیده میشود.
سایر فاکتورهایی که باعث ایجاد این سندرم میشود عبارت است از:
تروما یا آسیب به مچ دست که باعث ایجاد تورم شود.
بیش فعالی غده هیپوفیز
کم کاری تیروئید
آرتریت روماتوئید
فشارهای کاری
استفاده مکرر از ابزارهای مرتعش کننده دست
احتباس مایع در دوران بارداری یا یائسگی
توسعه کیست یا تومور در کانال
هنوز شواهد محکمی وجود ندارد که ثابت کند حرکات تکراری و مداوم دست و مچ دست در طول کار میتواند باعث بروز این سندرم شود. حرکات تکراری که در کارهای مختلف انجام میشود ممکن است با سایر بیماریها همچون بورسیت و التهاب تاندون در ارتباط باشد. فعالیتهای تکراری همچنین ممکن است در نویسندگان نیز باعث ایجاد درد در دست شود.
نشانهها و علائم سندرم تونل کارپال:
نشانههای این سندرم معمولا با آغاز بی حسی در شب به همراه درد در دست آغاز شود. معمولا بیماران با چنین نشانههایی از خواب بیدار میشوند و باید دست خود را تکان دهند تا درد تسکین یابد. نشانهها میتواند در طول روز نیز وجود داشته باشد.
افرادی که نشانههایی همچون بی حسی و درد در این ناحیه را تجربه میکنند باید به یک پزشک متخصص مراجعه نمایند. این موارد ممکن است به هنگام برداشتن یا در دست گرفتن یک شیء نیز ظاهر شود. با بدتر شدن شرایط، درد به مچ دست کشیده میشود و تا شانه یا داخل دست نیز ادامه پیدا میکند. زمانی که این شرایط حاد شود، بیمار ضعیف شدن دست را شاهد خواهد بود.
تشخیص و آزمون سندرم تونل کارپال:
برای تشخیص سندرم تونل کارپل پزشک ممکن است یک معاینه بدنی انجام دهد. بعد از بررسی احساس و قدرت دست، پزشک میتواند ازمونهای بیشتری برای تشخیص انجام دهد. این آزمونها شامل EMG یا ازمون سرعت هدایت عصبی است. یک EMG که الکترومیوگرافی نیز نامیده میشود در این شرایط انجام خواهد شد. این آزمون خروجی الکتریکی عضلات را اندازه گیری میکند. پزشک یک سوزن کوچک داخل عضلات خاصی قرار میدهد. این سوزنها میتواند جریان الکتریکی عضلات را شناسایی کند. آزمون سرعت هدایت عصبی نیز سرعت تکانههای الکتریکی در اعصاب را بررسی میکند. برای انجام اینکار دو الکترود بر روی سطح پوست قرار میگیرد و شوکی به اعصاب فرستاده میشود. سرعت بر اساس مسافتی که تکانه طی میکند سنجیده میشود.
این آزمون electroneurography یا EneG نیز نامیده می شود. مفاصل دست، نشانههای سندرم تونل کارپال تونل کارپال گذرگاهی در مچ دست است که عصب اصلی دست را محافظت میکند
درمان و داروهای سندرم تونل کارپال:
برای موارد خفیف سندرم تونل کارپال، معمولا نیازی به جراحی نخواهد بود. اگر این بیماری در مراحل اولیه تشخیص داده شود میتوان جلوی پیشرفت آن را گرفت اما اگر بدون درمان رها شود امکان بدتر شدن شرایط وجود دارد.
داروهای بدون نسخه همچون داروهای ضد التهابی غیر استروئیدی و یا NSAID ها ( آسپیرین، ایبوپروفن و دیکلوفناک) ، میتواند درد مربوط به التهاب را کاهش دهد.پزشک نیز میتواند کورتیکواستروئید مانند پردنیزولون به تونل کارپال برای تسکین درد تزریق کند.
اگر بیماری زمینه ای باعث ایجاد سندرم تونل کارپال شده است، درمان این شرایط اغلب میتواند نشانههای سندرم تونل کارپال را تا حد زیادی کاهش دهد. در موارد شدید و حاد نیاز به جراحی خواهد بود اما بیمار میتواند درمانهای دیگری را امتحان کند و در صورت موثر نبودن به سراغ جراحی برود.
گزینههای جراحی شامل آندوسکوپی و عمل جراحی باز است. جراحی اندوسکوپیک شامل ایجاد دو برش کوچک در رباط است که بر روی اعصاب فشار میآورد. جراحی باز شامل باز کردن منطقه با یک برش بزرگ است.
با ورزش دادن ناحیه بیمار نمیتوان درد را کاهش داد. این موارد نمیتواند جایگزینی برای درمانهای دیگر باشد. در برخی از موارد استفاده از ورزش میتواند نشانهها را بدتر کند به خصوص اگر فشاری بر روی تونل کارپال وارد شود. این فشار باعث بدتر شدن نشانهها میشود. توصیه میشود به هنگام خواب، مچ دست در یک موقعیت طبیعی قرار گیرد تا فشار به تونل کارپال کاهش یابد. سایر اشکال درمانی همچون یوگا، کاردرمانی میتواند با برنامههای منظم دیگر همراه شود.
پیشگیری از سندرم تونل کارپال:
روشهای متعددی برای کاهش خطر ابتلا به این بیماری وجود دارد. نکات زیر را همیشه به خاطر داشته باشید: زمانی که در حال انجام فعالیتهایی هستید که بر روی مچ دست فشار میآورد، بهتر است کمی استراحت کنید. محیط کاری خود را به گونه ای تنظیم کنید که کمترین فشار بر روی مفاصل وارد شود.
افرادی که کارهای تایپی را انجام میدهند باید کیبورد خود را به گونه ای قرار دهند که مچ دست به هنگام کار با آن دچار فشار نشود. به حالت بدنی خود در هنگام کار کردن دقت کنید. از خم کردن گردن و عضلات شانه پرهیز کنید. این کار به تدریج اثر بسیار بدی بر روی مچ دست و دست خواهد داشت. مفاصل خود را ورزش دهید. اینکار از ایجاد سندرم پیشگیری میکند. زمانی که در حال انجام فعالیتهایی همچون نویسندگی و تایپ کردن هستید، از نیروی مناسب استفاده کنید. یعنی سعی کنید فشار زیادی بر روی دست یا مچ دست وارد نکنید. از ابزارهای ارگونومیک استفاده کنید که فشار کمتری به مفاصل وارد میکند.
لینک ورود به کانال میگنا
[ad_2]
لینک منبع
بازنشر: مفیدستان
عبارات مرتبط
سندرم تونل کارپالعلل، علائم و درمان آنسایت بیتوته ۳ روز پیش کارپال پیشگیری از سندرم تونل کارپال سندرم تونل کارپالعلل، علائم و درمان آن احتباس مایع در دوران بارداری یا یائسگی یکی از علل ابتلا به سندرم تونل کارپال است سندرم تونل… بیشتر سندرم تونل کارپال؛ علل، علائم و درمان آن سندرمتونلکارپالعللعلائمودرمانآن دیروز غربی داعش را بوجود آوردند سندرم تونل کارپال؛ علل، علائم و درمان آن برندگان زیباترین عکس های جهان در سال عکس ثبت اختراع موبایلتبلت هیبریدی مایکروسافت عکس تصویری بیشتر نتایج خبر سندرم تونل کارپال؛ علل، علائم و درمان آن آفتاب ۱ روز پیش سندرم تونل کارپال شرایط مرتبط با عصب است که باعث ایجاد درد و بی حسی در مچ دست و دست ها می شود این بیماری بیشتر در زنان دیده می شود این بیماری بیشتر در بزرگسالانی رخ می دهد که کارهایی همچون مونتاژ را انجام می دهند نتایج بیشتر ادامه نتایج وب تدبیر سندرم تونل کارپال؛ علل، علائم و درمان آن دیروز تدبیر سندرم تونل کارپال؛ علل، علائم و درمان آن رهبر معظم انقلاب بگومگوهای اخیر رؤسای قوا تمام میشوددولت و قوه قضائیه را باید تقویت کرد رییس جمهوری آیتالله هاشمی بیشتر سندرم تونل کارپال علل علائم و درمان آنمجله بانوان سندرمتونلکارپالعللعلائمودرمانآن ۲ روز پیش مفاصل دست سندرم تونل کارپال علل علائم و درمان آن علل بروز سندرم تونل کارپال پیشگیری از سندرم تونل کارپال احتباس مایع در دوران بارداری یا یائسگی یکی از علل ابتلا به بیشتر سندرم تونل کارپال علل، علائم و درمان آن سندرمتونلکارپالعلل،علائمدرمان ۳ روز پیش سرمایهداری ۸ راه برای فعال شدن کل خانواده با هم ۵ حرکت اسکات که قویترتان میکند سه باور اشتباه در مورد حرکات کششی سندرم تونل کارپال علل، علائم و درمان آن رژیم غذایی بیشتر سندرم تونل کارپال علل، علائم و درمان آن ۳ روز پیش منبع این خبر سایت مجله سلامت می باشد، برای مشاهده متن اصلی خبر می توانید روی این قسمت کلیک کنید برای نمایش تمام اخبار مرتبط با عنوان «سندرم تونل کارپال علل، علائم بیشتر سندرم تونل کارپال علل، علائم و درمان آن سندرمتونلکارپالعلل،علائمودرما ۳ روز پیش یعنی سعی کنید فشار زیادی بر روی دست یا مچ دست وارد نکنید از ابزارهای ارگونومیک استفاده کنید که فشار کمتری به مفاصل وارد میکند نوشته سندرم تونل کارپال علل، علائم و بیشتر سندرم تونل کارپال؛ علل، علائم و درمان آن دمادم آفتاباخبارعلمیپزشکی دیروز بیشتر اخبار › آفتاب › علمی و پزشکی سندرم تونل کارپال؛ علل، علائم و درمان آن کانال تلگرام دمادم جهت خواندن و پیگیری اخبار منتخب روز ایران و جهان به بیشتر سندرم تونل کارپال؛ علل، علائم و درمان آنافتاب مجله مدروز سندرمتونلکارپال؛علل،علائمودرمانآ دیروز سندرم تونل کارپال؛ علل، علائم و درمان آنافتاب سندرم تونل کارپال؛ علل، علائم و درمان آنافتاب کانال رسمی تیم مدروز سندرم تونل کارپال شرایط مرتبط با عصب است که بیشتر سندرم تونل کارپال علل، علائم و درمان آن – پرتال سبک زندگی ایرانی سندرمتونلکارپالعلل،علائمودرمانآ ۳ روز پیش آریا مراسم هفتم آیتالله هاشمی آغاز شدعکس استخوان های پا در زمستان نیاز به محافظت دارند دختر چهارساله ای که هزار کتاب خوانده خانه سندرم تونل کارپال علل، علائم و بیشتر تدبیر سندرم تونل کارپال؛ علل، علائم و درمان آن دیروز تدبیر سندرم تونل کارپال؛ علل، علائم و درمان آن رهبر معظم انقلاب بگومگوهای اخیر رؤسای قوا تمام میشوددولت و قوه قضائیه را باید تقویت کرد رییس جمهوری آیتالله هاشمی بیشتر سندرم تونل کارپال علل علائم و درمان آنمجله بانوان سندرمتونلکارپالعللعلائمودرمانآن ۲ روز پیش مفاصل دست سندرم تونل کارپال علل علائم و درمان آن علل بروز سندرم تونل کارپال پیشگیری از سندرم تونل کارپال احتباس مایع در دوران بارداری یا یائسگی یکی از علل ابتلا به بیشتر سندرم تونل کارپال علل، علائم و درمان آن سندرمتونلکارپالعلل،علائمدرمان ۳ روز پیش سرمایهداری ۸ راه برای فعال شدن کل خانواده با هم ۵ حرکت اسکات که قویترتان میکند سه باور اشتباه در مورد حرکات کششی سندرم تونل کارپال علل، علائم و درمان آن رژیم غذایی بیشتر سندرم تونل کارپال علل، علائم و درمان آن ۳ روز پیش منبع این خبر سایت مجله سلامت می باشد، برای مشاهده متن اصلی خبر می توانید روی این قسمت کلیک کنید برای نمایش تمام اخبار مرتبط با عنوان «سندرم تونل کارپال علل، علائم بیشتر سندرم تونل کارپال علل، علائم و درمان آن سندرمتونلکارپالعلل،علائمودرما ۳ روز پیش یعنی سعی کنید فشار زیادی بر روی دست یا مچ دست وارد نکنید از ابزارهای ارگونومیک استفاده کنید که فشار کمتری به مفاصل وارد میکند نوشته سندرم تونل کارپال علل، علائم و بیشتر سندرم تونل کارپال؛ علل، علائم و درمان آن دمادم آفتاباخبارعلمیپزشکی دیروز بیشتر اخبار › آفتاب › علمی و پزشکی سندرم تونل کارپال؛ علل، علائم و درمان آن کانال تلگرام دمادم جهت خواندن و پیگیری اخبار منتخب روز ایران و جهان به بیشتر سندرم تونل کارپال؛ علل، علائم و درمان آنافتاب مجله مدروز سندرمتونلکارپال؛علل،علائمودرمانآ دیروز سندرم تونل کارپال؛ علل، علائم و درمان آنافتاب سندرم تونل کارپال؛ علل، علائم و درمان آنافتاب کانال رسمی تیم مدروز سندرم تونل کارپال شرایط مرتبط با عصب است که بیشتر سندرم تونل کارپال علل، علائم و درمان آن – پرتال سبک زندگی ایرانی سندرمتونلکارپالعلل،علائمودرمانآ ۳ روز پیش آریا مراسم هفتم آیتالله هاشمی آغاز شدعکس استخوان های پا در زمستان نیاز به محافظت دارند دختر چهارساله ای که هزار کتاب خوانده خانه سندرم تونل کارپال علل، علائم و بیشتر سندرم تونل کارپال علل، علائم و درمان آن – ایا میخواید پولدار شید؟ سندرمتونلکارپالعلل،علائمودرمانآن ۳ روز پیش غذاهای مهم در رژیم دوران بارداری شادی واقعی چیست و چگونه به آن برسیم؟ سندرم تونل کارپال علل، علائم و درمان آن خواص ویتامین برای سلامت استخوان طرز تهیه میتلف با جعفری بیشتر سندرم تونل کارپالعلل، علائم و درمان آنسایت تفریحی و سرگرمی گوگلی سندرمتونلکارپالعلل،علائمودرمانآن ۳ روز پیش هستند؟ سفت کردن باسن با روش هایی بسیار ساده سفت کردن باسن با روش هایی بسیار ساده خانه » سلامت سندرم تونل کارپالعلل، علائم و درمان آن ۲۷ دی ۱۳۹۵ ۰ بازدید علل بیشتر
ادامه مطلب ...
سندرم تونل کارپال:علل، علائم و درمان آن
[ad_1]مفیدستان:

خبرگزاری آریا -
احتباس مایع در دوران بارداری یا یائسگی یکی از علل ابتلا به سندرم تونل کارپال است
سندرم تونل کارپال(CTS) شرایط مرتبط با عصب است که باعث ایجاد درد و بی حسی در مچ دست و دستها میشود. این بیماری بیشتر در زنان دیده میشود. این بیماری بیشتر در بزرگسالانی رخ میدهد که کارهایی همچون مونتاژ را انجام میدهند. چنین کارگرانی سه برابر بیشتر از سایر افراد در خطر ابتلا به این بیماری قرار دارند.
علل ایجاد بیماری سندرم تونل کارپال چیست؟
تونل کارپال گذرگاهی در مچ دست است که عصب مدیان (عصب اصلی دست)، تاندون فلکسور(که انگشت را خم میکند) و سایر بافتهای نرم همچون رباطها و رگهای خونی را محافظت میکند. بر اساس گفتههای آکادمی جراحان ارتوپدی در آمریکا؛ سندرم تونل کارپال زمانی اتفاق میافتد که بافتهای احاطه کننده تاندون فلکسور متورم میشوند و فشاری بر روی عصب مدیان وارد میکنند.
این فشار میتواند باعث ایجاد درد در مچ دست و دست شود. سندرم تونل کارپال میتواند دلایل بسیار زیادی داشته باشد. برخی از افراد تونل کارپال کوچک تری دارند و این موضوع در کل خانواده دیده میشود.
سایر فاکتورهایی که باعث ایجاد این سندرم میشود عبارت است از:
تروما یا اسیب به مچ دست که باعث ایجاد تورم شود.
بیش فعالی غده هیپوفیز
کم کاری تیروئید
آرتریت روماتوئید
فشارهای کاری
استفاده مکرر از ابزارهای مرتعش کننده دست
احتباس مایع در دوران بارداری یا یائسگی
توسعه کیست یا تومور در کانال
هنوز شواهد محکمی وجود ندارد که ثابت کند حرکات تکراری و مداوم دست و مچ دست در طول کار میتواند باعث بروز این سندرم شود. حرکات تکراری که در کارهای مختلف انجام میشود ممکن است با سایر بیماریها همچون بورسیت و التهاب تاندون در ارتباط باشد. فعالیتهای تکراری همچنین ممکن است در نویسندگان نیز باعث ایجاد درد در دست شود.
نشانهها و علائم سندرم تونل کارپال:
نشانههای این سندرم معمولا با آغاز بی حسی در شب به همراه درد در دست آغاز شود. معمولا بیماران با چنین نشانههایی از خواب بیدار میشوند و باید دست خود را تکان دهند تا درد تسکین یابد. نشانهها میتواند در طول روز نیز وجود داشته باشد. افرادی که نشانههایی همچون بی حسی و درد در این ناحیه را تجربه میکنند باید به یک پزشک متخصص مراجعه نمایند. این موارد ممکن است به هنگام برداشتن یا در دست گرفتن یک شیء نیز ظاهر شود. با بدتر شدن شرایط، درد به مچ دست کشیده میشود و تا شانه یا داخل دست نیز ادامه پیدا میکند. زمانی که این شرایط حاد شود، بیمار ضعیف شدن دست را شاهد خواهد بود.
تشخیص و آزمون سندرم تونل کارپال:
برای تشخیص سندرم تونل کارپل پزشک ممکن است یک معاینه بدنی انجام دهد. بعد از بررسی احساس و قدرت دست، پزشک میتواند ازمونهای بیشتری برای تشخیص انجام دهد. این آزمونها شامل EMG یا ازمون سرعت هدایت عصبی است. یک EMG که الکترومیوگرافی نیز نامیده میشود در این شرایط انجام خواهد شد. این آزمون خروجی الکتریکی عضلات را اندازه گیری میکند. پزشک یک سوزن کوچک داخل عضلات خاصی قرار میدهد. این سوزنها میتواند جریان الکتریکی عضلات را شناسایی کند.
ازمون سرعت هدایت عصبی نیز سرعت تکانههای الکتریکی در اعصاب را بررسی میکند. برای انجام اینکار دو الکترود بر روی سطح پوست قرار میگیرد و شوکی به اعصاب فرستاده میشود. سرعت بر اساس مسافتی که تکانه طی میکند سنجیده میشود. این آزمون electroneurography یا EneG نیز نامیده می شود.

تونل کارپال گذرگاهی در مچ دست است که عصب اصلی دست را محافظت میکند
درمان و داروهای سندرم تونل کارپال:
برای موارد خفیف سندرم تونل کارپال، معمولا نیازی به جراحی نخواهد بود. اگر این بیماری در مراحل اولیه تشخیص داده شود میتوان جلوی پیشرفت آن را گرفت اما اگر بدون درمان رها شود امکان بدتر شدن شرایط وجود دارد. داروهای بدون نسخه همچون داروهای ضد التهابی غیر استروئیدی و یا NSAID ها ( آسپیرین، ایبوپروفن و دیکلوفناک) ، میتواند درد مربوط به التهاب را کاهش دهد. پزشک نیز میتواند کورتیکواستروئید مانند پردنیزولون به تونل کارپال برای تسکین درد تزریق کند.
اگر بیماری زمینه ای باعث ایجاد سندرم تونل کارپال شده است، درمان این شرایط اغلب میتواند نشانههای سندرم تونل کارپال را تا حد زیادی کاهش دهد. در موارد شدید و حاد نیاز به جراحی خواهد بود اما بیمار میتواند درمانهای دیگری را امتحان کند و در صورت موثر نبودن به سراغ جراحی برود. گزینههای جراحی شامل آندوسکوپی و عمل جراحی باز است. جراحی اندوسکوپیک شامل ایجاد دو برش کوچک در رباط است که بر روی اعصاب فشار میآورد. جراحی باز شامل باز کردن منطقه با یک برش بزرگ است.
با ورزش دادن ناحیه بیمار نمیتوان درد را کاهش داد. این موارد نمیتواند جایگزینی برای درمانهای دیگر باشد. در برخی از موارد استفاده از ورزش میتواند نشانهها را بدتر کند به خصوص اگر فشاری بر روی تونل کارپال وارد شود. این فشار باعث بدتر شدن نشانهها میشود. توصیه میشود به هنگام خواب، مچ دست در یک موقعیت طبیعی قرار گیرد تا فشار به تونل کارپال کاهش یابد. سایر اشکال درمانی همچون یوگا، کاردرمانی میتواند با برنامههای منظم دیگر همراه شود.
پیشگیری از سندرم تونل کارپال:
روشهای متعددی برای کاهش خطر ابتلا به این بیماری وجود دارد. نکات زیر را همیشه به خاطر داشته باشید:
زمانی که در حال انجام فعالیتهایی هستید که بر روی مچ دست فشار میاورد، بهتر است کمی استراحت کنید.
محیط کاری خود را به گونه ای تنظیم کنید که کمترین فشار بر روی مفاصل وارد شود. افرادی که کارهای تایپی را انجام میدهند باید کیبورد خود را به گونه ای قرار دهند که مچ دست به هنگام کار با آن دچار فشار نشود.
به حالت بدنی خود در هنگام کار کردن دقت کنید. از خم کردن گردن و عضلات شانه پرهیز کنید. این کار به تدریج اثر بسیار بدی بر روی مچ دست و دست خواهد داشت.
مفاصل خود را ورزش دهید. اینکار از ایجاد سندرم پیشگیری میکند.
زمانی که در حال انجام فعالیتهایی همچون نویسندگی و تایپ کردن هستید، از نیروی مناسب استفاده کنید. یعنی سعی کنید فشار زیادی بر روی دست یا مچ دست وارد نکنید.
از ابزارهای ارگونومیک استفاده کنید که فشار کمتری به مفاصل وارد میکند.
منبع:majalesalamat.com
[ad_2]
لینک منبع
بازنشر: مفیدستان
عبارات مرتبط با این موضوع
سندرم تونل کارپالعلل، علائم و درمان آن سندرم تونل کارپالعلل، علائم و درمان آن
ادامه مطلب ...
علل، علائم و درمان بیماری تنگی کانال نخاعی
[ad_1]
خبرگزاری آریا -
تنگی کانال نخاعی جزئی از روند طبیعی زندگی است.
چه تغییراتی در بدن انسان به وجود می آید که باعث تنگی ستون فقرات می شود؟
مهره های ستون فقرات انسان ها بعد از 35 سالگی تغییراتی پیدا می کند. دیسک بین مهره ای انسان شامل 2 بخش بیرونی و درونی است. قسمت درونی حاوی آب است. آب باعث طراوت دیسک می شود. همچنین نیروهای وارد به دیسک را پخش می کند. با افزایش سن، آب دیسک بین مهره ای کاهش می یابد و خشک تر می شود. این پدیده بیماری نیست و جزئی از روند طبیعی بدن است.
با کاهش آب دیسک، ارتفاع دیسک کمتر می شود و با کاهش ارتفاع دیسک 2 مهره به هم نزدیک تر و حالت ناپایدارتر و لقی در ستون مهره ها ایجاد می شود. البته این ناپایداری بسیار کم و نامحسوس است و گاهی باعث کمردرد می شود که خود به خود و با ورزش برطرف می شود، اما بدن به طور خودکار برای اینکه بتواند در برابر این پدیده طبیعی مقاومت کند تغییراتی در رباط ها، مفاصل و استخوان ها ایجاد می کند.
در این مواقع رباط ها و کپسول مفصلی شروع به افزایش حجم و استخوان ها هم شروع به استخوان سازی می کنند تا بتوانند ستون فقرات را پایدار کنند و این پایداری هم اتفاق می افتد اما هرچه رباط ها و مفاصل قطورتر می شوند کانال نخاعی تنگ تر می شود، بنابراین کانالی که قبلا نخاع به خوبی از آن رد شده بود و ریشه های نخاعی هم فضای کافی داشتند دچار تنگی می شود.
چرا تنگی کانال نخاعی فقط در بعضی از افراد عارضه دار می شود؟
تنگی کانال نخاعی جزئی از روند طبیعی زندگی است. در بعضی از افراد تنگی کانال شدیدتر است و زودتر خود را نشان می دهد و برای بیمار ناتوان کننده است، اما اینکه چرا فردی تا 90سالگی در اثر تنگی کانال مشکلی پیدا نمی کند ولی فردی در 60 سالگی دچار تنگی کانال ناتوان کننده می شود سوالی است که تاکنون جواب درستی به آن داده نشده است اما عده ای از محققان ژنتیک را در این موضوع دخیل می دانند.
علایم تنگی کانال نخاعی چیست؟
زندگی معمولی بیماری که تا چندی قبل به راحتی راه می رفت و کارهای روزمره ر انجام می داد و شاید هم کمردرد مختصری داشت که با مسکن آرام می شد، با تنگی کانال دچار اختلال می شود. اولین و مشخص ترین علامت تنگی کانال این است که کم کم مقدار راه رفتن بیمار کاهش می یابد. بیماری که قبلا یکی دو کیلومتر راه طی می کرد، حال با 400-300 متر راه رفتن به دلیل سنگینی پاها، گرفتگی و گزگز به نشستن نیاز پیدا می کند. با ایستادن سرپا تغییری در این حالت به وجود نمی آید و حتما باید بنشیند. اوایل ممکن است این موضوع چندان مهم جلوه نکند ولی با گذشت زمان، زمان راه رفتن کوتاه و کوتاه تر می شود تا اینکه هر چند متر یکبار باید بنشیند. این حالت، لنگش عصبی نام دارد.
مشخصه دیگر تنگی کانال این است که بیماران در حالت کمر خمیده راحت تر هستند. مثلا وقتی از کوه بالا می روند مشکلی ندارند ولی وقتی از کوه پایین می آیند علائم بیماری به شدت آشکار می شود. آنها هنگام کار با تردمیل نیز مشکل دارند ولی روی دوچرخه راحت هستند. به طور کلی بیمار برای بهبود و کاهش درد حتما باید کمر را خم کند.
تنگی کانال باعث بروز عارضه ای ناتوان کننده مثل فلج هم می شود؟
نه! باعث فلج شدن نمی شود، مگر اینکه شرایط خیلی استثنایی باشد. این بیماری حی باعث بی اختیاری در دفع ادرار و مدفوع نمی شود. تنها عارضه اش کاهش میزان راه رفتن بیمار است. اغلب بیماران درد کمر ندارند و فقط از بی حسی و سنگینی پاهایشان می نالند.

اولین کار در درمان تنگی کانال نخاعی کاهش وزن است.
روش های تشخیص کدامند؟
شرح حال بیمار از همه روش ها مهم تر است. با گوش دادن به شکایت و حرف های بیمار به راحتی می توان متوجه تنگی کانال شد. پزشک در معاینه بالینی حس عصبی بیمار مورد غیرعادی نمی بیند ولی با روش ام آر آی به خوبی می تواند دیسک، رباط ها و… را ببیند و محل تنگی را تشخیص دهد ولی فراموش نکنید که ام آر آی بسیار گول زننده است و به تنهایی نباید فقط با ام آر ای برای بیمار تصمیم گرفت. ممکن است در ام آر آی بیمار تنگی شدید دیده شود ولی اصلا علامتی نداشته باشد. این بیمار هیچ نیازی به مداخلات پزشکی ندارد. نوار عصب عضله نیز مکان گرفتاری و گیرکردن عضله را نشان می دهد. در عکس ساده هم لقی مهره ها را می توان دید.
درمان تنگی کانال نخاعی چند نوع است؟
بیشتر بیماران با درمان های غیرجراحی بهبود پیدا می کنند. اولین کار کاهش وزن است. هرچه شکم جلوتر باشد قوس کمر و علائم تنگی بیشتر خواهدشد. ورزش فوق العاده خوب است به خصوص ورزش هایی مانند شنا از نوع کرال به بیمار کمک می کند. ورزش های دیگری هم وجود دارد به نام ویلیامز که در درمانگاه به بیماران آموزش داده می شود. بیماران حتما باید به فیزیوتراپی ارجاع داده شوند. فیزیوتراپیست ها باید زمان بیشتری را هدف این بیماران کنند تا قدم به قدم این ورزش را به آنها آموزش دهند.
مورد بعدی دادن داروهای ضدالتهاب به بیماران است.داروهایی مانند ایندومتاسین، دیکلوفناک و… التهاب را کاهش می دهند و فضا را برای ریشه های عصبی انتهایی ناحیه کمری بازتر می کنند. اگر بیمار سیگاری است باید کشیدن سیگار را ترک کند، اگر بیمار همه موارد گفته شده را مو به مو اجرا کند به احتمال زیاد بهبود خواهد یافت.
روش دیگری هم وجود دارد و آن تزریق کورتون در فضای نخاعی است. کورتون ها مانند مسکن عمل می کنند و با تزریق آن می توان علائم تنگی کانال را تا مدت محدودی بهبود بخشید. در بیمارانی که به دلیل بیماری های زمینه ای قلبی و… اصلا امکان جراحی نیست بهتر است هرازگاهی تزریق کورتون را انجام داد تا مدتی درد کاهش پیدا کند.
کدام بیماران به جراحی نیاز پیدا می کنند؟
وقتی بیماری با درمان های اولیه بهبود نمی یابد و درد کمر واقعا زندگی اش را مختل کرده، برای بازگرداندن بیمار به زندگی عادی عمل جراحی پیشنهاد می شود. در عمل راحی عناصری مانند رباط ها، استخوان و… که بزرگ شده اند باید برداشته شوند. با برداشتن این عناصر فشار از روی ریشه های عصبی برداشته می شود. اگر همراه تنگی کانال لقی در مهره ها هم وجود داشته باشد به کمک وسایل خاص ارتوپدی 2 مهره را به هم ثابت می کنیم. برای عمل جراحی کانال نخاعی نباید زیاد عجله کرد چون با دارو می توان کاری کرد که بیمار سال ها در همان وضعیت زندگی کند.
منبع:هفته نامه سلامت
[ad_2]
لینک منبع
بازنشر: مفیدستان
عبارات مرتبط با این موضوع
دکتر دقاق زادهمتخصص طب فیزیکی وتوانبخشی …دکتر دقاق زادهمتخصص طب فیزیکی وتوانبخشی بیماری پارکینسون و درمان آن طب فیزیکی و دکتر بیژن فروغ شیوه ی چاق شدن لاغرهاهمین حالا قلم و کاغذ را بردارید، یک خط کسری بکشید، بالای این خط وزن تان را به کیلوگرم و دکتر بیژن فروغ غضروف چیست؟بسیاری از شرکت های دارویی در بروشور هایی که به بیماران و حتی پزشکان میدهند ذکر میکنند دکتر دقاق زادهمتخصص طب فیزیکی وتوانبخشی …به گفته یک متخصص ارتوپدی، راه رفتن در آب کم عمق در پیشگیری و درمان درد های سیاتیک آئیننامه معاینه و آئیننامه معاینه پزشکی مشمولان خدمت وظیفه عمومیکه بنا به پیشنهاد شماره ـ ـ ـ امداد و نجات اطلاعات پزشکیسکته مغزی یک فوریت پزشکی است که در صورت عدم تشخیص و درمان فوری میتواند باعث آسیب بهترین درمان دیسک کمر علایم دیسک کمرعلایمدیسککمرعلایم دیسک کمر بیرون زدگی و فتق دیسک بین مهره های کمری معمولا با احساس درد خودش را داروهای تقویتی و مکمل داروخانه دکتر ایزدی نجف …این سایت زیر نظر داروخانهی دکتر ایزدی نجف آبادی فعالیت میکند و تمامی کالاها و دکتر دقاق زادهمتخصص طب فیزیکی وتوانبخشی بیماری پارکینسون و دکتر دقاق زادهمتخصص طب فیزیکی وتوانبخشی بیماری پارکینسون و درمان آن طب فیزیکی و دکتر بیژن فروغ شیوه ی چاق شدن لاغرها همین حالا قلم و کاغذ را بردارید، یک خط کسری بکشید، بالای این خط وزن تان را به کیلوگرم و زیر دکتر بیژن فروغ غضروف چیست؟ دکتر بیژن فروغ استاد دانشگاه ،رئیس بخش بیمارستان فیروزگر و مدیر گروه طب فیزیکی و توانبخشی دکتر دقاق زادهمتخصص طب فیزیکی وتوانبخشی درد سیاتیکدرد به گفته یک متخصص ارتوپدی، راه رفتن در آب کم عمق در پیشگیری و درمان درد های سیاتیک بسیار موثر امداد و نجات اطلاعات پزشکی سکته مغزی یک فوریت پزشکی است که در صورت عدم تشخیص و درمان فوری میتواند باعث آسیب دائمی آئیننامه معاینه و معافیت معاینه و معافیت پزشکی مشمولان و پرسنل وظیفه بر طبق شرایط و مقررات مندرج در این آئیننامه داروهای تقویتی و مکمل داروخانه دکتر ایزدی نجف آبادی این سایت زیر نظر داروخانهی دکتر ایزدی نجف آبادی فعالیت میکند و تمامی کالاها و خدمات این é é é
ادامه مطلب ...
علل، علائم و راههای پیشگیری از حمله قلبی
- مجموعه: پیشگیری بهتر از درمان
علائم حمله قلبی در زنان و مردان متفاوت است
علل، علائم و راههای پیشگیری از حمله قلبی
وقتی جریان خون به قلب به صورت ناگهانی کاهش می یابد یا قطع می شود، حمله قلبی اتفاق افتاده است. خون اکسیژن را به قلب میرساند، در حین حمله قلبی، عضله قلب، اکسیژن مورد نیاز خود را نمیتواند دریافت کند و بدون اکسیژن، عضله قلب ممکن است آسیب دیده یا از بین برود. کلید بهبودی، بازگرداندن سریع جریان خون به قلب است. در صورتی که فکر میکنید علائم حمله قلبی را تجربه میکنید، فورا کمک پزشکی درخواست کنید.
عوامل موثر در حمله قلبی
تجمع کلسترول و مواد چربی که به آنها پلاک گفته میشود، در دیواره رگها معمولا منجر به حمله قلبی میشود. تجمع پلاک در دیواره رگها چندین سال طول میکشد. بیشتر حمله های قلبی زمانی اتفاق می افتند که پلاک دیواره رگ را پاره میکند، سپس لخته خون در محل شکل گرفته و رگ را مسدود مینماید.
نشانه های حمله قلبی
مردان و زنان ممکن است علائم مختلفی را تجربه کنند اما در هر دو جنسیت، درد، فشار یا ناراحتی در سینه ممکن است اتفاق بیفتد. علائم دیگر عبارتند از کوتاهی تنفس، تعریق، ضعف و تهوع. ممکن است در گردن، فک یا شانه های خود نیز درد احساس کنید. در مردان احتمال عرق سرد ناگهانی و احساس دردی که به سمت بازوی چپ حرکت میکند، در حین حمله قلبی محتمل تر است.
علائم حمله قلبی در زنان
سالانه حدود 435000 زن در امریکا دچار حمله قلبی میشوند. علائم آن ممکن است به قدری خفیف باشد که اغلب نادیده گرفته میشود. در زنان درد کمر یا گردن، سوزش معده، کوتاهی تنفس، تهوع، استفراغ و سوء هاضمه محتمل تر از مردان است. همچنین ممکن است خستگی شدید، سبکی سر یا سرگیجه را نیز تجربه کنند. علائم شبه آنفلوانزا و مشکلات خواب نیز ممکن است دو هفته پیش از حمله قلبی روی دهد.
هنگام حمله قلبی چه کاری باید انجام داد؟
اگر شما یا فردی که میشناسید، علائمی شبیه به حمله قلبی دارید، فورا با اورژانس تماس بگیرید. اگر ظرف 90 دقیقه تحت درمان قرار بگیرید، احتمال نجات خیلی بیشتر است. در حین تماس با اورژانس، فردی که علائم حمله قلبی دارد باید آسپرین بجود یا ببلعد تا خطر لخته شدن خون کاهش یابد (مگر این که به آن آلرژی داشته باشد). اگر فرد هوشیار نیست، احیای قلبی ریوی تنها با دست میتواند شانس نجات او را تا دو برابر افزایش دهد.
سیگار کشیدن میتواند احتمال حمله قلبی را افزایش دهد
چگونگی تشخیص حمله قلبی
یک نوار قلب (EKG) که فعالیت الکتریکی قلب را بررسی میکند، میتواند به پزشک کمک کند تا مشخص کند شما حمله قلبی دارید یا خیر. همچنین نشان میدهد کدام رگ دچار انسداد شده است. همچنین با آزمایش خونی که پروتئینهای آزاد شده از سلولهای عضله قلب هنگام نابودی را نشان میدهد، پزشک میتواند حمله قلبی را تشخیص دهد.
درمان حمله قلبی
پزشک به سرعت برای بازگرداندن جریان خون به قلب تلاش میکند. ممکن است داروهایی که لخته های خون را حل میکنند در رگهای شما وارد کنند. همچنین احتمال دارد عملی به نام آنژیوگرافی کرونری بر روی شما انجام شود. در این روش پزشک لوله نازکی که حاوی یک بالن در انتها است، در رگ شما وارد میکند. این بالن، باد میشود و رگ شما را باز میکند. اغلب مواقع پزشکان یک لوله مشبک کوچک به نام استنت (stent) را وارد رگ میکند تا مطمئن شود رگ باز می ماند.
عوامل زمینه ساز حمله قلبی
احتمال حمله قلبی در شما با افزایش سن افزایش می یابد و مردان نیز در خطر بیشتری قرار دارند. سابقه خانوادگی بیماریهای قلبی نیز خطر آن را افزایش میدهد.
سیگار کشیدن میتواند احتمال حمله قلبی را افزایش دهد. فشار خون بالا، کلسترول بالا، دیابت و چاقی نیز از عوامل زمینه ساز مهم در حمله های قلبی به شمار می آیند. از موارد دیگری که میتوانند احتمال آن را بیشتر کنند عدم تحرک، افسردگی و استرس را میتوان نام برد.
پیشگیری از حمله قلبی
اگر سیگار میکشید، آن را کنار بگذارید. ترک سیگار احتمال حمله قلبی را یک سوم کاهش میدهد.
ورزش کنید و غذای مناسب دریافت کنید. انجمن قلب امریکا توصیه میکند در هفته 150 دقیقه ورزش با شدت متوسط داشته باشید. مقدار زیادی سبزیجات و میوه و غلات کامل مصرف کنید تا سلامت عروق خود را حفظ نمایید. مصرف روزانه آسپرین به برخی افراد کمک میکند از حمله قلبی پیشگیری کنند. با پزشک صحبت کنید تا مشخص شود مصرف آن برای شما مناسب است یا نه. راهکارهای مثبتی برای مدیریت استرس پیدا کنید.
زندگی پس از حمله قلبی
اگر به خاطر حمله قلبی به بیمارستان رفته اید، ظرف چند روز ممکن است مرخص شوید. میتوانید فعالیتهای معمول خود را چند هفته پس از حمله، از سر بگیرید. بازتوانی قلب ممکن است در بهبودی به شما کمک کند. در بازتوانی قلب برنامه تناسب اندام دریافت میکنید که مناسب برای شما طراحی شده است و یاد میگیرید چگونه سبک زندگی سالم برای قلب را حفظ کنید. اگر دچار افسردگی یا نگران حمله قلبی بعدی هستید، مشاوره میتواند برایتان مفید باشد.
منبع : seemorgh.com
ادامه مطلب ...
علل، علائم و راههای پیشگیری از حمله قلبی
- مجموعه: پیشگیری بهتر از درمان
علائم حمله قلبی در زنان و مردان متفاوت است
علل، علائم و راههای پیشگیری از حمله قلبی
وقتی جریان خون به قلب به صورت ناگهانی کاهش می یابد یا قطع می شود، حمله قلبی اتفاق افتاده است. خون اکسیژن را به قلب میرساند، در حین حمله قلبی، عضله قلب، اکسیژن مورد نیاز خود را نمیتواند دریافت کند و بدون اکسیژن، عضله قلب ممکن است آسیب دیده یا از بین برود. کلید بهبودی، بازگرداندن سریع جریان خون به قلب است. در صورتی که فکر میکنید علائم حمله قلبی را تجربه میکنید، فورا کمک پزشکی درخواست کنید.
عوامل موثر در حمله قلبی
تجمع کلسترول و مواد چربی که به آنها پلاک گفته میشود، در دیواره رگها معمولا منجر به حمله قلبی میشود. تجمع پلاک در دیواره رگها چندین سال طول میکشد. بیشتر حمله های قلبی زمانی اتفاق می افتند که پلاک دیواره رگ را پاره میکند، سپس لخته خون در محل شکل گرفته و رگ را مسدود مینماید.
نشانه های حمله قلبی
مردان و زنان ممکن است علائم مختلفی را تجربه کنند اما در هر دو جنسیت، درد، فشار یا ناراحتی در سینه ممکن است اتفاق بیفتد. علائم دیگر عبارتند از کوتاهی تنفس، تعریق، ضعف و تهوع. ممکن است در گردن، فک یا شانه های خود نیز درد احساس کنید. در مردان احتمال عرق سرد ناگهانی و احساس دردی که به سمت بازوی چپ حرکت میکند، در حین حمله قلبی محتمل تر است.
علائم حمله قلبی در زنان
سالانه حدود 435000 زن در امریکا دچار حمله قلبی میشوند. علائم آن ممکن است به قدری خفیف باشد که اغلب نادیده گرفته میشود. در زنان درد کمر یا گردن، سوزش معده، کوتاهی تنفس، تهوع، استفراغ و سوء هاضمه محتمل تر از مردان است. همچنین ممکن است خستگی شدید، سبکی سر یا سرگیجه را نیز تجربه کنند. علائم شبه آنفلوانزا و مشکلات خواب نیز ممکن است دو هفته پیش از حمله قلبی روی دهد.
هنگام حمله قلبی چه کاری باید انجام داد؟
اگر شما یا فردی که میشناسید، علائمی شبیه به حمله قلبی دارید، فورا با اورژانس تماس بگیرید. اگر ظرف 90 دقیقه تحت درمان قرار بگیرید، احتمال نجات خیلی بیشتر است. در حین تماس با اورژانس، فردی که علائم حمله قلبی دارد باید آسپرین بجود یا ببلعد تا خطر لخته شدن خون کاهش یابد (مگر این که به آن آلرژی داشته باشد). اگر فرد هوشیار نیست، احیای قلبی ریوی تنها با دست میتواند شانس نجات او را تا دو برابر افزایش دهد.
سیگار کشیدن میتواند احتمال حمله قلبی را افزایش دهد
چگونگی تشخیص حمله قلبی
یک نوار قلب (EKG) که فعالیت الکتریکی قلب را بررسی میکند، میتواند به پزشک کمک کند تا مشخص کند شما حمله قلبی دارید یا خیر. همچنین نشان میدهد کدام رگ دچار انسداد شده است. همچنین با آزمایش خونی که پروتئینهای آزاد شده از سلولهای عضله قلب هنگام نابودی را نشان میدهد، پزشک میتواند حمله قلبی را تشخیص دهد.
درمان حمله قلبی
پزشک به سرعت برای بازگرداندن جریان خون به قلب تلاش میکند. ممکن است داروهایی که لخته های خون را حل میکنند در رگهای شما وارد کنند. همچنین احتمال دارد عملی به نام آنژیوگرافی کرونری بر روی شما انجام شود. در این روش پزشک لوله نازکی که حاوی یک بالن در انتها است، در رگ شما وارد میکند. این بالن، باد میشود و رگ شما را باز میکند. اغلب مواقع پزشکان یک لوله مشبک کوچک به نام استنت (stent) را وارد رگ میکند تا مطمئن شود رگ باز می ماند.
عوامل زمینه ساز حمله قلبی
احتمال حمله قلبی در شما با افزایش سن افزایش می یابد و مردان نیز در خطر بیشتری قرار دارند. سابقه خانوادگی بیماریهای قلبی نیز خطر آن را افزایش میدهد.
سیگار کشیدن میتواند احتمال حمله قلبی را افزایش دهد. فشار خون بالا، کلسترول بالا، دیابت و چاقی نیز از عوامل زمینه ساز مهم در حمله های قلبی به شمار می آیند. از موارد دیگری که میتوانند احتمال آن را بیشتر کنند عدم تحرک، افسردگی و استرس را میتوان نام برد.
پیشگیری از حمله قلبی
اگر سیگار میکشید، آن را کنار بگذارید. ترک سیگار احتمال حمله قلبی را یک سوم کاهش میدهد.
ورزش کنید و غذای مناسب دریافت کنید. انجمن قلب امریکا توصیه میکند در هفته 150 دقیقه ورزش با شدت متوسط داشته باشید. مقدار زیادی سبزیجات و میوه و غلات کامل مصرف کنید تا سلامت عروق خود را حفظ نمایید. مصرف روزانه آسپرین به برخی افراد کمک میکند از حمله قلبی پیشگیری کنند. با پزشک صحبت کنید تا مشخص شود مصرف آن برای شما مناسب است یا نه. راهکارهای مثبتی برای مدیریت استرس پیدا کنید.
زندگی پس از حمله قلبی
اگر به خاطر حمله قلبی به بیمارستان رفته اید، ظرف چند روز ممکن است مرخص شوید. میتوانید فعالیتهای معمول خود را چند هفته پس از حمله، از سر بگیرید. بازتوانی قلب ممکن است در بهبودی به شما کمک کند. در بازتوانی قلب برنامه تناسب اندام دریافت میکنید که مناسب برای شما طراحی شده است و یاد میگیرید چگونه سبک زندگی سالم برای قلب را حفظ کنید. اگر دچار افسردگی یا نگران حمله قلبی بعدی هستید، مشاوره میتواند برایتان مفید باشد.
منبع : seemorgh.com
ادامه مطلب ...
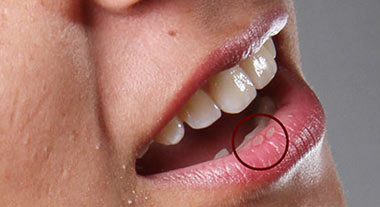
آفت دهان - علل، علائم و راههای پیشگیری از آفت دهان
- مجموعه: پیشگیری بهتر از درمان
آفت دهان در چند نوع بزرگ، کوچک و تبخالی شکل وجود دارد
آفت دهان
آفت دهان عبارت است از زخمهای دردناکی که در مخاط دهان به وجود میآیند. آفت دهان میتواند در هر دو جنس رخ دهد، اما در زنان شایعتر است. آفت های دهانی بیشتر در سالهای نوجوانی و در دهه 20 زندگی ظاهر می شوند و در زنان تظاهرشان غالب است.
آفت دهان چیست؟
آفت دهان به زخم های عود کننده و دردناک در مخاط دهان گفته می شود. آفت دهان در چند نوع بزرگ، کوچک و تبخالی شکل وجود دارد. این زخمها گرد یا بیضی بوده و به رنگ زرد خاکستری با حاشیه قرمز و تا حدی برجسته دیده می شوند. از نظر محل، بیشتر قسمت قدامی حفره دهان مبتلا به آفت دهان می شود و محل شایع آفت پشت لبها – مخاط گونه، کف دهان، زیر و کناره های زبان می باشد.
علائم آفت دهان
- آفت دهان معمولا کوچک، بسیار دردناک، و کم عمق هستند و توسط یک غشای خاکستری پوشیده شدهاند. حاشیه آفت دهان توسط یک هاله قرمز پررنگ احاطه شده است.
- آفت ها میتوانند روی لبها، لثهها، داخل گونهها، زبان، کام و گلو ظاهر شوند. به هنگام حمله آفت معمولاً 3-2 زخم به وجود میآیند، اما ظهور یک باره 15-10 آفت دهان با هم دیگر خیلی بعید نیست.
- آفت دهان ممکن است در 3-2 روز اول بسیار دردناک باشد به نحوی که فرد موقع خوردن یا صحبت کردن دچار ناراحتی میشود.
- گاهی قبل از بروز آفت دهان، برای 24 ساعت احساس مورمور یا سوزش وجود دارد.
علت آفت دهان چیست؟
1- نقش ژنتیک در ایجاد آفت دهان:
در بروز بیماری آفت دهان همانند بسیاری از بیماری ها، استعداد ژنتیکی و تاریخچه فامیلی موثر است. تحقیقات نشان میدهد که فرزندان والدین غیر مبتلا به آفت دهان تا 20% احتمال درگیری با ضایعات آفتی را دارند.
2- اختلالات ایمنولوژیکی و آفت دهان:
هر چند برخی از محققین بیماری آفت دهان را به عنوان یک بیماری اتوایمون ذکر کردهاند اما واقعیت این است که هنوز به درستی مشخص نیست تا چه میزان عوامل ایمنی بدن در بروز آفت دهان موثر هستند.
3- استرس و آفت دهان:
به نظر میرسد استرس و فشارهای روحی حداقل به عنوان یک عامل زمینه ساز در بروز آفت دهان موثر است. تحقیقات مختلف نشان میدهد که نسبت بروز آفت دهان در افراد دارای مشکلات روحی نسبت به افراد سالم رابطه معنی داری دارد.
آفت دهان ممکن است در 3-2 روز اول بسیار دردناک باشد
4- حساسیتهای غذایی و ایجاد آفت دهان:
حساسیت به برخی از مواد غذایی در بروز آفت دهان موثر است. در واقع آلرژی به بعضی از مواد غذایی همچون فندق، گردو، شکلات، عسل، گوجه فرنگی، توت فرنگی، آدامس و بعضی از خمیر دندانها اگر نه بعنوان یک علت اولیه ولی حداقل به عنوان یک عامل مستعد کننده میتواند در بروز آفت دهان موثر باشند.
5- تاثیر عوامل هورمونی در بروز آفت دهان:
بروز یا تشدید بیماری آفت دهان در ایام قبل از قاعدگی و توقف یا کاهش آن در هنگام بارداری موجب شده است که عوامل تغییرات هورمونی خصوصا افزایش هورمون استروژن را در بروز ضایعات آفت دهان موثر بدانند.
6- نقش کمبودهای غذایی در ایجاد آفت دهان:
کمبود برخی از ویتامین ها در بروز آفت دهان موثر است. کمبود ویتامین B12، اسیدفولیک و آهن در 15- 5 درصد بیماران مبتلا به آفت گزارش شده است که غالبا با برطرف نمودن کمبود آنها، میتوان از شدت ضایعات کاست.
7- سایر عوامل موثر در بروز آفت دهان:
تروما، عوامل میکروبی، اختلالات گوارشی و سایر موارد مشابه نیز از جمله مواردی هستند که به عنوان زمینه ساز برای پیدایش آفت دهان معرفی شده اند.
پیشگیری از آفت دهان
اغلب، آفت های دهان به خودی خود از بین می روند اما در طی مدتی که هستند، همراه با درد و ناراحتی خود را نشان می دهند. آفت دهان بیشتر در سالهای نوجوانی و در دهه 20 زندگی ظاهر می شود و در زنان تظاهرشان غالب است.
1. برای پیشگیری از ایجاد آفت دهان از خمیردندان ها و دهان شویه های حاوی مواد تحریک کننده پرهیز کنید.
2. از خوردن آدامس و غذاهای سفت، خشک و ادویه دار پرهیز کنید تا به آفت دهان مبتلا نشوید.
3. با نخ دندان و مسواک کشیدن مرتب بعد از هر وعده غذایی دهان را تمیز نگه دارید تا به مبتلا به آفت دهان نشوید.
درد ناشی از آفت دهان را اینگونه کاهش دهید
برای تخفیف درد ناشی از آفت دهان این راهکارها را رعایت کنید:
√ از داروهای مسکن برای تخفیف درد آفت دهان که در داروخانه ها عرضه می شوند، استفاده کنید. مثل استامینوفن یا ایبوپروفن.
√ در صورت ابتلا به آفت دهان، دهان را با محلول آب نمک یا دهان شویه بشویید.
√ چند بار در روز محلول شیر منیزی روی آفت ها قرار دهید.
√ از پمادهای موضعی مسکن برای کاهش درد آفت دهان استفاده کنید.
√ محلول رقیق پراکسید هیدروژن را با سوآپ پنبه ای روی آفت دهان قرار دهید.
√ برای کم کردن درد ناشی از آفت دهان ویتامین ث یا ویتامین ب کمپلکس بخورید.
√ قرص های مکیدنی حاوی روی به کاهش درد ناشی از آفت دهان کمک می کند.
گردآوری : بخش سلامت بیتوته
منابع :
healthday.com
daneshnameh.roshd.ir
pezeshk.us
ادامه مطلب ...
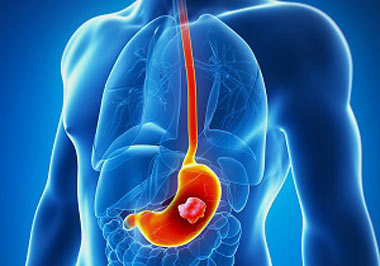
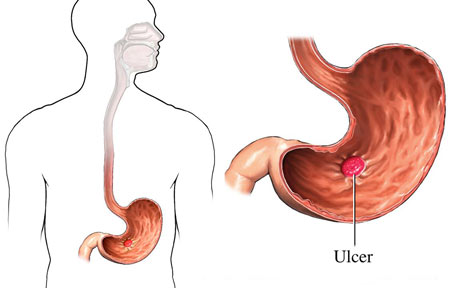
سرطان معده؛ علل، علائم و پیشگیری از سرطان معده
- مجموعه: پیشگیری بهتر از درمان
سرطان معده در صورتیکه بموقع تشخیص داده شود، قابل درمان است
هر آنچه باید درباره سرطان معده بدانید
سرطان معده چیست؟
سرطان معده که به سرطان شکمی هم معروف است، سرطانی است که در ناحیه معده و ناحیه بالایی شکم شما رخ میدهد. میزان شیوع سرطان معده در ایران بخصوص شمال کشور و استان های گیلان و مازندران بسیار شایع میباشد. سرطان معده به انواع مختلفی تقسیم میشود و معمولترین نوع آن(حدود 90 تا 95 درصد از کل انواع) سرطانی است که در ناحیهی غددی معده رخ میدهد. سرطان معده در صورتیکه بموقع تشخیص داده شود، قابل درمان است، اما متاسفانه در مراحل پیشرفته بیماری نتیجه خیلی رضایت بخش نیست.
علایم سرطان معده
نشانه ها و علایم سرطان معده میتواند شامل:
- احساس نفخ پس از غذا خوردن از علایم سرطان معده است.
- یکی از علایم سرطان معده احساس سیری پس از خوردن کمی غذا است.
- سوزش شدید و مداوم معده می تواند نشانه ای از سرطان معده باشد.
- از علائم سرطان معده می توان به سوءهاضمه شدید و درمان نشدنی اشاره کرد.
- درد معده، حالت تهوع مداوم و بیدلیل نیز از علائم سرطان معده است.
- از دیگر علایم بیماری سرطان معده می توان خستگی و کم خونی اشاره کرد.
- کاهش وزن بیدلیل می تواند نشانه ای از بیماری سرطان معده باشد.
- از علایم دیگر سرطان معده می توان به وجود خون در مدفوع (خون سیاه و قیری رنگ در مدفوع) اشاره کرد.
- استفراغ خونی نیز از دیگر علائم بیماری سرطان معده می باشد.
از علایم سرطان معده می توان به سوءهاضمه شدید و درمان نشدنی اشاره کرد
علل ابتلا به سرطان معده
دلیل قطعی ابتلا به سرطان معده هنوز شناخته نشده است، با این حال عواملی که در ادامه بیان میکنیم خطر ابتلا به سرطان معده را افزایش میدهد:
- جنسیت: مردان دو برابر بیشتر از زنان در خطر ابتلا به سرطان معده هستند.
-نژاد: نژادهای آفریقایی- آمریکایی و آسیایی در خطر بیشتری نسبت به ابتلا به بیماری سرطان معده قرار دارند.
- ژنتیک: مشکلات ژنتیکی و یا سندرمهای ارثی سرطان، خطر ابتلا به سرطان معده را افزایش میدهد.
- ناحیهی جغرافیایی: سرطان معده در ژاپن، شوروی سابق و آمریکا و آفریقای مرکزی شایعتر است.
-گروه خونی: افرادی که گروه خونی آنها A مثبت است در خطر بیشتری نسبت به ابتلا به سرطان معده قرار دارند.
- افزایش سن: سرطان معده در سنین 70 تا 74 شایع تر میباشد.
- سابقه خانوادگی: درصورت ابتلای یکی از افراد درجهی 1 خانواده به سرطان معده خطر ابتلای دیگران هم دو یا سه برابر میشود.
- سبک زندگی: سیگارکشیدن، مصرف الکل و رژیم غذایی کم میوه و سبزی و یا شور، دودی یا حاوی مواد نگهدارنده نیترات دار خطر ابتلای شما به سرطان معده را افزایش میدهد.
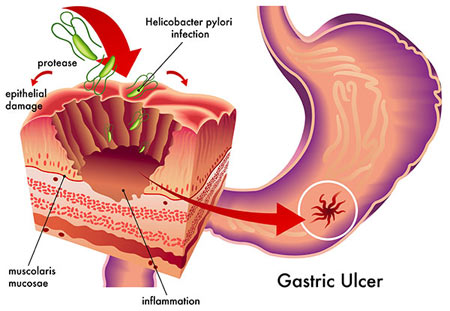
- هلیکوباکتر پیلوری (H. pylori) : آلوده شدن به باکتری H. pylori که لایهپوشاننده معده را آلوده کرده و باعث التهاب و زخم معده مزمن میشود، خطر ابتلا به بیماری سرطان معده را افزایش میدهد.
- بیماریهای خاص: بیماریهای خاص از جمله ورم معده مزمن، پولیپ معده (پولیپ های معده توده های سلولی هستند که روی دیواره داخلی معده تشکیل می شوند. پولیپ های معده به ندرت بروز می کنند. معمولا پولیپ های معده علامتی ندارند و در اغلب موارد، زمانی که پزشک به دلیل دیگری معده شما را معاینه و بررسی می کند، معلوم می شوند.
متاپلازی روده ای (سلول ها در پاسخ به تغییرات محیط اطرافشان می توانند خود را تغییر دهند. متاپلازی یکی از این پاسخ ها است. متاپلازی یك تغییر قابل برگشت است كه در آن یك نوع سلول بالغ با نوع دیگری سلول بالغ جایگزین می گردد. این تغییر نیز یک فرایند سازگاری سلولی است كه در آن یك نوع سلول كه نسبت به یك استرس خاص حساس است با نوع دیگری كه بهتر می تواند شرایط نامناسب محیطی را تحمل كند جایگزین می گردد. تصور می شود كه این امر ناشی از تغییر سلول های قبلی نیست. بلكه به علت برنامه ریزی مجدد ژنتیكی در سلول های بنیادی روی می دهد.) و یا جراحی معده خطر ابتلا به این سرطان را افزایش میدهد.
- بعضی از مشاغل خاص: بعضی از مشاغل خاص از جمله کار در معدن ذغال سنگ، پالایش نیکل و کارخانههای لاستیک و چوب سازی خطر ابتلا به این سرطان معده را افزایش میدهد.
باکتری H. pylori که باعث زخم معده مزمن میشود، خطر ابتلا به سرطان معده را افزایش میدهد
درمان سرطان معده
سرطان معده بوسیله یکی از راههای زیر و یا ترکیب آنها درمان میشود:
- جراحی برداشتن معده (gastrectomy): در این روش درمان سرطان معده، کل معده و یا بخشی از معده و همچنین نواحی اطراف آن برداشته می شود.
- شیمی درمانی
- پرتو درمانی
پیشگیری از ابتلا به سرطان معده
از آنجایی که دلایل ابتلا به سرطان معده کاملا مشخص نیستند، پس راههای پیشگیری قطعی از ابتلا به سرطان هم نمیشود بیان کرد، با این حال موارد زیر خطر ابتلا به سرطان معده را کاهش میدهند:
√ مصرف بیشتر میوه و سبزیجات :سعی کنید مقدار بیشتری میوه و سبزی از انواع مختلف و رنگهای مختلف مصرف نمایید.
√ برای پیشگیری از ابتلا به بیماری سرطان معده، مصرف غذاهای شور و دودی را کاهش دهید.
√ سوزش معده یا رفلاکس: برای پیشگیری از ابتلا به سرطان معده درصورتی که به بیماری سوزش معده یا رفلاکس مبتلا هستید، برای درمان آن اقدام نمایید.
√ ترک سیگار: اگر شما سیگاری هستید آنرا ترک کنید، زیرا که سیگار خطر ابتلا به انواع سرطان از جمله سرطان معده را افزایش میدهد.
√ هلیکوباکتر پیلوری: برای جلوگیری از ابتلا به سرطان معده در صورتی که به بیماری هلیکوباکتر پیلوری مبتلا هستید، با مصرف آنتی بیوتیک آن را درمان کنید.
منبع: rastineh.ir
ادامه مطلب ...
سندرم تونل کارپال:علل، علائم و درمان آن
[ad_1]مفیدستان:

خبرگزاری آریا -
احتباس مایع در دوران بارداری یا یائسگی یکی از علل ابتلا به سندرم تونل کارپال است
سندرم تونل کارپال(CTS) شرایط مرتبط با عصب است که باعث ایجاد درد و بی حسی در مچ دست و دستها میشود. این بیماری بیشتر در زنان دیده میشود. این بیماری بیشتر در بزرگسالانی رخ میدهد که کارهایی همچون مونتاژ را انجام میدهند. چنین کارگرانی سه برابر بیشتر از سایر افراد در خطر ابتلا به این بیماری قرار دارند.
علل ایجاد بیماری سندرم تونل کارپال چیست؟
تونل کارپال گذرگاهی در مچ دست است که عصب مدیان (عصب اصلی دست)، تاندون فلکسور(که انگشت را خم میکند) و سایر بافتهای نرم همچون رباطها و رگهای خونی را محافظت میکند. بر اساس گفتههای آکادمی جراحان ارتوپدی در آمریکا؛ سندرم تونل کارپال زمانی اتفاق میافتد که بافتهای احاطه کننده تاندون فلکسور متورم میشوند و فشاری بر روی عصب مدیان وارد میکنند.
این فشار میتواند باعث ایجاد درد در مچ دست و دست شود. سندرم تونل کارپال میتواند دلایل بسیار زیادی داشته باشد. برخی از افراد تونل کارپال کوچک تری دارند و این موضوع در کل خانواده دیده میشود.
سایر فاکتورهایی که باعث ایجاد این سندرم میشود عبارت است از:
تروما یا اسیب به مچ دست که باعث ایجاد تورم شود.
بیش فعالی غده هیپوفیز
کم کاری تیروئید
آرتریت روماتوئید
فشارهای کاری
استفاده مکرر از ابزارهای مرتعش کننده دست
احتباس مایع در دوران بارداری یا یائسگی
توسعه کیست یا تومور در کانال
هنوز شواهد محکمی وجود ندارد که ثابت کند حرکات تکراری و مداوم دست و مچ دست در طول کار میتواند باعث بروز این سندرم شود. حرکات تکراری که در کارهای مختلف انجام میشود ممکن است با سایر بیماریها همچون بورسیت و التهاب تاندون در ارتباط باشد. فعالیتهای تکراری همچنین ممکن است در نویسندگان نیز باعث ایجاد درد در دست شود.
نشانهها و علائم سندرم تونل کارپال:
نشانههای این سندرم معمولا با آغاز بی حسی در شب به همراه درد در دست آغاز شود. معمولا بیماران با چنین نشانههایی از خواب بیدار میشوند و باید دست خود را تکان دهند تا درد تسکین یابد. نشانهها میتواند در طول روز نیز وجود داشته باشد. افرادی که نشانههایی همچون بی حسی و درد در این ناحیه را تجربه میکنند باید به یک پزشک متخصص مراجعه نمایند. این موارد ممکن است به هنگام برداشتن یا در دست گرفتن یک شیء نیز ظاهر شود. با بدتر شدن شرایط، درد به مچ دست کشیده میشود و تا شانه یا داخل دست نیز ادامه پیدا میکند. زمانی که این شرایط حاد شود، بیمار ضعیف شدن دست را شاهد خواهد بود.
تشخیص و آزمون سندرم تونل کارپال:
برای تشخیص سندرم تونل کارپل پزشک ممکن است یک معاینه بدنی انجام دهد. بعد از بررسی احساس و قدرت دست، پزشک میتواند ازمونهای بیشتری برای تشخیص انجام دهد. این آزمونها شامل EMG یا ازمون سرعت هدایت عصبی است. یک EMG که الکترومیوگرافی نیز نامیده میشود در این شرایط انجام خواهد شد. این آزمون خروجی الکتریکی عضلات را اندازه گیری میکند. پزشک یک سوزن کوچک داخل عضلات خاصی قرار میدهد. این سوزنها میتواند جریان الکتریکی عضلات را شناسایی کند.
ازمون سرعت هدایت عصبی نیز سرعت تکانههای الکتریکی در اعصاب را بررسی میکند. برای انجام اینکار دو الکترود بر روی سطح پوست قرار میگیرد و شوکی به اعصاب فرستاده میشود. سرعت بر اساس مسافتی که تکانه طی میکند سنجیده میشود. این آزمون electroneurography یا EneG نیز نامیده می شود.

تونل کارپال گذرگاهی در مچ دست است که عصب اصلی دست را محافظت میکند
درمان و داروهای سندرم تونل کارپال:
برای موارد خفیف سندرم تونل کارپال، معمولا نیازی به جراحی نخواهد بود. اگر این بیماری در مراحل اولیه تشخیص داده شود میتوان جلوی پیشرفت آن را گرفت اما اگر بدون درمان رها شود امکان بدتر شدن شرایط وجود دارد. داروهای بدون نسخه همچون داروهای ضد التهابی غیر استروئیدی و یا NSAID ها ( آسپیرین، ایبوپروفن و دیکلوفناک) ، میتواند درد مربوط به التهاب را کاهش دهد. پزشک نیز میتواند کورتیکواستروئید مانند پردنیزولون به تونل کارپال برای تسکین درد تزریق کند.
اگر بیماری زمینه ای باعث ایجاد سندرم تونل کارپال شده است، درمان این شرایط اغلب میتواند نشانههای سندرم تونل کارپال را تا حد زیادی کاهش دهد. در موارد شدید و حاد نیاز به جراحی خواهد بود اما بیمار میتواند درمانهای دیگری را امتحان کند و در صورت موثر نبودن به سراغ جراحی برود. گزینههای جراحی شامل آندوسکوپی و عمل جراحی باز است. جراحی اندوسکوپیک شامل ایجاد دو برش کوچک در رباط است که بر روی اعصاب فشار میآورد. جراحی باز شامل باز کردن منطقه با یک برش بزرگ است.
با ورزش دادن ناحیه بیمار نمیتوان درد را کاهش داد. این موارد نمیتواند جایگزینی برای درمانهای دیگر باشد. در برخی از موارد استفاده از ورزش میتواند نشانهها را بدتر کند به خصوص اگر فشاری بر روی تونل کارپال وارد شود. این فشار باعث بدتر شدن نشانهها میشود. توصیه میشود به هنگام خواب، مچ دست در یک موقعیت طبیعی قرار گیرد تا فشار به تونل کارپال کاهش یابد. سایر اشکال درمانی همچون یوگا، کاردرمانی میتواند با برنامههای منظم دیگر همراه شود.
پیشگیری از سندرم تونل کارپال:
روشهای متعددی برای کاهش خطر ابتلا به این بیماری وجود دارد. نکات زیر را همیشه به خاطر داشته باشید:
زمانی که در حال انجام فعالیتهایی هستید که بر روی مچ دست فشار میاورد، بهتر است کمی استراحت کنید.
محیط کاری خود را به گونه ای تنظیم کنید که کمترین فشار بر روی مفاصل وارد شود. افرادی که کارهای تایپی را انجام میدهند باید کیبورد خود را به گونه ای قرار دهند که مچ دست به هنگام کار با آن دچار فشار نشود.
به حالت بدنی خود در هنگام کار کردن دقت کنید. از خم کردن گردن و عضلات شانه پرهیز کنید. این کار به تدریج اثر بسیار بدی بر روی مچ دست و دست خواهد داشت.
مفاصل خود را ورزش دهید. اینکار از ایجاد سندرم پیشگیری میکند.
زمانی که در حال انجام فعالیتهایی همچون نویسندگی و تایپ کردن هستید، از نیروی مناسب استفاده کنید. یعنی سعی کنید فشار زیادی بر روی دست یا مچ دست وارد نکنید.
از ابزارهای ارگونومیک استفاده کنید که فشار کمتری به مفاصل وارد میکند.
منبع:majalesalamat.com
[ad_2]
لینک منبع
بازنشر: مفیدستان
عبارات مرتبط با این موضوع
سندرم تونل کارپالعلل، علائم و درمان آن سندرم تونل کارپالعلل، علائم و درمان آن
ادامه مطلب ...
علل، علائم و درمان بیماری تنگی کانال نخاعی
[ad_1]
خبرگزاری آریا -
تنگی کانال نخاعی جزئی از روند طبیعی زندگی است.
چه تغییراتی در بدن انسان به وجود می آید که باعث تنگی ستون فقرات می شود؟
مهره های ستون فقرات انسان ها بعد از 35 سالگی تغییراتی پیدا می کند. دیسک بین مهره ای انسان شامل 2 بخش بیرونی و درونی است. قسمت درونی حاوی آب است. آب باعث طراوت دیسک می شود. همچنین نیروهای وارد به دیسک را پخش می کند. با افزایش سن، آب دیسک بین مهره ای کاهش می یابد و خشک تر می شود. این پدیده بیماری نیست و جزئی از روند طبیعی بدن است.
با کاهش آب دیسک، ارتفاع دیسک کمتر می شود و با کاهش ارتفاع دیسک 2 مهره به هم نزدیک تر و حالت ناپایدارتر و لقی در ستون مهره ها ایجاد می شود. البته این ناپایداری بسیار کم و نامحسوس است و گاهی باعث کمردرد می شود که خود به خود و با ورزش برطرف می شود، اما بدن به طور خودکار برای اینکه بتواند در برابر این پدیده طبیعی مقاومت کند تغییراتی در رباط ها، مفاصل و استخوان ها ایجاد می کند.
در این مواقع رباط ها و کپسول مفصلی شروع به افزایش حجم و استخوان ها هم شروع به استخوان سازی می کنند تا بتوانند ستون فقرات را پایدار کنند و این پایداری هم اتفاق می افتد اما هرچه رباط ها و مفاصل قطورتر می شوند کانال نخاعی تنگ تر می شود، بنابراین کانالی که قبلا نخاع به خوبی از آن رد شده بود و ریشه های نخاعی هم فضای کافی داشتند دچار تنگی می شود.
چرا تنگی کانال نخاعی فقط در بعضی از افراد عارضه دار می شود؟
تنگی کانال نخاعی جزئی از روند طبیعی زندگی است. در بعضی از افراد تنگی کانال شدیدتر است و زودتر خود را نشان می دهد و برای بیمار ناتوان کننده است، اما اینکه چرا فردی تا 90سالگی در اثر تنگی کانال مشکلی پیدا نمی کند ولی فردی در 60 سالگی دچار تنگی کانال ناتوان کننده می شود سوالی است که تاکنون جواب درستی به آن داده نشده است اما عده ای از محققان ژنتیک را در این موضوع دخیل می دانند.
علایم تنگی کانال نخاعی چیست؟
زندگی معمولی بیماری که تا چندی قبل به راحتی راه می رفت و کارهای روزمره ر انجام می داد و شاید هم کمردرد مختصری داشت که با مسکن آرام می شد، با تنگی کانال دچار اختلال می شود. اولین و مشخص ترین علامت تنگی کانال این است که کم کم مقدار راه رفتن بیمار کاهش می یابد. بیماری که قبلا یکی دو کیلومتر راه طی می کرد، حال با 400-300 متر راه رفتن به دلیل سنگینی پاها، گرفتگی و گزگز به نشستن نیاز پیدا می کند. با ایستادن سرپا تغییری در این حالت به وجود نمی آید و حتما باید بنشیند. اوایل ممکن است این موضوع چندان مهم جلوه نکند ولی با گذشت زمان، زمان راه رفتن کوتاه و کوتاه تر می شود تا اینکه هر چند متر یکبار باید بنشیند. این حالت، لنگش عصبی نام دارد.
مشخصه دیگر تنگی کانال این است که بیماران در حالت کمر خمیده راحت تر هستند. مثلا وقتی از کوه بالا می روند مشکلی ندارند ولی وقتی از کوه پایین می آیند علائم بیماری به شدت آشکار می شود. آنها هنگام کار با تردمیل نیز مشکل دارند ولی روی دوچرخه راحت هستند. به طور کلی بیمار برای بهبود و کاهش درد حتما باید کمر را خم کند.
تنگی کانال باعث بروز عارضه ای ناتوان کننده مثل فلج هم می شود؟
نه! باعث فلج شدن نمی شود، مگر اینکه شرایط خیلی استثنایی باشد. این بیماری حی باعث بی اختیاری در دفع ادرار و مدفوع نمی شود. تنها عارضه اش کاهش میزان راه رفتن بیمار است. اغلب بیماران درد کمر ندارند و فقط از بی حسی و سنگینی پاهایشان می نالند.

اولین کار در درمان تنگی کانال نخاعی کاهش وزن است.
روش های تشخیص کدامند؟
شرح حال بیمار از همه روش ها مهم تر است. با گوش دادن به شکایت و حرف های بیمار به راحتی می توان متوجه تنگی کانال شد. پزشک در معاینه بالینی حس عصبی بیمار مورد غیرعادی نمی بیند ولی با روش ام آر آی به خوبی می تواند دیسک، رباط ها و… را ببیند و محل تنگی را تشخیص دهد ولی فراموش نکنید که ام آر آی بسیار گول زننده است و به تنهایی نباید فقط با ام آر ای برای بیمار تصمیم گرفت. ممکن است در ام آر آی بیمار تنگی شدید دیده شود ولی اصلا علامتی نداشته باشد. این بیمار هیچ نیازی به مداخلات پزشکی ندارد. نوار عصب عضله نیز مکان گرفتاری و گیرکردن عضله را نشان می دهد. در عکس ساده هم لقی مهره ها را می توان دید.
درمان تنگی کانال نخاعی چند نوع است؟
بیشتر بیماران با درمان های غیرجراحی بهبود پیدا می کنند. اولین کار کاهش وزن است. هرچه شکم جلوتر باشد قوس کمر و علائم تنگی بیشتر خواهدشد. ورزش فوق العاده خوب است به خصوص ورزش هایی مانند شنا از نوع کرال به بیمار کمک می کند. ورزش های دیگری هم وجود دارد به نام ویلیامز که در درمانگاه به بیماران آموزش داده می شود. بیماران حتما باید به فیزیوتراپی ارجاع داده شوند. فیزیوتراپیست ها باید زمان بیشتری را هدف این بیماران کنند تا قدم به قدم این ورزش را به آنها آموزش دهند.
مورد بعدی دادن داروهای ضدالتهاب به بیماران است.داروهایی مانند ایندومتاسین، دیکلوفناک و… التهاب را کاهش می دهند و فضا را برای ریشه های عصبی انتهایی ناحیه کمری بازتر می کنند. اگر بیمار سیگاری است باید کشیدن سیگار را ترک کند، اگر بیمار همه موارد گفته شده را مو به مو اجرا کند به احتمال زیاد بهبود خواهد یافت.
روش دیگری هم وجود دارد و آن تزریق کورتون در فضای نخاعی است. کورتون ها مانند مسکن عمل می کنند و با تزریق آن می توان علائم تنگی کانال را تا مدت محدودی بهبود بخشید. در بیمارانی که به دلیل بیماری های زمینه ای قلبی و… اصلا امکان جراحی نیست بهتر است هرازگاهی تزریق کورتون را انجام داد تا مدتی درد کاهش پیدا کند.
کدام بیماران به جراحی نیاز پیدا می کنند؟
وقتی بیماری با درمان های اولیه بهبود نمی یابد و درد کمر واقعا زندگی اش را مختل کرده، برای بازگرداندن بیمار به زندگی عادی عمل جراحی پیشنهاد می شود. در عمل راحی عناصری مانند رباط ها، استخوان و… که بزرگ شده اند باید برداشته شوند. با برداشتن این عناصر فشار از روی ریشه های عصبی برداشته می شود. اگر همراه تنگی کانال لقی در مهره ها هم وجود داشته باشد به کمک وسایل خاص ارتوپدی 2 مهره را به هم ثابت می کنیم. برای عمل جراحی کانال نخاعی نباید زیاد عجله کرد چون با دارو می توان کاری کرد که بیمار سال ها در همان وضعیت زندگی کند.
منبع:هفته نامه سلامت
[ad_2]
لینک منبع
بازنشر: مفیدستان
عبارات مرتبط با این موضوع
دکتر دقاق زادهمتخصص طب فیزیکی وتوانبخشی …دکتر دقاق زادهمتخصص طب فیزیکی وتوانبخشی بیماری پارکینسون و درمان آن طب فیزیکی و دکتر بیژن فروغ شیوه ی چاق شدن لاغرهاهمین حالا قلم و کاغذ را بردارید، یک خط کسری بکشید، بالای این خط وزن تان را به کیلوگرم و دکتر بیژن فروغ غضروف چیست؟بسیاری از شرکت های دارویی در بروشور هایی که به بیماران و حتی پزشکان میدهند ذکر میکنند دکتر دقاق زادهمتخصص طب فیزیکی وتوانبخشی …به گفته یک متخصص ارتوپدی، راه رفتن در آب کم عمق در پیشگیری و درمان درد های سیاتیک آئیننامه معاینه و آئیننامه معاینه پزشکی مشمولان خدمت وظیفه عمومیکه بنا به پیشنهاد شماره ـ ـ ـ امداد و نجات اطلاعات پزشکیسکته مغزی یک فوریت پزشکی است که در صورت عدم تشخیص و درمان فوری میتواند باعث آسیب بهترین درمان دیسک کمر علایم دیسک کمرعلایمدیسککمرعلایم دیسک کمر بیرون زدگی و فتق دیسک بین مهره های کمری معمولا با احساس درد خودش را داروهای تقویتی و مکمل داروخانه دکتر ایزدی نجف …این سایت زیر نظر داروخانهی دکتر ایزدی نجف آبادی فعالیت میکند و تمامی کالاها و دکتر دقاق زادهمتخصص طب فیزیکی وتوانبخشی بیماری پارکینسون و دکتر دقاق زادهمتخصص طب فیزیکی وتوانبخشی بیماری پارکینسون و درمان آن طب فیزیکی و دکتر بیژن فروغ شیوه ی چاق شدن لاغرها همین حالا قلم و کاغذ را بردارید، یک خط کسری بکشید، بالای این خط وزن تان را به کیلوگرم و زیر دکتر بیژن فروغ غضروف چیست؟ دکتر بیژن فروغ استاد دانشگاه ،رئیس بخش بیمارستان فیروزگر و مدیر گروه طب فیزیکی و توانبخشی دکتر دقاق زادهمتخصص طب فیزیکی وتوانبخشی درد سیاتیکدرد به گفته یک متخصص ارتوپدی، راه رفتن در آب کم عمق در پیشگیری و درمان درد های سیاتیک بسیار موثر امداد و نجات اطلاعات پزشکی سکته مغزی یک فوریت پزشکی است که در صورت عدم تشخیص و درمان فوری میتواند باعث آسیب دائمی آئیننامه معاینه و معافیت معاینه و معافیت پزشکی مشمولان و پرسنل وظیفه بر طبق شرایط و مقررات مندرج در این آئیننامه داروهای تقویتی و مکمل داروخانه دکتر ایزدی نجف آبادی این سایت زیر نظر داروخانهی دکتر ایزدی نجف آبادی فعالیت میکند و تمامی کالاها و خدمات این é é é
ادامه مطلب ...