مجله مطالب خواندنی
سبک زندگی، روانشناسی، سلامت،فناوری و ....مجله مطالب خواندنی
سبک زندگی، روانشناسی، سلامت،فناوری و ....چرا رفتارهای پرخطر با افزایش سن کاهش مییابد
[ad_1]چرا رفتارهای پرخطر با افزایش سن کاهش مییابد

دانش > دانش - همشهری آنلاین:
افرادی که سن و سالی دارند، مانند نوجوانان و جوانان تمایل چندانی به دست زدن به رفتارهای خطرآفرین از خود نشان نمیدهند.
ممکن است این وضعیت را خردمندی یا تجربه آموختهشده بنامید؛ اما بر اساس یافتههای یک بررسی جدید این وضعیت ممکن است نتیجه مقدارهای کمتر ماده خاکستری در مغز باشد.
به گزارش لایوساینس پژوهشگران در دانشگاه ییل و نیویورک دریافتند که بزرگسالانی که در بررسی آنها تمایل کمتری به خطر کردن نشان میدهند، ماده خاکستری کمتری در منطقهای مغزشان به نام «قشر آهیانهای پشتی راست» دارند که همانطور که احتمالاً حدس زدهاید با تصمیمگیریهای که متضمن خطر کردن هستند، ارتباط دارد.
پژوهشگران در این بررسی، از داوطلبان بزرگسال در طیف سنی ۱۸ تا ۸۸ سال خواستند که یک بازی شامل خطر کردن را انجام دهند. این داوطلبان اجازه داشتند تا میان یک امتیاز تضمینشده، برای مثال به جیب زدن ۵ دلار یا یک امتیاز غیرقطعی مانند بردن ۵ دلار و ۱۲۰ دلار در یک لاتاری با بختهای گوناگون بردن یا باختن انتخاب کنند.
همانطور که پژوهشگران انتظار داشتند، شرکتکنندگانی که امتیاز تضمینشده - به عبارت دیگر در معرض خطر نبودن- را انتخاب کردند نسبت به افرادی که لاتاری را انتخاب کردند، سالمندتر بودند. این همبستگی نزدیک بود، اما کامل نبود. ممکن است بتوان این وضعیت خردمندی سالمندی نامید.
با این وجود هنگامیکه پژوهشگران اسکنهای مغز این داوطلبان را که از طریق یک تکنیک امآرآی به نام «مورفومتری بر اساس وکسل» (VBM) به دست آمده بود، تجزیه و تحلیل کردند، دریافتند که میزانهای کمتر ماده خاکستری، حتی بیشتر از سن و سال فرد، با عدم تمایل به خطر کردن همبستگی دارد.
به گفته این پژوهشگران این تغییرات در مغز که در افراد سالمند سالم رخ میدهد ممکن است بیشتر از اندازهای که تصور میشد، زمینهساز الگوها و ترجیحات تصمیمگیری ما باشد. یافتههای این بررسی در ۱۳ دسامبر در ژورنال HLNature Communications منتشر شده است.
ایفات لویِ استادیار پزشکی تطبیقی و علوم اعصاب در دانشگاه ییل و نویسنده ارشد مقاله این بررسی میگوید رابطه میان کاهش خطرپذیری، کاهش ماده خاکستری مغز و سالمندی از دیدگاه تکاملی معنادار است.
لوی گفت: »اینکه بزرگسالان سالمندتر نسبت به جوانترها کمتر خطر میکنند، به دلایل بسیار معنیدار است، همین به علت که این افراد ممکن است کمتر بتوانند در برابر پیامدهای این خطر کردن تاب بیاورند و هم بهاینعلت که آنان عمر کمتری برای رفع کردن آسیب احتمالی ناشی از آن دارند. یک دیدگاه دیگر به این مسئله این است که برای افراد سالمندتر ممکن است فقط مقدار اندکی - غذا، پول و غیره- کافی باشد که به زندگیشان ادامه دهند، بنابراین، آنان نیاز به امتحان کردن بخت خود ندارند. جوانترها نیاز دارند که مسئول مراقبت از فرزندانشان و چیزهای دیگر باشند و گزینه «ایمن» ممکن است برای دستیابی آنان به چیزهایی که نیاز دارند، کافی نباشد.»
این پژوهشگران قصد دارند کارشان را به پژوهش درباره مغز نوجوانان گسترش دهند. آنان میگویند عوامل پیچیدهای در دست زدن نوجوانان به کارهای پرخطر دخیل پیچیده باشد از عدم رشد کامل مغز گرفته تا فشار افراد همسن.
[ad_2]
لینک منبع
بازنشر: مفیدستان
عبارات مرتبط با این موضوع
برای پسرها و دخترها پزشکان ایرانتقریبا تمام خانم ها از یک تا دوسال قبل از رسیدن به سن بلوغ تغییرات چشمگیری را در بدن اخبار کلینیک نوین مرکز تخصصی جامع اعصاب و …در این مطلب شما را با چند کمبود مادهی مغذی آشنا میکنیم که امکان افسرده شدن را بالا داروسازی پزشکان ایران داروهایی که با تلاش دانش پزشکی برای مقابله با بیماریها تولید میشوند اگر بدون ازدواج سن مناسب معیار مناسب و انگیزه ازدواج در افراد ازدواج سن مناسب معیار مناسب و انگیزه ازدواج در افراد مختلف مرجع کامل اطلاعاتروانشناسی اختلالات کودکانتمام حقوق این وب سایت و مطالب آن متعلق به روانشناسی می باشد کد نویسی و گرافیک قالب اطلاعات دارویی،شناخت داروها،عوارض داروها،داروشناسی اطلاعات دارویی آکاایران جهت آشنایی بیشتر شما با عوارض دارویی تهیه شده است اکیدا در اخبار پزشکی ایران سایت پزشکان بدون مرزدکتر محمد حسین ماندگار، پدر پیوند قلب ایران، نسبت به کاهش سن سکته های مغزی و قلبی به میگنا رابطه با جنس مقابل و گرایش به همجنس در …دوستیهای دوران کودکی با کیفیت و اهمّیّت بیشتری در دورهی نوجوانی ادامه مییابداخبار مامایی سایت پزشکان بدون مرزسرطان پستان از جمله سرطان های قابل پیشگیری و قابل تشخیص زودرس است که با ارائه انجمن علمی سرطان های زنان ایران پنجمین کنگره بین …انجمن علمی سرطان های زنان ایران با همکاری دانشگاه علوم پزشکی تهران دانشگاه علوم اخبار کلینیک نوین مرکز تخصصی جامع اعصاب و روان کلینیک در این مطلب شما را با چند کمبود مادهی مغذی آشنا میکنیم که امکان افسرده شدن را بالا می برای پسرها و دخترها پزشکان ایران تقریبا تمام خانم ها از یک تا دوسال قبل از رسیدن به سن بلوغ تغییرات چشمگیری را در بدن خود حس روانشناسی اختلالات کودکان تمام حقوق این وب سایت و مطالب آن متعلق به روانشناسی می باشد کد نویسی و گرافیک قالب توسط داروسازی پزشکان ایران داروهایی که با تلاش دانش پزشکی برای مقابله با بیماریها تولید میشوند اگر بدون مشورت پزشک اطلاعات دارویی،شناخت داروها،عوارض داروها،داروشناسی مقالات سلامت اطلاعات دارویی آکاایران جهت آشنایی بیشتر شما با عوارض دارویی تهیه شده است اکیدا در نظر بهترین درمان دیسک کمر روش جدید درمان کمردرد علل مختلف کمر درد صدمات رگ به رگ شدن و کشیدگی ها لغزش مهره ای یا سر خوردن اخبار پزشکی ایران سایت پزشکان بدون مرز دکتر محمد حسین ماندگار، پدر پیوند قلب ایران، نسبت به کاهش سن سکته های مغزی و قلبی به زیر۴۰ ازدواج سن مناسب معیار مناسب و انگیزه ازدواج در افراد مختلف ازدواج سن مناسب معیار مناسب و انگیزه ازدواج در افراد مختلف مرجع کامل اطلاعات میگنا رابطه با جنس مقابل و گرایش به همجنس در دانش آموزان دوستیهای دوران کودکی با کیفیت و اهمّیّت بیشتری در دورهی نوجوانی ادامه مییابد اخبار مامایی سایت پزشکان بدون مرز سرطان پستان از جمله سرطان های قابل پیشگیری و قابل تشخیص زودرس است که با ارائه راهکارهای
ادامه مطلب ...
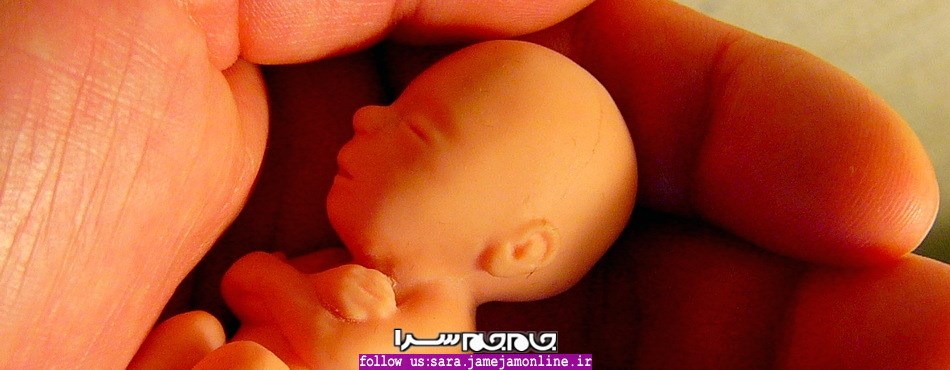
همه چیز در مورد بارداری پرخطر (بارداری خطرناک)
[ad_1]بارداری پرخطر یا بارداری خطرناک به بارداریای اطلاق میشود که مادر یا جنین در حین بارداری دچار بیماری هستند. با نکات مربوط به بارداری پرخطر آشنا شوید

بیشتر بارداریها جز دستهی بارداریهای کمخطر به حساب میآیند و جزء بارداریهای سالمی هستند که در مسیر معمول پیش میروند؛ این تنها زمان زندگی شماست که معمولی بودن خوب است. بارداریهایی که در آنها مادر یا فرزند دچار بیماری یا مشکل سلامتی هستند به طوریکه بارداری یا زایمان را خطرناکتر از حالت معمول آن کند، بارداری خطرناک محسوب میگردند.
چه کسی از ریسک بالای بارداری برخوردار است؟
در صورتیکه:
- مادر قبل از بارداری به یک اختلال پزشکی همچون دیابت یا لوپوس مبتلا باشد
- مادر در حین بارداری با یک مشکل همچون پره اکلامپسی زودهنگام و یا جفت سرراهی مواجه گردد
- اگر مشخص شود نوزاد با یک نقص مادرزادی متولد خواهد شد
- اگر مادر اضافه وزن زیادی داشته باشد
- اگر بیش از یک نوزاد وجود داشته باشد (چندقلو)
- در بعضی موارد مادرانی که با فناوریهای کمک باروری باردار شدهاند نیز جزء بارداری پرخطر به حساب میآیند.
- برخی پزشکان بارداری در مادران بالای 40 سال (بارداری در سن بالا) را نیز جزء بارداریهای پرخطر میدانند. اگرچه همهی پزشکان با این باور موافق نیستند. برخی پزشکان معتقدند که سلامت مادر و وضعیت مناسب جسمی از سن مادر مهمتر است.
نکات مربوط به بارداری پرخطر (بارداری خطرناک)
اگر بارداری شما جز باداریهای پرخطر باشد شما به گونهای دیگر و با ملاقاتها و آزمایشهای بیشتری (بسته به علت پرخطر بودن باردای) مورد نظارت پزشکتان قرار میگیرید. در برخی موارد پزشک ممکن است از شما بخواهد تا برای کاهش ریسک بارداریتان، فعالیتهای ورزشیتان را متوقف کنید، رژیم غذاییتان را تغییر دهید و یا فعالیتتان را در ادامهی بارداری افزایش دهید.
پزشک شما ممکن است در مواردی مراجعه به متخصص زنان و زایمانی با تجربه و مهارت در بارداریهای پرخطر را به شما توصیه نماید. این متخصصان به طور ویژه برای مقابله با مشکلاتی که از بارداریهای پرخطر ناشی میگردد آموزش دیدهاند. همچنین ممکن است پزشکتان به شما توصیه نماید تا برای انجام زایمان به بیمارستان تخصصی آموزشی وابسته به دانشگاه یا یک بیمارستان با واحد مراقبتهای ویژه نوزادان مراجعه نمایید تا دسترسی به بهترین لوازم و تجهیزات مراقبت و پزشکان متخصص در دسترس شما قرار گیرد.
محل سکونت شما برای تصمیمها در خصوص بارداری پرخطر تاثیر میگذارد. اگر در شهرهای بزرگ زندگی میکنید انتخابهای بیشتری برای پزشک متخصص در دسترستان قرار دارد. در واقع ماهیت مشکل است که تعیین کنندهی عملکرد مورد نیاز برای مقابله با آن میباشد. اگر بارداری شما دوقلو است و همه چیز دیگر نرمال به نظر میرسد ممکن است شما و پزشکتان به این تنیجه برسید که تولد در یک بیمارستان محلی کوچک انجام شود. اما مثلا اگر باردای که با فشار خون بالا آغاز کردید سه قلو است، منطقیتر به نظر میرسد که به یک متخصص بارداری خطرناک مراجعه کنید و زایمان را در بیمارستانی با امکانات کامل برای مقابله با مشکلات احتمالی انجام دهید.
تهیه و ترجمه: مجله اینترنتی ستاره
[ad_2]
لینک منبع
بازنشر: مفیدستان
عبارات مرتبط با این موضوع
بارداری،زایمان طبیعی،علایم بارداری،مقاربت،لباس …مقاربتلباس باردرای تست باردارینشانه های بارداریراههای سقط جنین زایمان طبیعی بارداری، زایمان، علائم بارداری، علائم زایمان کودکیوگا در دوران بارداری به زایمان راحت کمک میکند علائم عجیب بارداری درصد ناباروری ها همه چیز در باره سرطان، علائم سرطان، درمان سرطان، …همه چیز در باره سرطان، علائم سرطان، درمان سرطان، سرطان ریه، سرطان خون، پیشگیری از هفته سیزدهم دانشنامه فرزندبارداریشما سه ماهه اول بارداری را با موفقیت پشت سر گذاشته اید احتمال سقط جنین شما کاهش یافته دکتر کاشانیانمتخصص زنان و نازایی …سلامت باشید خانم دکتر مریم کاشانیان – فوق تخصص زنان و زایمان – دانشیار دانشگاه لکهبینی اوایل بارداری نگرانکننده نیستلکهبینی در روزهای اول بارداری که با درد یا علائم دیگری همراه نیست، بهخصوص اگر مشاوره تلفنی ۹۰۹۹۰۷۱۶۵۲ مرکز مشاوره آرامشسلام روش مصرف قرص اورژانس یک قرص ال دی نیست باید از قرصهای اورژانس که در داروخانه ها آنچه باید درباره ی غربالگری سلامت جنین بدانیدهفته هفتم بارداری خوب چه حسی دارد؟ بازیگر شدن را میگویم؟ هنوز هم به درستی با وجود دکتر کاشانیان فوق تخصص زنان زایمان و …دکتر کاشانیان فوق تخصص زنان زایمان و نازایی مراقبت های دوران بارداریبارداری مامانای مهربون بخونندبارداریدر دوران بارداری تغییرات زیادی در روند زندگی مادر ایجاد می شود مرسوم است که در طول بارداری،زایمان طبیعی،علایم بارداری،مقاربت،لباس باردرای،تست مقاربتلباس باردرای تست باردارینشانه های بارداریراههای سقط جنین زایمان طبیعیبارداری بارداری، زایمان، علائم بارداری، علائم زایمان کودک تأثیر ورزش در دوران بارداری بر سلامت جنین دلایل درد شکم در دوران بارداری با علامت کفایت همه چیز در باره سرطان، علائم سرطان، درمان سرطان، سرطان ریه همه چیز در باره سرطان، علائم سرطان، درمان سرطان، سرطان ریه، سرطان خون، پیشگیری از سرطان هفته سیزدهم دانشنامه فرزند بارداری شما سه ماهه اول بارداری را با موفقیت پشت سر گذاشته اید احتمال سقط جنین شما کاهش یافته و حالت دکتر کاشانیانمتخصص زنان و نازاییمراقیتهای دوران بارداری سلامت باشید خانم دکتر مریم کاشانیان – فوق تخصص زنان و زایمان – دانشیار دانشگاه علوم لکهبینی اوایل بارداری نگرانکننده نیست لکهبینی در روزهای اول بارداری که با درد یا علائم دیگری همراه نیست، بهخصوص اگر مشکلی در مشاوره تلفنی ۹۰۹۹۰۷۱۶۵۲ مرکز مشاوره آرامش سلام برای پیشگیری از بارداری به روش اورژانس یک عدد قرص اورژانس تا ۷۲ ساعت بعد از رابطه و ۱۲ آنچه باید درباره ی غربالگری سلامت جنین بدانید هفته هفتم بارداری خوب چه حسی دارد؟ بازیگر شدن را میگویم؟ هنوز هم به درستی با وجود آنکه دکتر کاشانیان فوق تخصص زنان زایمان و نازایی مراقبت دکتر کاشانیان فوق تخصص زنان زایمان و نازایی مراقبت های دوران بارداری
ادامه مطلب ...
زندگی بیش از یک میلیون فرزند در خانوادههای پرخطر
جام جم سرا: وزیر کشور و دبیرکل ستاد مبارزه با مواد مخدر در دیدار با رییس مجمع تشخیص مصلحت نظام گفت: آثار اجتماعی، اقتصادی و فرهنگی این مواد نگرانکننده و حائز اهمیت است.
دکتر رحمانیفضلی در این دیدار گفت: طبق تحقیقات انجام شده یک میلیون و 350 هزار معتاد در کشور وجود دارد که اگر این تعداد معتاد را ضرب در تعداد اعضای خانواده کنیم حدوداً بین 5.5 تا شش میلیون نفر به طور مستقیم با مواد مخدر درگیری دارند، که این رقمی قابل توجه و نیازمند بسیج عمومی برای حل این مسئله است، همچنین با توجه به 63 درصد تاهل معتادان، و داشتن دو فرزند در هر کدام از آنان، تقریبا حدود یک میلیون و 400 هزار فرزند در خانوادههای پر خطر زندگی میکنند.
دبیرکل ستاد مبارزه با مواد مخدر اظهار کرد: طبق آمار قوه قضاییه، 65 درصد از زندانیان کشور مستقیم و غیر مستقیم به دلیل ارتکاب جرایم مرتبط با مواد مخدر در زندانها محبوسند، همچنین علت 55 درصد طلاقها، 65 درصد همسرآزاریها، 30 درصد کودکآزاریها و 25 درصد قتلها، اعتیاد است.
وی افزود: در این راستا ستاد توجه به حوزههای پیشگیری، درمان، مقابله و صیانت از بهبودیافتگان را با توجه به رویکرد اجتماعی در دستور کار خود قرار داده است، ما معتقدیم اگر مردم و جامعه در سه حوزه درمان، پیشگیری و صیانت حساس نشوند و مشارکت نکنند موفق نخواهیم شد.
دبیرکل ستاد ادامه داد: در حوزه درمان، بخش خصوصی و NGO ها فعال شدند و در سال گذشته سازمانهای مردمنهاد در این خصوص 53 درصد رشد داشتند، به گونهای که اکنون 86 درصد درمان توسط درمانگاههای بخش خصوصی انجام میشود.
به نقل از ایسنا، او جامعهپذیر کردن بهبودیافتگان و تامین معیشت و زندگی این افراد را دو عامل دخیل در ماندگاری آنان برشمرد و گفت: در حوزه صیانت، با کمیته امداد، وزارت کار و تعاون و بسیج موافقتنامه امضا کردیم و قصد داریم حرفهآموزی را برای آنان ایجاد کنیم.
رحمانیفضلی خاطرنشان ساخت: آنچه که کمک میکند ما در مبارزه با مواد مخدر موفق شویم، این است که جامعه بسیج شود و مردم با آگاهی خودشان، کنترل کننده اعتیاد باشند.
همچنین آیتالله هاشمی رفسنجانی، رییس مجمع تشخیص مصلحت نظام در این دیدار با اشاره به سابقه مصرف مواد مخدر در تاریخ بشریت، گفت: سیر تحول در تولید و مصرف مواد مخدر و تنوع این مواد، ضرورت برنامهریزی و مقابله جدّیتر با این مواد خانمانسوز را اجتنابناپذیر کرده است.
آیتالله هاشمی رفسنجانی تولید مواد مخدر صنعتی را بلای جان خانوادهها در شرایط فعلی دانست و گفت: مفاسد اجتماعی حاصل از مواد مخدّر، به مراتب بدتر از مصرف آن است که گاهی خانوادهها و افراد، ناخودآگاه در دام عنکبوتی مافیای مواد مخدر میافتند.
وی افزایش زندانیان را از دیگر اثرات مواد مخدر در جامعه خواند و گفت: این افزایش، کیفیت اداره زندانها را کاهش میدهد.
رئیس مجمع تشخیص مصلحت نظام افزود: گسترش امکانات فرهنگی، تربیتی یکی از راههای مبارزه با مواد مخدر است و باید به گونهای برنامهریزی کرد که افراد معتاد فریبخورده پس از درمان و ترک مواد بتوانند به آغوش خانوادهها و جامعه برگردند و زمینههای اشتغال و جذب آنان نیز فراهم شود.
وی در پایان خواستار ارائه راهحلی به دور از افراط و تفریط و همهجانبه از سوی مدیران و مسئولان ستاد مبارزه با مواد مخدر برای حل معضل چند بعدی و خانمانسوز مواد مخدر شد و گفت: باید انضباط جدی در اجرای طرح مبارزه باشد تا افتخاری برای ایران در این زمینه ثبت شود
ادامه مطلب ...
نقل و نباتهای پرخطر
بد نیست بدانید ایران به لحاظ مصرف دارو در آسیا پس از چین در جایگاه دوم و در جهان در ردیف بیستم قرار دارد. همچنین آمارها حاکی است هر ایرانی سالانه حدود 340 قرص مصرف میکند؛ چیزی حدود سه تا چهار برابر میانگین جهانی. آیا با عوارض داروهای پرمصرف آشنا هستید؟ تا به حال درباره تداخلات دارویی و عوارض ناشی از آنها چیزی شنیدهاید؟
چندی پیش سازمان غذا و دارو فهرستی از پرمصرفترین داروهایی را که از سوی پزشکان ایرانی برای بیماران تجویز میشود، معرفی کرد. در صدر این فهرست آمپول دگزامتازون قرار دارد و قرص ادالت کولد یا همان سرماخوردگی بزرگسالان، کپسول آموکسیسیلین، قرص مترونیدازول، قرص سفیکسیم، آمپول پنیسیلین و شربت دیفنهیدرامین به ترتیب در ردههای دوم تا هفتم این فهرست جای گرفته است. شاید تعجب کنید که چرا قرص استامینوفن در صدر این فهرست دیده نمیشود. پاسخ ساده است، چون امکان تهیه بدون نسخه انواع ساده و کدئیندار آن و البته دیگر مسکنها مثل بروفن و ژلوفن وجود دارد؛ هرچند که بیشتر داروخانهها برای عمده داروهای فهرست شده هم از بیمار نسخه نمیخواهند و درواقع این داروها جزئی از داروخانههای خانگی و خود تجویزی ما ایرانیهاست.
از دگزامتازون بترسید
دگزامتازون؛ دارویی از دسته کورتیکواستروئیدها و بسیار پرعارضه است به طوری که در متون معتبر پزشکی تنها برحسب ضرورت و در بیماریهای خاصی به مصرف آن توصیه شده و برخلاف باور عموم، استفاده از آن در بیماریهای معمولی مثل سرماخوردگی، بیماریهای ویروسی مثل سرماخوردگی، گلودرد و دندان درد هیچ جایگاه علمی ندارد. دکتر شادی رمضانی، داروساز در گفتوگو با جامجم میگوید: این داروی ضدالتهاب برای واکنشهای آلرژیک، مننژیت، واکنشهای التهابی، تهوع و عوارض ناشی از شیمیدرمانی و درمان و کنترل ادم تجویز میشود، اما مصرف بیرویه و خودسرانه آن عوارض مغزی و نخاعی، سرگیجه و سردرد، کهیر، تشنج، افزایش فشار خون، خونریزی گوارشی، تاخیر در ترمیم زخمها، احتمال افزایش عفونت و از همه مهمتر ابتلا به پوکی استخوان در سنین پایین را به همراه دارد.
خطر آنتیبیوتیکها را جدی بگیرید
این روزها انواع آنتیبیوتیک یا به اصطلاح چرکخشککنها در همه خانهها یافت میشود؛ داروهایی که لقب تیغ دولبه را یدک میکشند و سازمان جهانی بهداشت از مصرف بیرویه آن به عنوان یک بمب ساعتی و تهدید جهانی یاد کرده است. دکتر حمید عمادی، متخصص بیماریهای عفونی و استادیار دانشگاه علوم پزشکی تهران در گفتوگو با جامجم میگوید: نخستین آنتیبیوتیک جهان پنیسیلین نام داشت که از سال 1940 وارد بازار دارویی جهان شد و به طورمعجزهآسا قادر بود همه میکروبها را از بین ببرد. از آن پس بدن انسان به همان میزان که آنتیبیوتیکهای جدید تولید شد، در مقابل آنها شروع به مقاومت کرد و جنگ دائمی میان میکروارگانیسمها و انسانها ایجاد شد. البته میکروبها همیشه یک قدم از تولیدات دارویی ما جلوترند، چرا که به دلیل طولانی و هزینهبر بودن فرآیند تولید آنتیبیوتیکها شرکتهای دارویی تمایل چندانی به تولید این داروها ندارند و ترجیح میدهند سراغ داروهای پرطرفدار و رایج بروند. همچنین، یکی از مهمترین معضلات حوزه بهداشت و درمان که از مقاوم شدن آنتیبیوتیکها نشأت میگیرد، عفونتهای بیمارستانی است که 10 تا 15 درصد شیوع دارد و حتی با یک جراحی کوچک مثل آپاندیس یا سزارین میتواند به بیمار منتقل شود و عفونت تنفسی و ادراری ایجاد کند و سلامت و حتی زندگی فرد را به خطر بیندازد و منجر به مرگ شود. البته در بروز این عفونتهای بیمارستانی مقاوم به درمان، خود بیمار به طور مستقیم نقشی ندارد، بلکه رعایت بهداشت از سوی کارکنان و کادر پزشکی بویژه در بخشهای جراحی و مراقبتهای ویژه میتواند آمار ابتلا به این عفونتهای خطرناک را کاهش دهد. باید بدانید مهمترین گام برای مقابله با میکروبهای مقاوم به درمان و البته افزایش کارآیی آنتیبیوتیکهای موجود، مصرف نکردن خودسرانه این داروها و البته تجویز درست آنتیبیوتیک از سوی پزشکان ایرانی است. در غیر این صورت اگر شما دچار آنفلوآنزا با منشأ غیرویروسی شوید، مصرف آنتیبیوتیک که تنها روش درمانی است، کمکی نخواهد کرد، چرا که به این دارو مقاوم شدهاید؛ معضلی که بسیاری از بیماران مبتلا به گلودردهای عفونی با آن مواجهاند. همچنین دارو اگر توسط پزشک تجویز شده، باید به طور کامل مصرف شود. به عبارت دیگر قطع آنتیبیوتیک در نیمههای درمان فقط میکروبهای حساس را از بین میبرد و باکتریهای مقاوم باقی خواهند ماند و بموقع مصرف نکردن آنتیبیوتیک نیز باعث کاهش اثربخشی آن خواهد شد.
داروی تزریقی بهتر است یا خوراکی
به گفته دکتر ایرج خسرونیا، رئیس جامعه متخصصان داخلی بسته به نوع بیماری، پزشک تشخیص میدهد که بیمار نیاز به داروی خوراکی دارد یا تزریقی. بعضی داروها از طریق روده جذب نمیشود و باید با تزریق آمپول وارد بدن شود. گاهی اوقات نیز دوز تجویزی دارو زیاد است، مانند آنتیبیوتیکها که باید از طریق رگ جذب شود و به همین دلیل تزریق، بهترین انتخاب است. در مورد داروهای مشابه اولویت با داروی خوراکی است؛ مثلا اگر دارویی هم به صورت آمپول و هم به صورت قرص و کپسول موجود باشد، توصیه ما این است که بیمار داروی خوراکی مصرف کند، زیرا عوارض داروهای خوراکی بسیار کمتر از انواع تزریقی است. حتی بر خلاف باور خیلیها داروهای خوراکی کماثرتر از انواع تزریقی نیست و صلاحدید پزشک و نه اصرار بیمار باید نوع دارو را مشخص کند.
مسکن به جای نقل و نبات
استامینوفن از جمله داروهایی است که خیلی راحت در هر خانهای پیدا میشود و مردم با تجربه کوچکترین دردی سراغ آن میروند در حالی که مصرف بیرویه این دارو که ضددرد و ضدتب است، عوارضی مثل گیجی، تحریکپذیری و مسمومیت کبدی به همراه دارد. یکی دیگر از عوارض شایع مصرف بیرویه استامینوفن کدئین هم کمخونی است. ژلوفن نیز همان ایبوپروفن است، با فرمولاسیون جدید که به عنوان مسکن و ضددرد و التهاب کاربرد دارد؛ هر چند مصرف بیرویه آن باعث خونریزی معده، افزایش فشار خون، پوکی استخوان، تهوع، استفراغ و مسمومیت کبدی و کلیوی میشود.
توصیه به مصرف آرامبخشها ممنوع
کم نیستند افرادی که مصرف فلان قرص آرامبخش، ضداسترس یا خوابآور را به خاله، عمو، دوست و آشنا توصیه میکنند. این در حالی است که به گفته دکتر محمدرضا خدایی، روانپزشک در چنین شرایطی علاوه بر اینکه مشکل فرد جدیتر و مزمنتر میشود و بعدها درمان آن سختتر خواهدشد، بعد از مدتی بدن در برابر دارو مقاوم میشود و فرد دیگر به دوزهای پایین پاسخ نمیدهد و مجبور است مدام میزان داروی مصرفی خود را افزایش دهد. همچنین آسیبهای کبدی و کلیوی ناشی از افزایش مصرف دارو و اختلالات روانپزشکی از جمله عوارض مصرف خودسرانه داروهای آرامبخش است. به عنوان مثال داروهایی که با پسوند «پام» شناخته میشوند (کلونازپام، دیازپام، لورازپام، اگزازپام و...) اگر در کوتاهمدت و تحت نظر متخصص تجویز شوند مشکلی ایجاد نمیکنند، اما در صورتی که خودسرانه و طولانیمدت مصرف شوند عوارض جسمی و روانی فراوانی دارند و جزو اعتیادآورترین داروهای اعصاب و روان به حساب میآیند.
تداخل از نوع دارویی
گاهی اوقات فرد مجبور است به دلیل ابتلا به دو یا چند بیماری، به طور همزمان از چند داروی مختلف استفاده کند، ولی به گفته دکتر شادی رمضانی، داروساز برخی داروها اثر یکدیگر را خنثی کرده، گاهی ضد هم عمل میکنند. مثلا در فردی که به بیماری فشار خون بالا و بیماری ریوی مبتلاست، مصرف داروی کاهشدهنده فشار خون، بیماری ریوی را تشدید میکند. همچنین داروهای کورتونی که برای درمان بیماری مزمن انسدادی ریوی تجویز میشود، قند خون را افزایش میدهد و برای دیابتیهای مبتلا به این بیماری مضر است. پس باید هنگام مراجعه به پزشک او را از داروهای مصرفیتان آگاه کنید.
پریسا اصولی / جام جم
ادامه مطلب ...
یک آزمایش مهم برای بارداریهای پرخطر
جام جم سرا: در چنین شرایطی بر بهرهگیری از شیوههای تشخیصی سلامت جنین در سه ماهه اول بارداری تاکید میشود تا به این ترتیب از خطر به دنیا آمدن کودکانی با ناهنجاریهای سیستم عصبی و بویژه سندرم داون پیشگیری شود. گرچه آزمایشهای غربالگری از طریق بررسی فاکتورهای خونی مادر به تخمین احتمال به دنیا آمدن فرزندی با ناهنجاریهای مادرزادی کمک میکند، اما تائید قطعی سلامت جنین از نظر عاری بودن از بیماریهای مادرزادی سیستم اعصاب مرکزی و بویژه سندم داون فقط از طریق آزمایش آمنیوسنتز ممکن است.
منظور از آمنیوسنتز، برداشت از مایع دور جنین از طریق پوست شکم به منظور بررسی ناهنجاریهای ژنتیکی و کروموزومی جنین، قبل از تولد است. در واقع آمنیوسنتز، شایعترین روش تهاجمی برای تشخیص ناهنجاریها قبل از تولد است که در صورت شدید بودن ناهنجاری جنین، از طرف پزشکی قانونی نیز اجازه ختم بارداری در مراحل اولیه داده میشود تا هزینه و مدت بارداری بینتیجه به مادر تحمیل نشود.
اما پرسش اصلی این است که کدام دسته از مادران باید آزمایش آمنیوسنتز را انجام دهند؟
دکتر رویا تقیپور انوری، متخصص زنان و زایمان در گفتوگو با جامجم میگوید: مادرانی که در معرض خطر جنین ناهنجار هستند باید این تست را انجام دهند که شامل مادران بارداری که سنشان بالای 35 سال است، بارداران دوقلویی دو تخمکی و آنها که سن شان هنگام زایمان بالای 31 سال است، خانمهایی که سابقه به دنیا آوردن کودک مبتلا به ناهنجاری کروموزومی دارند، وجود جابهجایی کروموزومی در مادر یا همسر، وجود مواردی از سقطهای زودهنگام و تشخیص ناهنجاری ساختمانی جنین با سونوگرافی میشود. به بیان دیگر، مادرانی که خطر داشتن جنین ناهنجار دارند یعنی نتیجه تستهای غربالگری سه ماهه اول یا دوم آنها وجود این ناهنجاریها را تائید میکند یا ناهنجاری در سونوگرافی شان تشخیص داده شده یا سابقه فامیلی مثبت برای اختلالات ژنتیکی دارند حتما باید آمنیوسنتز انجام شود. البته همه باردارها نیز میتوانند از این تست برای اطمینان از سلامت جنینشان استفاده کنند.
این متخصص زنان میافزاید: همچنین برای تشخیص کامل شدن مراحل تکاملی ریه جنین، بخصوص در مادران دیابتی، آمنیوسنتز توصیه میشود. گاهی نیز برای درمان افزایش حجم مایع آمنیوتیک بویژه در مادرانی که این افزایش حجم، باعث تنگی نفس و مشکلات تنفسی در مادر شده است، آمنیوسنتز و کاهش حجم مایع توصیه میشود.
آمنیوسنتز درد ندارد
خیلیها از انجام آمنیوسنتز میترسند و تصور میکنند فرو کردن سوزن بلند و نازکی در شکمشان بسیار دردناک و آزاردهنده است، اما دکتر تقیپور برای روشنشدن ذهن بارداران از بیخطر و بیدرد بودن آمنیوسنتز توضیح میدهد: آمنیوسنتز معمولا در 15 تا 20 هفتگی بارداری انجام میشود. درواقع با روشی کاملا استریل و با کمک سونوگرافی، یک سوزن نخاعی از طریق پوست شکم، وارد کیسه آمنیون (کیسه آمنیوتیک اطراف جنین را در رحم مادر در برمی گیرد و داخل آن، مایعی به نام آمنیون وجود دارد. مقدار این مایع بتدریج افزایش پیدا میکند تا نوزاد بتواند براحتی داخل آن رشد و حرکت کند) میشود. البته دقت میشود سوزن با جفت، بند ناف و جنین برخورد نکند. جالب است بدانید درد و ناراحتی مادر بر اثر این تکنیک خیلی ناچیز است و بیحسی موضعی معمولا نیاز نیست. وی تاکید میکند: البته مادران مبتلا به ویروس ایدز نباید آمنیوسنتز انجام دهند، چون ممکن است باعث انتقال عفونت شود. همچنین اگر جفت در مسیر ورود سوزن باشد توصیه به انجام آن نمیشود.
تشخیص کدام دسته از بیماریها؟
اما تشخیص کدام دسته از بیماریها و عوارض در جنین از طریق آمنیوسنتز ممکن است؟
دکتر تقیپور پاسخ میدهد: تشخیص بیماریهای ژنتیکی و ناهنجاریهای کروموزومی، باز بودن کانال نخاعی، تشخیص برخی عفونتها وهمچنین بررسی اثرات ناسازگاری RH خون مادر و جنین از طریق آمنیوسنتز امکانپذیر است.
وی درباره این که نتایج تشخیصی از طریق این روش تا چه اندازه قابل اطمینان است، میگوید: در مورد ناهنجاریهای کروموزومی، نتایج بهدست آمده از آمنیوسنتز، بیش از 99 درصد قابل اطمینان است، اما در مورد اختلالات مادرزادی با علل نامشخص مثل عارضه لب شکری، اختلالات ذهنی و آسیبهای قلبی عروقی، آمنیوسنتز کاربردی ندارد.
عوارض احتمالی
به گفته دکتر تقیپور، عوارض آمنیوسنتز نادر است وشامل لکه بینی گذرای واژینال، نشت مایع آمینون، عفونت مایع و آسیبدیدگی جفت و جنین بر اثر برخورد سوزن میشود. بر اساس آمارهای گرفته شده، سقط ناشی از آمنیوسنتز در سه ماهه دوم بارداری، یک مورد در 300 تا 500 بارداری بوده است. البته از دست دادن بارداری در خانمهای چاق و بارداریهای دوقلو شایعتر است.
وی تاکید میکند: کسانی که میخواهند آزمایش آمنیوسنتز انجام دهند باید به طور کامل از عوارض آن آگاهی داشته باشند، بویژه اگر گروه خونی منفی دارند حتما باید آمپول مخصوصی به آنها تزریق شود. همچنین باید به این افراد از نظر علائم عفونت وآبریزش (نشت مایع آمنیوتیک) هشدارهای لازم داده شود.
روشی قطعی برای اطمینان از سلامت جنین
این متخصص زنان درباره این که چرا در مواردی نتیجه تست غربالگری (از طریق آزمایش خون) از نظر وجود ناهنجاریهای جنینی منفی بوده، اما نتیجه آمنیوسنتز بر خلاف آن مثبت است، میگوید: در واقع، هر دوی این نتایج در صورتی که در محل معتبر انجام شده باشد، درست است. زمانی که غربالگری دوران بارداری انجام میشود با استفاده از نشانگرهای بیوشیمیایی خون مادر و بعضی علائم سونوگرافی مرتبط با بیماریهای شایع کروموزومی، احتمال ابتلا جنین به این بیماریها تخمین زده میشود. در حالی که وقتی آمنیوسنتز انجام میشود، خود جنین به صورت مستقیم مورد بررسی کروموزومی قرار میگیرد.به خاطر داشته باشید آمنیوسنتز و نمونهگیری از پرزهای جفت، تنها راه اطمینان یافتن از درست بودن یا اشتباه بودن احتمال تخمینزده شده در تست غربالگری تا قبل از تولد جنین است، ولی چون این روشها یک تا 2 درصد با احتمال سقط همراه است در اولین قدم به خانمهای باردار توصیه نمیشود.
پونه شیرازی / گروه سلامت
ادامه مطلب ...
وقتی حاملگی پرخطر میشود
جام جم سرا: حاملگی پرخطر به دو گروه بزرگ تقسیم میشود: خطراتی که مربوط به مادر است و خطراتی که جنین را تهدید میکند.
عوامل متاثر از بیماری مادر
عواملی که سلامت مادر را تهدید میکنند متعدد هستند. برخی از آنها برای اولینبار و در اثر بارداری برای مادر ایجاد شدهاند و برخی دیگر عواملی هستند که براثر بیماری مادر زمینههای خطرات بارداری را تشدید کرده است؛ این عوامل عبارتند از:
فشار خون: فشار خون خانم باردار در حالت طبیعی باید 120 روی 80 باشد. گاهی فشار خون به دلایلی بالاتر میرود و مشکلاتی برای مادر و حتی جنین پدید میآورد. اگر فقط فشار خون بالا برود، میتوان با تجویز داروهای ضد فشار خون، بیماری ایجاد شده را مهار کرد. ولی گاهی فشار خون بالا، با دفع پروتئین از ادرار توام میشود که زنگ خطری است برای مادر و پزشک معالج. این اختلال معمولا بعد از نیمه دوم بارداری یا بعد از هفته بیستم اتفاق میافتد و نام اصلی آن، مسمومیت حاملگی یا پرهاکلامپسی است.
هرچه مسمومیت حاملگی زودتر رخ دهد، خطر برای مادر و جنین بیشتر خواهد بود. خوشبختانه، اکثر پرهاکلامپسیها در اواخر بارداری و از نوع خفیف هستند و با بستریشدن مادر در بیمارستان برطرف میشوند؛ ولی همه اینها مشروط بر این است که مادر خیلی زود به پزشک مراجعه کند. تاخیر در درمان، باعث تشدید پرهاکلامپسی و ورود بیمار به مرحله بسیار خطرناک به نام اکلامپسی میشود. در این مرحله مادر تشنج کرده و به کما میرود و اگر بموقع اقدام نشود مادر و جنین هر دو از بین خواهند رفت. مادران باردار مبتلا به پرهاکلامپسی در مراحل اولیه بیماری علامتی را مشاهده نمیکنند، اما بتدریج علائمی مانند ورم پاها و دستها، افزایش وزن ناگهانی، سردرد شدید، تغییرات دید و بینایی، درد و حساسیت بالای شکم را حس میکنند. فشار خون بالا ممکن است باعث کندهشدن جفت و خونریزی شود. گاهی مسمومیت حاملگی آنقدر وخیم میشود که چارهای جز ختم بارداری نیست. ( پرهاکلامپسی در مادران باردار کمتر از 18 و بیشتر از 35 سال بیشتر رخ میدهد، ولی احتمال بروز آن در هر سنی وجود دارد)
دیابت: بعضی زنان قبل از بارداری مبتلا به دیابت هستند؛ این زنان از همان ابتدای حاملگی در گروه حاملگیهای پرخطر جای میگیرند. مادرانی هم هستند که برای بار اول در حاملگی دچار افزایش قند خون شدهاند. دیابت بارداری در 4 درصد از بارداریها بروز میکند. برای پیشگیری از دیابت بارداری بهتر است از هفته 24 تا 28 بارداری آزمایش انجام شود؛ در این آزمایش به مادر باردار 50 میلیگرم گلوکز داده میشود و بعد از گذشت یک ساعت قند خون اندازه گرفته میشود. اگر قند خون بیشتر از 130 میلیگرم در دسی لیتر باشد تست دیگری به نام تست تحمل گلوکز انجام میشود. دیابت در بارداری باید کنترل شود. دیابت باعث رشد زیاد جنین در رحم میشود و زایمان را دشوار میکند. همچنین دیابت مادر باعث بروز ناهنجاریهای جنینی، بیماریهای مادرزادی نوزاد و حتی مرگ داخل رحم میشود. درمان دیابت بارداری کنترل رژیم غذایی وکنترل قند خون است؛ حتی ممکن است تزریق انسولین در طول بارداری نیاز باشد اما اگر با همه مراقبتها قند خون مادر همچنان بالا باشد، ممکن است بارداری زودتر از موعد ختم شود.
بیماریهای زمینهای مادر: وجود بعضی بیماریهای مادر، بارداری را به خطر میاندازد. مثلا مادرانی که مبتلا به بیمارهای قلبی و عروقی هستند باید از همان ابتدای بیماری تحتنظر باشند. زیرا بارداری فشار زیادی به سیستم قلبی ـ عروقی مادر وارد میکند. البته نارساییهای قلبی انواع مختلف دارد و زنانی که بیماریهای قلبی از نوع شدید دارند اصلا نباید باردار شوند. بیماری دیگری که در سطح جامعه شایع هم هست، بیماری صرع یا اپیلِپسی است. شاید در سالهای قبل بارداری برای این زنان بسیار مشکلساز بود و حتی پزشکان آن را منع میکردند؛ ولی امروزه بارداری برای مبتلایان به صرع آسانتر شده و تقریبا همه آنها نوزادان سالمی هم به دنیا میآورند.
عفونت ادراری: شیوع عفونت ادراری در زنان باردار بالا میرود. رحم در حال رشد فشار زیادی به مثانه وارد میکند. از طرفی افزایش سطح هورمونهای حاملگی نیز باعث شل و گشاد شدن حالب کلیه شده و سرعت جریان ادرار را کند میکند و سرعت خروج ادرار آهسته و احتمال احتباس باکتریها و در نتیجه عفونت بیشتر میشود. عفونت ادراری با علائمی مانند سوزش ادرار، تکرر ادرار، احساس دفع دردناک، درد ناحیه لگن و... همراه است. عفونت ادراری ابتدا در مثانه بروز میکند؛ ولی اگر درمان نشود به دستگاه ادراری فوقانی یعنی کلیهها خواهد رسید و بیماری خطرناکی به نام پیلونفریت را بهوجود خواهد آورد. عفونت کلیه جزو موارد اورژانسی است و مادر باید در بیمارستان بستری شود. مادران مبتلا، با تب شدید، لرز، درد شکم، تهوع و استفراغ و وجود خون یا عفونت در ادرار مراجعه میکنند. عفونت کلیه ممکن است باعث زایمان زودرس شود. درمان عفونت ادراری تجویز آنتیبیوتیک است. گاهی عفونت ادراری در مادر باردار، راجعه (برگشتپذیر) است. این بیماران باید تا پایان بارداری از دارو استفاده کنند.
زایمان زودرس: حاملگی کامل یا اصطلاحا ترم که جنین کاملا رسیده و همه چیز طبیعی است و نوزاد قابلیت زندگی بیرون از رحم را دارد، 40 هفته است. البته تا حداکثر 41 یا 42 هفته نیز میتوان منتظر ماند. اگر زایمان قبل از هفته 37 حاملگی اتفاق بیفتد، با نوزاد نارس مواجه هستیم که ممکن است نیاز به مراقبتهای ویژه داشته باشد و هنگام تولد با مشکلات تنفسی مواجه شود.
خونریزی: خانم باردار طی بارداری نباید دچار خونریزی شود. اگر از اوایل بارداری خانمی دچار خونریزی با درد باشد تهدید به سقط است که در سهماه اول احتمال سقط جنین را بالا میبرد. این خانمها باید به پزشک مراجعه و از فعالیت شدید نیز خودداری کنند و سونوگرافی نیز توصیه میشود. در اواخر بارداری خونریزی مفهوم دیگری دارد. دو عامل مهم آن دکولمان (کندهشدن جفت) و جفت سرراهی است. دکولمان معمولا با درد و خونریزی همراه است و این خون اغلب رنگ تیره دارد. اما در جفت سرراهی خونریزی روشن است و مادر دردی ندارد. هر دو خطرناک هستند و جنین را با کمبود اکسیژن مواجه میکنند. اگر خونریزی در طول بارداری مکرر اتفاق بیفتد، احتمال زایمان زودرس و پارگی کیسه آب در آنها بیشتر میشود. ممکن است دکولمان و جفت سرراهی، خونریزی زیادی ایجاد کنند که خیلی زود باعث مرگ جنین میشود.
عوامل جنینی
چندقلویی: حاملگیهای چندقلویی معمولا مشکلاتی برای مادر و جنینها پدید میآورند. چندقلویی احتمال بروز بیماریهایی مانند پرهاکلامپسی، فشارخون بالا، دیابت بارداری، جفت سرراهی، کندهشدن زودرس جفت، زایمان زودرس و استفراغ را بالا میبرد. هر چه تعداد قُلها بیشتر باشد، خطر برای مادر و جنینها هم بیشتر میشود. احتمال کموزنی هنگام تولد در نوزادان چندقلو بسیار بیشتر است. نوزادان با وزن کم معمولا نمیتوانند در بدو تولد بهطور طبیعی تنفس کنند و اغلب آنها در بیمارستان و بخش مراقبتهای ویژه نوزادان بستری میشوند. (نوزاد کموزن نوزادی است که در بدو تولد کمتر از2500گرم وزن داشته باشد)
محدودیت رشد جنینی داخل رحم: گاهی در بررسیها مشخص میشود سن جنین با رشدش مطابقت ندارد. عوامل زیادی باعث تاخیر رشد داخل رحمی جنین میشوند. مادران مبتلا به سوءتغذیه، الکلی، سیگاری، مبتلایان به بیماریهای قلبی، دیابت و مصرف برخی داروها ممکن است نوزادی با محدودیت رشد به دنیا آورند. البته ممکن است مادری هیچ یک از این شرایط را نداشته باشد، ولی نوزادی با رشد کم به دنیا بیاورد. عوامل دیگری که مربوط به جنین هستند، عبارتند از : نارسایی جفت، اختلالات کروموزومی و عفونتهای داخل رحم نیز باعث تاخیر در رشد جنین میشوند. این عامل نیز جزو موارد اورژانسی است و مادر باید در بیمارستان بستری شود.
مایع آمنیوتیک: مایع آمنیوتیک بهعنوان یک ضربهگیر عمل میکند و به جنین امکان حرکت میدهد و دمای بدن جنین را نیز حفظ میکند. اگر میزان مایع آمنیون کمتر یا بیشتر باشد حاملگی را با مشکلاتی روبهرو میکند. وقتی مایع آمنیون بیش از حد زیاد است احتمال زایمان زودرس بالا میرود. همچنین احتمال جداشدن زودرس جفت و پیچیدن بند ناف به دور گردن جنین نیز افزایش مییابد. البته گاهی زیادی مایع آمنیوتیک ممکن است بهدلیل وجود ناهنجاریهایی در جنین باشد و کلیههای جنین بیش از حد ادرار تولید کنند و چون جنین قادر به بلع مایع نیست ، بدین ترتیب چرخه طبیعی تنظیمکننده مایع آمنیون با مشکل روبهرو میشود. (مایع آمنیوتیک زیاد در مادران دیابتیک بیشتر مشاهده میشود) کمبودن مایع آمنیون نیز ممکن است باعث به وجود آمدن فشار از دیوارههای جانبی رحم به جنین و بروز ناهنجاری در اندامها شود.
ناسازگاری گروه خون مادر و جنین: وقتی گروه خون مادر منفی و گروه خون جنین مثبت است، در بارداری اول مشکل چندانی به وجود نمیآید؛ زیرا ورود خون RH منفی به داخل خون مادر RH مثبت، در اواخر بارداری است و بدن مادر فرصتی برای واکنش ندارد، اما در بارداری بعدی در صورتی که مادر آمپولی به نام روگام دریافت نکرده باشد بدن مادر از همان اوایل بارداری پادتن (آنتیبادی) تولید میکند که با ورود به خون جنین گلبولهای قرمز جنین را از بین میبرد و جنین را با کمخونی شدید مواجه میکند. اگر اقدام بموقعی در موقع بارداری نشود ممکن است جنین از دست برود. در این موارد باید با تزریق خون به جنین داخل رحم کمخونی را جبران کرد. همه مادرانی که گروه خونیRHمنفی هستند باید در هفته 28 بارداری آمپول روگام تزریق کنند و اگر نوزاد RH مثبت باشد در عرض 72 ساعت بعد از زایمان نیز آمپول روگام را تزریق کنند و در حاملگی بعدی نیز تحت نظر باشند.
پارگی کیسه آب: پارگی زودرس کیسه آب یکی از مشکلات مهم دوران بارداری است که هم مادر و هم جنین را تهدید میکند. علت پارگی کیسه 70 درصد موارد مشخص نیست؛ ولی ضربه به شکم مادر، زمینخوردن، عفونتهای موضعی، اتساع بیش از حد رحم مانند مایع آمنیوتیک زیاد یا حاملگی چند قلویی و... ممکن است باعث پارگی کیسه شود. اگر این کیسه در اوایل بارداری یعنی قبل از هفته 25 پاره شود، ممکن است باعث عفونت شود و جنین از دست برود. البته عفونت گاهی باعث مرگ مادر نیز میشود. مادرانی که دچار پارگی کیسه در اوایل بارداری هستند، باید در بیمارستان بستری شوند. اگر پارگی اندک باشد گاهی نشت مایع به مرور برطرف میشود، ولی در پارگیهای زیاد چارهای جز ختم بارداری نیست. پارگی بعد از هفته 25 یا در اواخر بارداری نیز با توجه به شرایط و سن حاملگی و وضع مادر و جنین مورد قضاوت قرار میگیرد. بعد از هفته 25 مادر در بیمارستان بستری میشود تا اگر بتوان حاملگی را به هفته 34 رساند.
دفع مدفوع توسط جنین درون رحم: نام علمی عمل دفع، مکونیوم است و حدود 5 تا 15درصد از جنینها درون رحم مکونیوم دفع میکنند؛ مایعی رقیق به رنگ زرد یا سبز روشن که گاهی نیز بسیار غلیظ است؛ بهطوری که احتمال بلع آن توسط جنین وجود دارد. بلع مکونیوم باعث خفگی جنین میشود.
دکتر شیرین نیرومنش/ متخصص بیماریهای
زنان و زایمان و دانشیار دانشگاه علوم پزشکی تهران
سیب (ضمیمه سه شنبه روزنامه جام جم)
ادامه مطلب ...
این آرامکنندههای پرخطر
علاوه بر موارد کاربردی که برای ژلوفن (ایبوپروفن) اشاره کردیم، از این دارو در تسکین سردرد، دنداندرد و دردهای عضلانی نیز استفاده میشود. در سرماخوردگی و آنفلوآنزا نیز ژلوفن برای کاهش درد به کار میرود.
ژلوفن و تأثیرات مثبت آن
ژلوفن مسکن ژلهای شکل بوده و تنها تفاوت آن با ایبوپروفن ژلهای بودن آن است. هر دوی این داروها مسکنهای ضدالتهابی غیراستروئیدی هستند و از نظر ظاهر متفاوتاند. مهمترین عملکرد ژلوفن دردزدا بودن آن است و از طریق عملکرد محیطی که کاهش فعالیت پروستاگالاندین (واسطههای شیمیایی مشابه کلسترول که در واکنش به بیماری ترشح میشود) و احتمال جلوگیری از ترکیب یا عمل سایر مواد را به دنبال دارد،گیرندههای درد را نسبت به محرکهای مکانیکی یا شیمیایی حساس میکند و به این صورت از فعالیت تکانههای درد جلوگیری میکند. این داروی ضد التهابی غیراستروئیدی با ممانعت از تولید مواد طبیعی خاصی که موجب بروز التهاب میشوند، درد و التهاب را در افراد کاهش میدهد و در نهایت تورم، درد و تب را کم میکند. ترشح پروستاگالاندینها در مغز باعث بروز التهاب و درد میشوند. پزشکان توصیه میکنند افرادی که از برخی بیماریها رنج میبرند مانند مبتلایان به آسم، مشکلات کبدی، کلیوی، نارساییهای خفیف قلبی، فشار خون بالا، حملات و بیماریهای قلبی، بیماریهای عروق محیطی از قبیل باریک شدن عروق، مبتلایان به سکته و افرادی که سابقه خونریزی معده داشتهاند، باید با احتیاط اقدام به مصرف ژلوفن و ایبوپروفن کنند.
خطراتی که شما را تهدید میکند
داروهای شیمیایی باوجود فوایدی که دارند و قادرند درد و علائم بیماریها را تسکین دهند، عوارض جانبی نیز به دنبال دارند و برخی از این عوارض میتواند جان مصرفکنندگان را به خطر بیندازد. ژلوفن یا ایبوپروفن هم از این گردونه مجزا نیستند و خطراتی را نیز ممکن است در افراد ایجاد کنند. اسهال، حالت تهوع و استفراغ، سوءهاضمه شامل نفخ و درد شکمی، هرگونه درد در ناحیه معده یا رودهها جزو عوارض شایع این مسکنها و ضد التهابها به شمار میرود.
در کنار این علائم، احساس سرگیجه، ایجاد تورم و احتباس مایعات در بدن یا نفخ، بالا رفتن فشار خون، یبوست، ایجاد زخم در سیستم گوارشی، بروز کهیر و بثورات جلدی و برخی واکنشهای حساسیتی و تشدید علائم آسم در بیماران نیز ممکن است سراغ مصرفکنندگان بیاید که تنها در موارد نادر به چشم میخورد. بیمارانی که دچار چنین علائمی میشوند باید بعد از قطع دارو به پزشک مراجعه کنند.
ولی علاوه بر عوارضی که برای مصرف ژلوفن و ایبوپروفن اشاره کردیم، سیاه شدن مدفوع و استفراغ خونآلود جزو عوارض بسیار نادری است که تنها در موارد خاص به چشم میخورد.
محققان در مطالعات خود به این نتیجه رسیدهاند که زنان به دنبال استفاده طولانیمدت از ایبوپروفن دچار کاهش قدرت باروری میشوند ولی این مشکل با اقدامات سریع و آغاز راهکارهای درمانی قابل برگشت است و این گروه از زنان میتوانند بارداری را تجربه کنند. از سوی دیگر، محققان توصیه میکنند افراد بعد از مصرف ژلوفن چنانچه با علائمی مانند خونریزی یا کبودی ساده، تغییر در میزان شنوایی یا زنگ زدن گوش، تغییرات روحی روانی و خلقی، تورم قوزک پا و نیز دستها به طور ناگهانی و بدون دلیل، افزایش وزن بدون دلیل، سفت شدن ناحیه گردن، تغییر در حجم ادرار، تغییرات بینایی و خستگی غیرمعمول روبه رو شدند، حتما با پزشک مشورت کنند. با مصرف ژلوفن ممکن است مشکل حاد و مهلکی چون بیماریهای کبدی نیز رخ دهد. در صورت مشاهده هرگونه علامتی مبنی بر آسیب کبدی از قبیل تیره شدن ادرار، وجود حالت تهوع و استفراغ، کاهش اشتها، درد معده یا شکمی و زرد شدن پوست و چشمها باید نسبت به اقدامات سریع پزشکی اقدام کرد.
البته معمولا واکنش حساسیتی بسیار شدید نسبت به این دارو بسیار نادر است، ولی با مشاهده هرگونه کهیر یا بثورات جلدی، خارش یا تورم در نواحی صورت، زبان یا گلو، سرگیجه شدید و دشواری در تنفس حتما به درمانگاه مراجعه کنید چرا که ادامه این علائم میتواند جان شما را به خطر بیندازد.
مشکلات کلیوی جزو عوارضی است که به دنبال مصرف داروهای ضد التهاب غیراستروئیدی از قبیل ایبوپروفن ممکن است رخ دهد.
البته اگر افرادی که آب زیادی از دست داده و مبتلا به بیماریهای کلیوی و نارساییهای قلبی باشند، سالمند بوده و داروهای خاصی را به طور همزمان مصرف کرده باشند ممکن است بیشتر دچار عوارض ناشی از مصرف ژلوفن و ایبوپروفن شوند. از این رو، متخصصان توصیه میکنند افراد در طول روز به اندازه کافی آّب و سایر مایعات را مصرف کنند تا از کمآبی بدن جلوگیری شود.
علاوه بر این، این دو دارو معمولا در افرادی که ناراحتی معده دارند ممکن است خونریزیهای معده را به دنبال داشته باشد، به همین دلیل محققان معتقدند استعمال دخانیات در ترکیب با ژلوفن و ایبوپروفن خطر خونریزی معده را بالا میبرد. به همین دلیل پزشکان به این افراد توصیه میکنند کشیدن سیگار را کنار بگذارند.
مصرف ژلوفن و ایبوپروفن همچنین حساسیت به نور آفتاب را بالا میبرد. از اینرو، قرار گرفتن طولانیمدت در برابر خورشید میتواند احتمال آفتابسوختگی را افزایش دهد که استفاده از ضدآفتابها و لباسهای پوشیده میتواند خطر را کاهش دهد.
کودکان و ژلوفن
طبق گفته محققان، تجویز ژلوفن یا ایبوپروفن تنها در کودکان بالای 3 ماه که بیش از 5 کیلوگرم وزن داشته باشند به منظور کاهش درد، التهاب و کنترل تب مجاز است.
ولی برخی پزشکان ممکن است در صورت لزوم این دارو را برای کنترل تب در کودکان زیر 3 سال نیز تجویز کنند.
در واقع، در این سنین دادن ژلوفن و ایبوپروفن تنها با دستور پزشک معالج امکانپذیر است. دانشمندان کانادایی دریافتند که ایبوپروفن در مقایسه با استامینوفن و کدئینها مؤثرترین داروی مسکن برای کودکان مبتلا به جراحتهای عضلانی اسکلتی به شمار میرود.
تداخلات دارویی
بررسیها نشان میدهد مصرف همزمان ژلوفن و ایبوپروفن با برخی داروها ممکن است باعث تداخلات دارویی و بروز عوارض جانبی ناخواسته شود. یکی از این تداخلات، استفاده از داروهای ضد فشارخون است که معمولا بیماران مبتلا به فشار خون بالا استفاده میکنند.
در برخی موارد با وجود مصرف داروهای کاهنده فشار، ایبوپروفن میتواند این اثر را خنثی کرده و فشار خون بیماران را افزایش دهد که طبیعتا خطرات زیادی برای مبتلایان به دنبال خواهد داشت.
همچنین مصرف همزمان این دارو با آسپرین خطر خونریزی معده را بالا میبرد. علاوه بر این استفاده از وارفارین در بیمارانی که مشکل انعقادی دارند، همزمان با ژلوفن اثر این دارو را کاهش داده و احتمال لخته شدن خون را بالا میبرد.
سیب (ضمیمه سه شنبه روزنامه جام جم)
منابع: medicalnewstoday
Webmd
ادامه مطلب ...
آنجا که باید بیخیال بچه شوید: ۱۰ حاملگی پرخطر
کمکباروری نه مقرون به صرفه است، نه به نفع چنین خانمهایی! پس چه باید کرد؟
اگرچه پزشکان با به تأخیر انداختن بارداری موافق نیستند اما گاهی شرایطی پیش میآید که باید اقدام به بارداری را به تعویق انداخت تا شرایط بهتری مهیا شود. در ادامه، برخی از مهمترین این شرایط ذکر شده است:
سن نامناسب
یکی از عوامل مهم در باروری، سن است. بهترین سنین برای بارداری خانمها حوالی ۲۳ سالگی و حداکثر تا ۳۵ سالگی است. اولین بارداری بهتر است حوالی ۲۴-۲۳ سالگی و حداکثر تا ۳۰ سالگی باشد اما بارداریهای بعدی میتواند در ۳۵ یا ۳۶ سالگی هم اتفاق بیفتد. ظرفیت تخمدان با افزایش سن به شدت کاهش مییابد و خانمهای ۴۰-۳۸ ساله قدرت باروری کمتری دارند و به همان میزان احتمال سقط و اختلالهای کروموزومی در جنین آنها بیشتر است. خانمی که در سن پایین ازدواج کرده، بهتر است بارداری را تا رسیدن به ۲۳ سالگی به تأخیر بیندازد و خانمهایی که به مرز ۴۰ میرسند، بهتر است از باردار شدن صرفنظر کنند یا تحت نظر متخصص زنان این کار را انجام دهند.
وضعیت جسمانی و سلامت زنان در بارور شدن و ادامه دادن طبیعی بارداری بسیار مهم است. خانمها باید به تغذیه و وزن خود قبل از بارداری توجه داشته باشند. شاخص توده بدنی خانمها (وزن بر حسب کیلوگرم تقسیم بر مجذور قد بر حسب متر) بهتر است در حد طبیعی (تقریباً بین ۱۸ تا ۲۵) باشد. خانمهایی که خیلی لاغر و ضعیف هستند و خانمهایی که اضافهوزن زیاد دارند، بهتر است تا رسیدن به وزن طبیعی، بارداری را به تأخیر بیندازند.
عدم توافق همسران
شرایط کاری، اقتصادی و زندگی خصوصی زوجهایی که قصد فرزنددار شدن دارند، باید معقول باشد. اگر خانم از نظر جسمی یا روانی در شرایط نامناسبی باشد، بهتر است باردار نشود. خانمها باید برنامهریزی داشته باشند و زمانها و فرصتهایی را برای خود در طول روز در نظر بگیرند تا بتوانند بارداری طبیعی را پشت سر بگذارند و در آینده فرصت کافی برای رسیدگی به فرزندشان داشته باشند. تا زمانی که همسران به تصمیم مشترک برای فرزنددار شدن نرسیدهاند، نباید برای این منظور اقدام کنند. هر دو همسر باید خواهان فرزند باشند. اگر خانمی شرایط مناسبی ندارد یا به این توافق با همسرش نرسیده، بهتر است بارداری را به تأخیر بیندازد.
اگر یکی از طرفین از نظر اعصاب و روان دچار مشکل است یا روابط بین همسران نوسان زیادی دارد، بهتر است قبل از اقدام به بارداری، این بیماریها درمان و مشکلات فرد حل شوند و زوج در شرایط مناسب، بدون استرس و اضطراب، برای فرزنددار شدن اقدام کنند.
بیماریهای جسمی
قبل از اقدام به بارداری، مخصوصاً برای خانمهایی که عادت ماهیانه نامنظم دارند یا سنشان بالاست، لازم است آزمایشهایی انجام شود و مسائلی مثل ابتلا به برخی عفونتها یا اختلالهای غده تیروئید و وضعیت تخمدان بررسی و درمان شود. در خانوادههایی که سابقه دیابت یا چربی بالا یا اختلالهایی مثل سکتههای زودرس قلبی و مغزی وجود دارد، بهتر است قبل از اقدام به بارداری مشاوره انجام بگیرد. خانمی که مشکلات عروقی داشته و اتفاقی یا در اثر جراحی متوجه این مسئله شده، حتماً باید مشاوره قبل از بارداری داشته باشد. اعضای خانوادههایی که دچار اختلالهای ژنتیکی یا بیماریهای وابسته به جنس هستند نیز حتماً به مشاوره ژنتیک نیاز دارند.
به طور کلی اگر خانم یا آقا بیماری دارند، باید قبل از اقدام به بچهدار شدن در مورد این بیماری با متخصص صحبت کنند و در مورد آثار آن بر بارداری و باروری بپرسند. اگر بیماری آنها بر روند باردار شدن یا در طول بارداری اثر منفی داشته باشد، باید حتماً آن را درمان کنند. حتی خانمها و آقایان سیگاری بهتر است قبل از اقدام برای فرزنددار شدن سیگار را کنار بگذارند، زیرا حداقل باید ۲ سال بین ۲ بارداری فاصله باشد. اگر خانمی دچار سقط مکرر شده هم به مشاوره ژنتیک نیاز دارد و باید حداقل بعد از سقط تا ۳ ماه باردار نشود.
۱. خانمهای بالای ۴۰ سال و زیر ۱۸ سال
۲. افرادی که مشکلات زناشویی شدید دارند.
۳. همسرانی که هر دو تالاسمی مینور دارند.
۴. زنان معتاد، پیش از ترک اعتیاد
۵. خانمهایی که به دیابت مبتلا هستند و قندخونشان تحت کنترل نیست.
۶. خانمهایی که واکسن سرخک و سرخجه زدهاند حداقل تا ۳ ماه بعد از واکسیناسیون نباید باردار شوند.
۷. خانمهای خیلی چاق یا خیلی لاغر
۸. خانمهایی که برای درمان جوشهای صورت از داروی «ایزوترتینویین» یا «آکوتان» استفاده کردهاند، نباید تا ۳ ماه بعد از قطع مصرف آن باردار شوند.
۹. خانمهای مبتلا به پسوریازیس یا برخی از بدخیمیهای پوستی که از دارویی مانند «نئوتیگازون» یا «تیگازون» استفاده کردهاند، نباید تا ۳-۲ سال پس از قطع مصرف این دارو باردار شوند.
۱۰. خانمهایی که به هر علتی تحت درمان رادیواکتیو قرار گرفتهاند، بهتر است تا یک سال از بچهدار شدن خودداری کنند. (دکتر شهرزاد زادهمدرس - متخصص زنان و زایمان/سلامت)
ادامه مطلب ...
آنجا که باید بیخیال بچه شوید: ۱۰ حاملگی پرخطر
کمکباروری نه مقرون به صرفه است، نه به نفع چنین خانمهایی! پس چه باید کرد؟
اگرچه پزشکان با به تأخیر انداختن بارداری موافق نیستند اما گاهی شرایطی پیش میآید که باید اقدام به بارداری را به تعویق انداخت تا شرایط بهتری مهیا شود. در ادامه، برخی از مهمترین این شرایط ذکر شده است:
سن نامناسب
یکی از عوامل مهم در باروری، سن است. بهترین سنین برای بارداری خانمها حوالی ۲۳ سالگی و حداکثر تا ۳۵ سالگی است. اولین بارداری بهتر است حوالی ۲۴-۲۳ سالگی و حداکثر تا ۳۰ سالگی باشد اما بارداریهای بعدی میتواند در ۳۵ یا ۳۶ سالگی هم اتفاق بیفتد. ظرفیت تخمدان با افزایش سن به شدت کاهش مییابد و خانمهای ۴۰-۳۸ ساله قدرت باروری کمتری دارند و به همان میزان احتمال سقط و اختلالهای کروموزومی در جنین آنها بیشتر است. خانمی که در سن پایین ازدواج کرده، بهتر است بارداری را تا رسیدن به ۲۳ سالگی به تأخیر بیندازد و خانمهایی که به مرز ۴۰ میرسند، بهتر است از باردار شدن صرفنظر کنند یا تحت نظر متخصص زنان این کار را انجام دهند.
وضعیت جسمانی و سلامت زنان در بارور شدن و ادامه دادن طبیعی بارداری بسیار مهم است. خانمها باید به تغذیه و وزن خود قبل از بارداری توجه داشته باشند. شاخص توده بدنی خانمها (وزن بر حسب کیلوگرم تقسیم بر مجذور قد بر حسب متر) بهتر است در حد طبیعی (تقریباً بین ۱۸ تا ۲۵) باشد. خانمهایی که خیلی لاغر و ضعیف هستند و خانمهایی که اضافهوزن زیاد دارند، بهتر است تا رسیدن به وزن طبیعی، بارداری را به تأخیر بیندازند.
عدم توافق همسران
شرایط کاری، اقتصادی و زندگی خصوصی زوجهایی که قصد فرزنددار شدن دارند، باید معقول باشد. اگر خانم از نظر جسمی یا روانی در شرایط نامناسبی باشد، بهتر است باردار نشود. خانمها باید برنامهریزی داشته باشند و زمانها و فرصتهایی را برای خود در طول روز در نظر بگیرند تا بتوانند بارداری طبیعی را پشت سر بگذارند و در آینده فرصت کافی برای رسیدگی به فرزندشان داشته باشند. تا زمانی که همسران به تصمیم مشترک برای فرزنددار شدن نرسیدهاند، نباید برای این منظور اقدام کنند. هر دو همسر باید خواهان فرزند باشند. اگر خانمی شرایط مناسبی ندارد یا به این توافق با همسرش نرسیده، بهتر است بارداری را به تأخیر بیندازد.
اگر یکی از طرفین از نظر اعصاب و روان دچار مشکل است یا روابط بین همسران نوسان زیادی دارد، بهتر است قبل از اقدام به بارداری، این بیماریها درمان و مشکلات فرد حل شوند و زوج در شرایط مناسب، بدون استرس و اضطراب، برای فرزنددار شدن اقدام کنند.
بیماریهای جسمی
قبل از اقدام به بارداری، مخصوصاً برای خانمهایی که عادت ماهیانه نامنظم دارند یا سنشان بالاست، لازم است آزمایشهایی انجام شود و مسائلی مثل ابتلا به برخی عفونتها یا اختلالهای غده تیروئید و وضعیت تخمدان بررسی و درمان شود. در خانوادههایی که سابقه دیابت یا چربی بالا یا اختلالهایی مثل سکتههای زودرس قلبی و مغزی وجود دارد، بهتر است قبل از اقدام به بارداری مشاوره انجام بگیرد. خانمی که مشکلات عروقی داشته و اتفاقی یا در اثر جراحی متوجه این مسئله شده، حتماً باید مشاوره قبل از بارداری داشته باشد. اعضای خانوادههایی که دچار اختلالهای ژنتیکی یا بیماریهای وابسته به جنس هستند نیز حتماً به مشاوره ژنتیک نیاز دارند.
به طور کلی اگر خانم یا آقا بیماری دارند، باید قبل از اقدام به بچهدار شدن در مورد این بیماری با متخصص صحبت کنند و در مورد آثار آن بر بارداری و باروری بپرسند. اگر بیماری آنها بر روند باردار شدن یا در طول بارداری اثر منفی داشته باشد، باید حتماً آن را درمان کنند. حتی خانمها و آقایان سیگاری بهتر است قبل از اقدام برای فرزنددار شدن سیگار را کنار بگذارند، زیرا حداقل باید ۲ سال بین ۲ بارداری فاصله باشد. اگر خانمی دچار سقط مکرر شده هم به مشاوره ژنتیک نیاز دارد و باید حداقل بعد از سقط تا ۳ ماه باردار نشود.
۱. خانمهای بالای ۴۰ سال و زیر ۱۸ سال
۲. افرادی که مشکلات زناشویی شدید دارند.
۳. همسرانی که هر دو تالاسمی مینور دارند.
۴. زنان معتاد، پیش از ترک اعتیاد
۵. خانمهایی که به دیابت مبتلا هستند و قندخونشان تحت کنترل نیست.
۶. خانمهایی که واکسن سرخک و سرخجه زدهاند حداقل تا ۳ ماه بعد از واکسیناسیون نباید باردار شوند.
۷. خانمهای خیلی چاق یا خیلی لاغر
۸. خانمهایی که برای درمان جوشهای صورت از داروی «ایزوترتینویین» یا «آکوتان» استفاده کردهاند، نباید تا ۳ ماه بعد از قطع مصرف آن باردار شوند.
۹. خانمهای مبتلا به پسوریازیس یا برخی از بدخیمیهای پوستی که از دارویی مانند «نئوتیگازون» یا «تیگازون» استفاده کردهاند، نباید تا ۳-۲ سال پس از قطع مصرف این دارو باردار شوند.
۱۰. خانمهایی که به هر علتی تحت درمان رادیواکتیو قرار گرفتهاند، بهتر است تا یک سال از بچهدار شدن خودداری کنند. (دکتر شهرزاد زادهمدرس - متخصص زنان و زایمان/سلامت)
ادامه مطلب ...
ازدواج اینترنتی؛ ازدواج پرخطر
عشق واقعی برای داشتن زندگی مشترک مناسب
فعالیت واقعی و عمیق انسان در هر زمینه موجب رفاه و تعالی و بالندگی در او میشود و میتواند شخصیت او را شکل دهد و اثری طولانی روی زندگیاش داشته باشد، اما فعالیت سطحی، علاوه بر این که محدود و گذراست، اگر بیش از حد به آن پرداخته شود، پیامدهای منفی در زندگی انسان به وجود میآورد. برای تشخیص تفاوت پدیدههای عمقی و سطحی در قلمرو عاطفه و محبت باید بین شدت علاقه و عمق آن تفاوت قائل شد. البته این تمایز را مرد و زن بهندرت درک میکنند که بسیاری مواقع مشکلساز میشود. شدت علاقه در یک لحظه پدیدار میشود و خیلی زود از بین میرود و میتوان از آن به احساس شهوانی تعبیر کرد، اما عمق علاقه طولانی است و تجربه آن، فرد را به رشد و بالندگی میرساند.
سایتهای اینترنتی و ازدواج پایدار
هرکس برای انتخاب همسر مناسب باید روی ویژگیهای شخصیتی و ارزشهای فرد مورد نظر متمرکز شود و مناسبترین فرد را انتخاب کند. سایتهای همسریابی به کاربران خود وعده دو اقدام مهم را میدهند: اول این که به افراد کمک میکنند تا گزینههای بسیاری برای انتخاب داشته باشند و دوم این که ازدواج آنها طولانی و بادوام خواهد بود. در مورد وعده اول، شکی نیست که درست میگویند. این سایتها با تبلیغات و ترفندهایی که به کار میبرند، میتوانند تعداد بیشماری از افراد جویای همسر را به سمت خود جذب کنند. بنابراین هرکس، گزینههای بسیار زیادی در اختیار خواهد داشت و میتواند ظاهرا کسی مطابق میل خود را بیابد، اما درخصوص وعده دوم تردید بسیاری است و جای بحث و گفتوگو دارد. در این خصوص کارشناسان و مشاوران خانواده بسیار هشدار دادهاند. دکتر مصطفی تبریزی، متخصص مشاوره و رواندرمانی میگوید: اگر افراد بخواهند تنها بهوسیله ارتباط و گفتوگوی اینترنتی، همسر آینده خود را انتخاب کنند، هرگز شناختی نسبت به هم پیدا نمیکنند. مشاوران خانواده تحت هیچ شرایطی به افراد توصیه نمیکنند که تنها با تکیه به اطلاعات اینترنتی برای خود زوج پیدا کنند. این کارشناس ادامه میدهد: فردی که در اینترنت دیده میشود، میتوان به کوه یخی که در اقیانوس قرار دارد و تنها بخشی از آن بیرون است، تشبیه کرد. ما فقط همان قسمت اندک را میبینیم و قسمتهای زیرین آن از دیدمان پنهان میماند. بنابراین آشنایی اینترنتی برای انتخاب همسر کافی و جالب نیست. تبریزی توصیه میکند: افراد برای انتخاب همسر باید آشنایی نزدیک داشته باشند و در عین حال، خانوادههای یکدیگر را از نظر مسائل فرهنگی و روابط اقتصادی بشناسند و دو نفر بررسی کنند که آیا از لحاظ خانوادگی با یکدیگر سنخیت دارند یا خیر. در غیر این صورت ازدواجشان موفق نخواهد بود.
طلاق یا زندگی پر از عذاب
دکتر افسانه وکیلی، روانشناس، مدرس دانشگاه و موسس مرکز مشاوره مهر درخصوص رواج این سایتها میگوید: در چند سال اخیر، سایتهای همسریابی بسیار رواج پیدا کردهاند و افراد برای پیدا کردن فرد مناسب خود در این سایتها ثبتنام میکنند. این افراد معمولا اطلاعات صحیحی درباره سن، وضعیت تحصیلی، شرایط خانوادگی و اقتصادی و این قبیل موارد به یکدیگر منتقل نکرده و براساس همین اطلاعات نادرست، ارتباطی کاملا مجازی و غیرواقعی برقرار میکنند. وقتی این ارتباط ادامه پیدا میکند، وابستگی عاطفی بین آنها ایجاد میشود و پس از ایجاد وابستگی، کمکم به فکر آشنایی بیشتر و در نهایت ازدواج میافتند و در این شرایط، خانوادههای خود را در جریان قرار میدهند. برخی افراد ممکن است اطلاعات غلطی را که دادهاند، اصلاح کنند اما برخی دیگر چنان درگیر روابط احساسی میشوند که نمیتوانند حقایق را بگویند یا ارتباط ایجاد شده را قطع کنند و با همان اطلاعات غلط با یکدیگر ازدواج میکنند. این ازدواج برپایه رابطه احساسی صورت میگیرد و وقتی از لحاظ عقلانی، دختر و پسر متوجه تفاوتشان میشوند، زندگیشان به مخاطره میافتد.
تبریزی نیز میگوید: آن بخش از ناشناختههای شخصیتی افراد که در ارتباط اینترنتی مشاهده نشده، ناسازگاری زناشویی به وجود میآورد که منجر به جدایی میشود و اگر برخی افراد هم از طلاق وحشت داشته باشند و به خاطر حرف مردم طلاق را انتخاب نکنند، عمری را با ناراحتی سپری خواهند کرد.
علت رواج ازدواج اینترنتی
تبریزی درخصوص این که چرا جوانان برای یافتن همسر سراغ سایتهای اینترنتی همسریابی میروند، معتقد است: از آنجا که امکان ارتباط بین دخترها و پسرها بسیار کم است و افراد در مکانهای بسیار محدود میتوانند یکدیگر را ببینند و بشناسند، ناچار به راههایی متوسل میشوند که از آن راه بتوانند با افراد بیشتری آشنا شوند و از میان این افراد، انتخاب معقول خود را پیدا کنند.
وکیلی علاوه بر دلیل فوق، دلایل دیگری را نیز برمیشمارد، ازجمله اینکه: روش معرفی سنتی که قبلا افرادی، خانوادههای دختر و پسر را به یکدیگر معرفی میکردند، بسیار کم شده است. درشهرهای کوچک هنوز این روش رواج دارد، اما در شهرهای بزرگ این اتفاق کمتر میافتد. مساله دیگر این که افرادی که به این شکل آشنا میشوند، در مهارتهای اجتماعی و ارتباطی بسیار ضعیف و آدمهایی کمرو هستند. آنها نمیتوانند همسر مناسب خود را پیدا کنند یا بتوانند با او صحبت و ارتباط برقرار کنند. از آنجا که آنها در ارتباط اینترنتی صرفا با تایپ مشخصات سروکار دارند و بیشتر از طریق گپ اینترنتی رابطه شکل میگیرد، راحتتر میتوانند با فردی در دنیای مجازی ارتباط برقرار کنند. البته همین افراد به دلیل فقدان مهارت اجتماعی و ارتباطی، بعدها در زندگی زناشویی به مشکل برخورد کرده و نمیتوانند احساسات و افکار خود را بازگو کنند.
سرعت در همسریابی
برخی کارشناسان، علت افزایش علاقه به آشنایی اینترنتی را سرعت موجود در دنیای امروز میدانند. در حقیقت، سرعت فضای مجازی و سایبری بسیار بیشتر از فضای واقعی است و انسان امروز، معتاد سرعت و قرار گرفتن در برابر سیلی دائمی از اتفاقات در جامعه سایبری میشود و از این که برای کار و فعالیت زندگی وقت بگذارد، بیزار است. او که دنبال تغییرات با سرعت زیاد است، حتی دوستی و مهر و محبت و همسر آینده خود را هم میخواهد از طریق اینترنت و در کمترین زمان ممکن پیدا کند، اما متاسفانه فراموش کرده برای داشتن عشق و علاقه عمیق به فردی که قرار است شریک و همدم زندگیاش شود، به وقت و زمانی کافی نیاز دارد.
یکی دیگر از معایب ملاقات اینترنتی این است که هرکس ممکن است ملاقاتهای اینترنتی متعددی داشته باشد تا به اصطلاح بتواند افراد دیگر را نیز بررسی و شناسایی کند. ادامه دادن چنین رفتاری نهتنها جلوی علاقهمند شدن افراد به یکدیگر را میگیرد، بلکه نمیتواند به داشتن رابطه طولانی منجر شود، چرا که آنها به این نوع قرارها معتاد شده و مدام دنبال گزینهای بهتر از قبلی هستند. استمرار برای پیدا کردن یک فرد ایدهآل و مطلوبتر از قبلی، خطر بسیار بزرگی برای فرد محسوب میشود و حتی اگر با فردی وارد رابطهای شود، ممکن است نتواند از عادت بد خود دست بردارد و بازهم دراینترنت به دنبال دوست باشد. نتیجه این که بهوسیله اینترنت میتوان با بیشمار افراد ارتباط برقرار کرد، اما هرگز نمیتوان درگیر یک رابطه سالم عاطفی و بادوام شد.
نادیا زکالوند
ادامه مطلب ...