مجله مطالب خواندنی
سبک زندگی، روانشناسی، سلامت،فناوری و ....مجله مطالب خواندنی
سبک زندگی، روانشناسی، سلامت،فناوری و ....زنانه: التهاب لگن یا حملۀ عفونت به رحم و دستگاه تناسلی زنان
علت شایع این بیماری اغلب عفونتهای منتقله از راه رابطه جنسی نظیر کلامیدیا و گنوره (سوزاک) است. گاهی اوقات باکتریهای مسبب بیماری به مدتهای طولانی در دهانه رحم به حالت خاموش باقی مانده و سپس به سمت قسمتهای فوقانی دستگاه تناسلی (رحم و لولههای رحم) صعود کرده و علائم بیماری ظاهر میشوند. به این دلیل است که خانمهایی که رابطه جنسی با افراد آلوده به میکروب این بیماری داشتهاند ممکن است هفتهها و یا ماهها پس از تماس جنسی دچار علائم بیماری شوند در حالی که این میکروبها در این مدت سبب بروز عوارض در بدنشان شده است.
مرکز کنترل بیماریهای واگیردار در آمریکا (CDC) توصیه به انجام تستهای غربالگری این بیماریها به طور سالانه در افراد جوانتر از ۲۵ سال فعال از لحاظ جنسی میکند، حتی اگر این افراد بظاهر سالم بوده و دارای هیچ علامتی نباشند.
علائم و نشانههای بیماری
*درد قسمت تحتانی شکم (ناحیه لگن) شایعترین نشانه بیماری است و طیف آن از درد خفیف تا درد شدید متفاوت است.
*خونریزی غیر طبیعی رحم که در یک چهارم از موارد بیماری رخ میدهد و ممکن است به صورت پریودهای سنگینتر از عادی و یا خونریزی و لکه بینی بین پریودها و یا خونریزی پس از مقاربت جنسی باشد.
*درد حین رابطه جنسی (مقاربت دردناک)
*ترشح غیر طبیعی واژینال
*تب
*درد قسمت تحتانی پشت
چه کسانی دچارPID میشوند؟
بر طبق آمار انیستیتو طب آمریکا حدود یک نفر از هر ۵۰ زن فعال از لحاظ رابطه جنسی سالانه دچار این بیماری میشود. این بیماری به طور شایعی در افراد بین سنین ۱۵ تا ۲۵ سال دیده میشود. ریسک ابتلا به این بیماری در این موارد بیشتر است:
*داشتن شریک جنسی جدید
*داشتن سابقه PID و یا بیماریهای عفونی جنسی
*رخداد اخیر سقط
*عمل جراحی و یا دستکاری اخیر رحم
*گذاشتن IUD در عرض ۱۰ روز اخیر
اگر پزشک به PID مشکوک شود یک سوآپ (نمونه کوچکی از ترشحات) از دهانه رحم گرفته میشود و به آزمایشگاه فرستاده میشود. گاهی اوقات سواپ از مجرای ادراری نیز گرفته میشود و یا آزمایش خون درخواست میشود.
گاهی اوقات سواپ و این تستها ممکن است که باکتری را نشان ندهند لذا سایر آزمایشها نظیر سونوگرافی (برای مشاهده لولههای رحمی دچار التهاب) و یا لاپاراسکوپی برای تشخیص قطعی ممکن است لازم باشند. علاوه بر آن گاهی تست خونی بارداری برای تشخیص افتراقی PID از حاملگی خارج رحم که علائم مشابهی دارند، درخواست میشود.
عوارض احتمالی بیماری
در بیشتر موارد اگر PID در مراحل اولیه تشخیص داده شده و درمان صحیح و کافی صورت گرفته باشد، عوارضی رخ نمیدهد. با این حال عوارض احتمالی آن شامل موارد زیر است:
*نازائی به دلیل آسیب لولههای رحمی در جریان بیماری
*افزایش ریسک حاملگی خارج رحمی
*درد مزمن لگن که در یک پنجم موارد بیماری رخ میدهد و اغلب شامل درد حین رابطه جنسی است.
*ریسک ابتلا به عوارض بارداری نظیر سقط، زایمان زودرس و مرگ داخل رحمی جنین در افراد حامله مبتلا به بیماری بالا میرود
*سندرم رایتر. بیماری ناشایع با درگیری چشم و التهاب مفاصل به دلیل واکنش ایمنی بدن به میکروب بیماری
*آبسههای لگنی. در موارد شدید بیماری ممکن است رخ دهند
درمان زودرس (حین ۲ تا ۳ روز اول ابتلا به بیماری) ریسک بروز این عوارض را به میزان چشمگیری کاهش میدهد.
داروها و روشهای درمانی
-درمان معمول بیماری، استفاده از آنتی بیوتیکهای خوراکی نظیر داکسی سیکلین حداقل به مدت ۲ هفته متوالی است. در پارهای از موارد که شما دارای تب بالاتر از ۳۸ درجه سانتی گراد بوده و یا باردار باشید و نیز علائم شما پس از ۳ روز درمان کاهش نیافتهاند، پزشک ممکن است شما را جهت گرفتن آنتی بیوتیک تزریقی در بیمارستان بستری نماید. ندرتا ممکن است جهت درمان آبسههای لگنی جراحی مورد نیاز باشد.
-پرهیز از رابطه جنسی در طول درمان ضروری است.
-درمان همسر فرد مبتلا به بیماری (شریک جنسی) حتی اگر ظاهرا سالم و بدون علائم باشد به منظور پیشگیری از عود بیماری در آینده توصیه میشود.
-فریز یا کرایوتراپی زخم دهانه رحم. کرایوتراپی یا انجماد برای درمان زخم دهانه رحم و نیز زخمهای ناشی از دیسپلازی سرویکس وکانسر اینسایتوسرویکس یا CIN گرید ۱ و ۲ بکار میرود. درطی فریز، گاز کربنیک ازطریق یک وسیله به قسمت بیرونی دهانه رحم وارد شده و انجماد ناشی از گاز باعث انهدام بافت غیر طبیعی میشود. فریز به صورت سرپائی در مطب متخصص زنان انجام میشود و نسبتا «بدون درد است. عوارض فریز شامل ترشح واژینال و یا لکه بینی بمدت ۲ تا ۳ هفته میباشد. پس از فریز اجتناب از نزدیکی بمدت ۳ هفته و نیز مصرف پماد واژینال تریپل سولفا و یا ژل واژینال بتادین توصیه میشود. کرایوتراپی در زمان بارداری مجاز نیست.
لازم به ذکر این نکته است که انجام فریز در موارد بسیار نادری بخصوص اگر عمل با استفاده از پروبهای تیز انجام شود، ممکن است منجر به استنوز سرویکس (تنگی سرویکس) شود لذا مراجعه به پزشک متخصص زنان حاذق جهت انجام آن و اجتناب از عارضه نازائی توصیه میشود. (دکتر مریم لطفی زاد - متخصص بیماریهای زنان، زایمان و نازایی)
ادامه مطلب ...
آنچه احتمال ابتلا به عفونت «سالمونلا» را افزایش میدهد
نتایج یک مطالعه جدید نشان داد از هر چهار کودک خردسال زیر 5 سال که مبتلا به عفونت سالمونلا شدهاند یک کودک میکروب این بیماری را از خزندگان خانگی گرفته است. بنابر این مطالعه کودکانی که عامل ابتلا به عفونت سالمونلا در آنها خزندگان خانگی بوده، خردسال و کمسنتر از سایر کودکانی بودهاند که بیماری را از طریق دیگر گرفتهاند و همچنین احتمال بستری شدن آنها و تشدید بیماری و تاثیر آن بر مغز و خون این کودکان بیشتر است. به همین منظور پزشکان انگلیسی به والدینی که فرزندان کوچک دارند و حیوانات خانگی نگهداری میکنند هشدار دادهاند که از نگهداری از خزندگان در خانه خودداری کنند.
به نقل از رویترز، عفونت سالمونلا که نوعی باکتری است عمدتا مرتبط با مسمومیت غذایی است و عموما با علائمی مثل حالت تهوع و استفراغ همراه است. پزشکان معتقدند موارد حاد این بیماری موجب عفونتهای خونی، مننژیت و بیماریهای استخوانی میشود.
بر اساس اعلام مرکز کنترل و پیشگیری امراض آمریکا سالانه 1/2 میلیون نفر در آمریکا مبتلا به عفونت سالمونلا میشوند. دکتر کریستف برگز، متخصص کودکان بیمارستان زوریخ سوئیس معقتد است کسانی که ایمنی ضعیفی دارند مانند کودکان و نوزدان ، مستعد ابتلا به این عفونت هستند.
این بررسی تایید کرد در واقع علاوه بر مسمومیت غذایی که موجب بروز بیماری سالمونلا میشود، نوعی از این بیماری به دنبال ارتباط با خزندگان بوجود میآید که علائم در این نوع بیماری به مراتب شدیدتر است. از میان 48 کودکی که بیماریشان ناشی از خزندگان بود، هشت کودک عفونتهای خونی، مننژیت یا ورم روده داشتند که در مقایسه با کودکانی که در معرض این خزندگان نبودند آمار این بیماریهای عصبی بسیار کمتر و تنها چهار نفر از 127 مورد بود.
سالمونلا یک باکتری ناقل است که به راحتی از حیوان به انسان منتقل میشود و برای کودکان خطرناک تر است. پزشکان در خصوص انتقال این بیماری از خزندگان به کودکان زیر یک سال هشدار دادهاند چرا که حتی در صورت ارتباط غیر مستقیم با این خزندگان بیماری منتقل میشود. پزشکان همچنین شستن دستها پس از هر نوبت تماس با حیوانات خزنده را ضروری میدانند. (ایسنا)
ادامه مطلب ...
راههایی برای مهار عفونت و بادوام کردن ایمپلنت دندان
دکتر ابوالحسن مسگرزاده گفت: رعایت بهداشت کامل دهان، از طریق مسواک زدن به روش صحیح و طبق تجویز دندانپزشک، استفاده از مسواکهای کوچک مخصوص برای تمیز نگه داشتن فضاهای بین ایمپلنتها ودندانهای طبیعی مجاور، جلوگیری از تجمع مواد غذایی در فضاهای ذکر شده وجرم گیری دندان در زمانی که ضرورت داشته باشد نه فقط از تجمع پلاکتهای باکتریال و تخریب دندانهای مجاور ایمپلنت و بافت لثه جلوگیری میکند، بلکه به انجام موفقیت آمیز پروسه کاشت دندان نیز کمک میکند.
این متخصص جراحی دهان، فک و صورت افزود: تجمع مواد غذایی، رسوب جرم و تشکیل لایهای از رسوبات بر روی دندانهای طبیعی و همچنین ایمپلنتها موجب تورم وتحریک لثه میشود. به این ترتیب، چسبندگی لثه به دندان یا ایمپلنت از بین میرود که خود موجب تجمع بیشتر باکتری و تشدید سیر بیماری میگردد و در اد امه این روند به تحلیل استخوان اطراف ایمپلنت یا دندان طبیعی شده و با پیشرفت زیاد منجر به لقی دندان یا ایمپلنت شود.
وی اضافه کرد: اولین اقدام پس از کاشت ایمپلنت، بهره گیری از راهکارهایی برای کنترل عفونت و کاهش درد ناشی از جراحی است و بهتر است در هفته اول بعد از جراحی، مراقبتهای معمول زخم دهان، استفاده از دهان شویه بخصوص دهان شویههای ضد عفونی کننده (مانند کلر هگزیدین)، خود داری از جویدن غذا بر روی ایمپلنتها و مصرف غذاهای نرم، استفاده از داروهای ضد درد و آنتی بیوتیک، مصرف نکردن سیگار و مسواک زدن دیگر دندان، غیر از محل ایمپلنت انجام شود.
مسگرزاده تاکید کرد: مهمترین نکتهای که پس از کاشت ایمپلنت باید مورد توجه قرار بگیرد، تمیز کردن دندان متصل شده به ایمپلنت است که برای این منظور حتما باید علاوه بر مسواک از نخ دندان نیز استفاده شود.
دومین کنگره بینالمللی انجمن ایمپلنتولوژی ایران از ۱ تا ۳ بهمن ماه جاری در سالن همایشهای برج میلاد تهران برگزار میشود. (مهر)
ادامه مطلب ...
بیقراری و درد گوش در کودکان، نشانه عفونت است
دکتر اکبر کوشانفر با اشاره به اینکه در فصل زمستان تعداد زیادی از کودکان به سرماخوردگی مبتلا میشوند، گفت: بیماری اوتیت (عفونت گوش) یکی از عوارض ابتلا به سرماخوردگی است که بیشترین علت مراجعه کودکان به کلینیکها و بیمارستانها در فصل زمستان سرماخوردگی است. بنابراین ابتلا به سرماخوردگی میتواند موجب افزایش احتمال ابتلا به اوتیت در کودکان شود.
عضو هیات علمی دانشگاه علوم پزشکی شهید بهشتی با تاکید بر اینکه شیوع عفونت به گوش در هنگام سرماخوردگی به علت باریک بودن مسیر هوا در آن سریعتر است، تصریح کرد: بیقراری و درد گوش از علائم ابتلا به بیماری اوتیت است که ممکن است تا یک هفته ادامه یابد.
وی خاطرنشان کرد: تشخیص این بیماری به صورت معاینه گوش و مشاهده قرمزی پرده گوش است. بنابراین پس از ابتلا به اوتیت باید به پزشک مراجعه کرد.
کوشانفر آبریزش بینی، تب و سرفههای مکرر را از علائم ابتلا کودکان به سرماخوردگی دانست و یادآور شد: سرماخوردگی اغلب یک بیماری ویروسی است و حداکثر زمان بهبودی آن ۱۰ روز است، اما در صورت ابتلا کودکان به این بیماری باید بیشتر از قبل به تغذیه آنها توجه کرد.
این متخصص کودکان در پایان با اشاره به اینکه اوتیت به وسیله پزشک و از راه کنترل گوش بهبود مییابد، بیان کرد: استفاده از مرکبات در هنگام ابتلا کودکان به اوتیت و سرماخوردگی نقش موثری را در بهبود بیماری ایفا میکند. (ایسنا)
425
ادامه مطلب ...
واژینیت و عفونت دستگاه تناسلی: ۲۰ توصیه به خانمها
زنان، در ابتلا به عفونتهای دستگاه تناسلی مستعدتر از مردانند؛ به همین دلیل در این نوشتار درباره عفونتهای مذکور اطلاعاتی ارایه میکنیم که امیدواریم برای حفظ سلامت خانمها کارآمد باشد.
گروهی از بیماریهای عفونی دستگاه تناسلی مانند سوزاک، سیفلیس و تبخالهای تناسلی که معمولا عوارض و درمانهای بیشتری دارند، صرفا از طریق تماسهای جنسی منتقل میشوند اما آنچه مد نظر این نوشتار است آن گروه از بیماریهای عفونی هستند که چه از طریق تماس جنسی چه غیر از آن، اکثر خانمها در زندگی، حداقل یک بار به یکی از آنها دچار میشوند. چنین التهابها و عفونتهای مربوط به مجرای تناسلی را «واژینیت» نامیدهاند.
قارچها عامل مهم عفونت
منشأ عفونتهای قارچی در اندام تناسلی عمدتا نوعی قارچ به نام کاندیدا آلبیکنس است. این قارچ معمولا به طور طبیعی در محیط واژن وجود دارد و تنها زمانی که بیش از حد معمول گسترش و رشد کند میتواند بیماریزا شود.
به روشنی نمیتوان علت عفونت قارچی را توضیح داد اما آنچه مسلم است اینکه مخمرها و قارچها در بدن ما حیات داشته و با ما هم زیستند. مخمرها در محل زیست ما، در غذاها و خوراکیها وجود دارند و به نوعی میتوان گفت ما را احاطه کردهاند ولی اکثر ما گرفتار عفونت ناشی از قارچها نمیشویم.
شرایط زمینه ساز
▪ استفاده بیش از حد از داروهای آنتی بیوتیکی
▪ قرصهای ضد بارداری خوراکی
▪ اختلال عملکرد دورههای ماهانه
▪ بارداری و زایمان
▪ انتقال بیماریهای آمیزشی
▪ سایش و خراشیدگی و التهاب سطح اندام تناسلی
▪ ضعف سیستم ایمنی بدن
باکتریها نیز عفونتزایند
عفونتهای باکتریایی دستگاه تناسلی بیشتر توسط باکتری به نام گاردنلا واژینالیس ایجاد میشود. این میکروب به طور طبیعی در محیط دستگاه تناسلی موجود است ولی در شرایط خاص ممکن است رشد کرده و باعث بروز بیماری شود.
انگلها ، میهمانان ناخوانده
عفونتهای انگلی مجاری تناسلی در بیشتر اوقات به واسطه نوعی انگل تک سلولی ایجاد میشود. این انگل به طور طبیعی در مجاری تناسلی زندگی نمیکند و ابتلا به آن ممکن است از طریق استخر یا حوله آلوده و نیز تماس با فرد آلوده حاصل گردد. از آنجا که محیط مجاری تناسلی به طور طبیعی دارای شرایطی خاص است، عوامل عفونی فوق قادر به رشد و تکثیر در این محیط نیستند.
نشانهها، چراغ راه تشخیص درست
علایم اصلی واژینیت قارچی عبارت از خارش و ترشحات واژینال است. خارش معمولا شدید است و ممکن است باعث التهاب نواحی مربوطه گردد. ترشحات به صورت سفید رنگ و غلیظ است که در عین حال دارای چسبندگی کمی بوده و سست میباشد. این ترشحات معمولا فاقد بو و یا دارای بوی کپک بوده ولی به هیچ وجه متعفن نیست مگر آنکه سایر عوامل عفونتزا همراه قارچ باعث بروز واژینیت شده باشند.
▪ واژینیت باکتریایی:
این بیماری میتواند از طریق تماس جنسی نیز منتقل شود. در واژینیت میکروبی، ترشحات واژینال موجود است ولی خارش و التهاب یا اصلا موجود نیست و یا بسیار خفیفتر از عفونت قارچی میباشد. ترشح ایجاد شده در این بیماری به رنگ سفید مایل به خاکستری و یا زرد رنگ بوده و حالت آبکی دارد. خصوصیت بارز این ترشح بوی مخصوص آن است که شبیه بوی ماهی و ناخوشایند میباشد. تشخیص این بیماری ممکن است با توجه به علایم حاصل از آن و یا انجام نمونه برداری از ترشحات اندام تناسلی توسط پزشک و انجام آزمایش روی نمونه به دست آمده صورت گیرد.
▪ واژینیت انگلی: این بیماری از طریق تماس جنسی و یا برخی لوازم و محیطهای آلوده وارد مجرای تناسلی شده و ایجاد عفونت میکند. در بسیاری از موارد ممکن است این عفونت فاقد علایم و یا توأم با علایم خفیفی باشد. از بارزترین خصوصیت آن وجود ترشح واژینال بیش از حد است. این ترشح دارای رنگ خاکستری یا سبز رنگ بوده و بوی آن زننده است. همچنین روی آن حبابهای هوا مشاهده میشود که باعث ایجاد ظاهری کف مانند میگردد.
۲۰ توصیه بهداشتی
۱. لباسهای زیر خود را حداقل هر دو روز در میان عوض کنید.
۲. طی روز لباسهای زیر با جنس الیاف نخی به تن کنید. از پوشیدن لباسهای بدون تهویه مانند لباسهای نایلونی و ساخته شده از سایر الیاف مصنوعی خودداری کنید و از پوشیدن لباسهای تنگ مانند شلوار جین، جوراب شلواری و مایو به مدت طولانی اجتناب کنید. لباسهای گشاد و راحت به تن کنید و برای شستشوی لباسهای زیر خود از شویندههای غیرمعطر و ملایم استفاده کنید.
۳. همیشه نواحی تناسلی و اطراف آن را خشک و تمیز نگه دارید. رطوبت رشد میکروبها را سرعت میبخشد.
۴.هیچگاه لباسهای خیس و مرطوب را به تن نکنید. چنانچه لباسهایتان خیس شد فورا آن را عوض کنید.
۵. از پودر تالک در اطراف ناحیه تناسلی استفاده نکنید زیرا پودر تالک رطوبت را در خود نگه میدارد.
۶. در صورتی که از تامپون در دوران قاعدگی استفاده میکنید حداکثر آن را هر سه تا چهار ساعت یک بار عوض کنید. پیش از گذاشتن تامپون دستهای خود را کاملا بشویید. طی خواب شبانه هیچگاه از تامپون استفاده نکنید و به جای آن از پدهای بهداشتی استفاده کنید.
۷. نوار بهداشتی (پد) را باید هر چهار تا شش ساعت یک بار (حداکثر ۸ ساعت) عوض کرد. پیش از گذاشتن پد نیز دستهای خود را با آب و صابون بشویید.
۸. از تامپون، نوارهای بهداشتی و دستمال توالت معطر استفاده نکنید.
۹. حین استحمام از صابون و شامپوهای غیرمعطر و ملایم استفاده کنید. از وان کف صابون نیز استفاده نکنید.
۱۰. کاندومها و دیافراگمهایی از جنس لاتکس و ژلهای اسپرم کش در برخی از زنان ایجاد تحریک میکنند که باید از سایر روشهای جلوگیری از بارداری استفاده گردد. همچنین حین نزدیکی باید از لغزنده کنندههای محلول در آب و غیر معطر استفاده کنند و به هیچ وجه از وازلین و لغزنده کنندههای حاوی سیلیکون استفاده نکنند.
۱۱. به طور منظم سطح خارجی نواحی تناسلی را با آب ولرم شستشو دهید. برای شستن نواحی تناسلی نیازی به استفاده از صابون نمیباشد.
۱۲. زنان برعکس مردان، پس از ادرار و اجابت مزاج باید همیشه از سمت جلو به طرف عقب، خود را بشویند. این کار از رانده شدن باکتریهای انتهای دستگاه گوارش به ناحیه تناسلی جلوگیری میکند.
۱۳. هنگام شامپو کردن و آب کشیدن موها حین استحمام سر خود را به سمت جلو خم کنید تا شامپو با ناحیه تناسلی تماس نیابد.
۱۴. پس از استحمام با یک حوله نرم ناحیه تناسلی را به ملایمت خشک کنید. برای این کار میتوانید از سشوار (با درجه باد سرد) نیز استفاده کنید.
۱۵. پس از استحمام ادرار کنید.
۱۶. هیچگاه سعی نکنید به بهانه کار، تنبلی، و... ادرار خود را نگه دارید. اگر به دستشویی دسترسی دارید به محض احساس نیاز، کارهای دیگر را رها کنید و برای حفظ سلامت خود به دستشویی بروید.
۱۷. از دوش مخصوص دستگاه تناسلی استفاده نکنید چرا که این عمل ترشحات و باکتریهای طبیعی و محافظ این ناحیه را میشوید.
۱۸. سرخود آنتی بیوتیک نخورید. مصرف بیرویه و سرخود آنتی بیوتیکها، باکتریهای مفید و طبیعی را که به حفظ سلامتمان کمک میکنند از میان برده و زمینه ابتلا به عفونتهای قارچی را افزایش میدهد.
۱۹. خانمهایی که در دوران بارداری، شیردهی و یائسگیاند و همچنین خانمهایی که از قرصهای ضدبارداری استفاده میکنند از آنجا که سطوح هورمونهای بدن آنها دستخوش تغییر میشود، باید بیشتر بهداشت فردی خود را رعایت کنند.
20. در صورت بروز نشانه هایی مثل خارش و سوزش در ناحیه تناسلی بویژه وقتی که ترشحاتی در این قسمت از بدن میبینید، حتما به پزشک متخصص مراجعه کنید. (زوجها)
ادامه مطلب ...
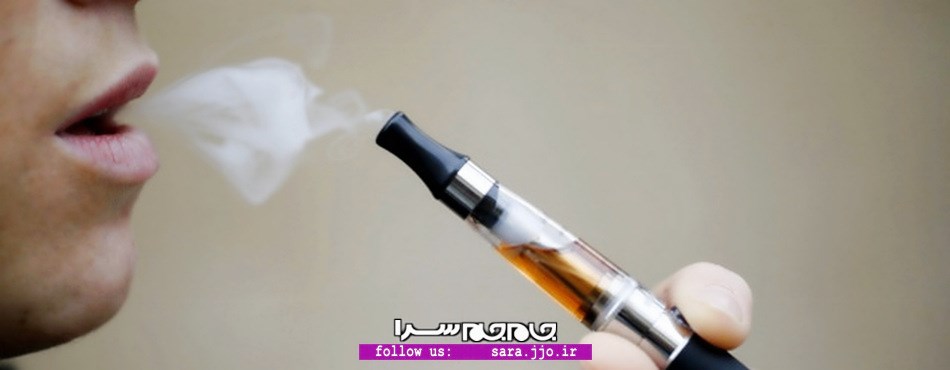
سیگار الکترونیکی تبلیغات است؛ عفونت ریه میگیرید
به گزارش گاردین، مطالعه روی نمونههای حیوانی نشان میدهد که قرار گرفتن در معرض بخار سیگار الکترونیکی، سبب آسیب ریه و منجر به عفونت میشود. بخار e- cigarettes حاوی رادیکالهای آزادی (اتمها و مولکولهایی که برای سلولها سمی هستند) است و به ریه آسیب میزند.
سطح ماکروفاژهای ریه افرادی که سیگار الکترونیکی میکشند، بیشتر از حد نرمال است. ماکروفاژ یک نوع از سلولهای سفید خون است که سلولهای آسیبدیده و مرده را حذف میکند. مدلهای حیوانی نشان میدهد که این عارضه در صورت بروز آنفلوآنزا و ذاتالریه جدیتر میشود.
برخی افراد سیگار الکترونیکی را جایگزین سالمی برای سیگار میدانند؛ در حالی که سازمان غذا و داروی آمریکا (FDA)، سازمان بهداشت جهانی (WHO) و انجمن تنفس اروپا به هیچعنوان این ادعا را قبول ندارند و سیگار الکترونیکی را جایگزین مطمئن سیگار نمیدانند.
تحقیقات نشان میدهد که میزان رادیکالهای آزاد سیگار الکترونیکی، فقط یکدرصد کمتر از دود سیگار معمولی است. تحقیقات انجام شده در مورد موشهایی که در معرض e- cigarettes قرار دارند نشان میدهد:
- سطح استرس اکسیداتیو (آسیب وارد شده به دلیل رادیکالهای آزاد) در این موشها بیشتر است.
- در صورت ابتلا به عفونت پنومونی استرپتوکوکی، باکتریهای ریه افزایش مییابد.
- در صورت بروز آنفلوآنزا، شاخص بیماری شدیدتر و احتمال مرگ بیشتر است.
- تعداد ماکروفاژهای ریه در این موشها بیشتر است.
سازمان بهداشت جهانی چندی پیش خواستار تصویب قوانین جدیتر و ممنوعیتهای بیشتری در مورد استعمال سیگار الکترونیکی بهویژه در محیطهای بسته و فروش آن به کودکان و نوجوانان شد.
این سازمان گزینههای قانونی مختلفی از جمله ممنوعیت نصب دستگاههای فروش خودکار سیگار در اماکن عمومی، توقف فروش تنباکوی شیرین و طعمدار و همچنین ممنوعیت تبلیغات درخصوص منافع استفاده از سیگارهای الکترونیکی (از جمله کاربرد آن در ترک سیگار) را پیشنهاد کرد.
براساس گزارش سازمان بهداشت جهانی، دود حاصل از سیگارهای الکترونیکی صرفا بخار آب نیست، بلکه حاوی نیکوتین و ذرات معلقی است که انتشار آن در محیطهای بسته میتواند به سلامت افراد آسیب وارد کند.
زنان باردار، سالمندان، کودکان و نوجوانان، آسیبپذیرترین اقشار جامعه در برابر دود سیگارهای الکترونیکی هستند. بهویژه اینکه تعداد نوجوانان سیگاری در سالهای ٢٠٠٨ تا ٢٠١٢ به دو برابر افزایش یافته است.
سیگار الکترونیکی وسیلهای است که استعمال دخانیات را شبیهسازی میکند. این وسیله که ظاهری شبیه به سیگار دارد، به واسطه تولید بخاراتی که بو و طعم شبیه به سیگار دارند، حس کشیدن سیگار را به مصرفکننده القا میکند. در کشورهای مختلف، قوانین متفاوتی درباره مصرف سیگار الکترونیکی وجود دارد و با افزایش ارزش بازار آن تا مرز ٣میلیارد دلار، بسیاری از شرکتهای بزرگ تولید سیگار به سرمایهگذاری در این حوزه پرداختهاند.
سازمان بهداشت جهانی از ابتدای سال ٢٠١٤میلادی به بررسی مدارک و شواهد موجود در رابطه با مضرات و پیامدهای استفاده از سیگار الکترونیکی پرداخته است.
طبق گزارش مرکز پیشگیری و کنترل بیماری آمریکا، نیکوتین مایع موجود در سیگار الکترونیکی برای کودکان بسیار مضر است و باعث مسمومیت آنان میشود.
طبق آخرین گزارش مرکز پیشگیری و کنترل بیماری آمریکا CDC، ٥١درصد از تماسهای تلفنی مراکز کنترل مسمومیت در ایالتهای مختلف آمریکا بین سالهای ٢٠١٠ تا فوریه ٢٠١٤، به دلیل مسمومیت کودکان زیر ٥ سالی بوده است که در معرض دود سیگار الکترونیکی قرار گرفتهاند.
مدیر (CDC) در مصاحبه مطبوعاتی خود گفته، استفاده از این محصول در سراسر دنیا رو به افزایش است و متاسفانه این محصولات با رایحه شکلات و میوههای مختلف عرضه میشوند که برای کودکان جذاب است.
در ادامه این بیانات آمده است که بدن کودکان در برابر سیگار الکترونیکی هیچ مصونیتی ندارد و باعث مسمومیت میشود. نیکوتین مایع موجود در سیگار الکترونیکی از طریق چشم و پوست کودکان جذب میشود و عوارض جانبی مانند استفراغ، حالت تهوع، بیشفعالی، احساس گُرگرفتگی، سرگیجه، تپش قلب و سوزش چشم در این کودکان مشاهده شده است. همچنین گفته شده که سیگار الکترونیکی هرگز به ترک سیگار کمک نمیکند و باور اینکه e- cigarette باعث کاهش تمایل مغز به سیگار میشود کاملا غلط است.
پیشتر، گزارشهای متعددی در مورد آثار سوء این سیگار در مراکز تحقیقاتی معتبر دنیا منتشر شده بود.
سیگار الکترونیکی برای اولینبار در سال ٢٠٠٤میلادی ساخته شد. نتایج این تحقیقات در نشریه PLOS ONE منتشر شده است. (شهروند)
365
ادامه مطلب ...
عفونت و جراحت، حاصل خرید دستمالهای نامرغوب توالت!
دکتر مارک لیوی، متخصص داخلی از مرکز پزشکی مرسی در بالتیمور میگوید: «ایجاد بریدگیهای میکروسکوپی ناشی از استفاده از دستمال توالت آنقدرها که فکر میکنید، ناشایع نیست.»
علت این آسیب چیست؟
طیف گستردهای از دستمال توالت در بازار موجود است که میزان نرمیشان متفاوت است. برخی از دستمال توالتهای ارزانتر آنقدر زبر هستند که گویی دارید خودتان را با سمباده پاک میکنید.
برخی از دستمالهای توالت دوستدار محیط زیست از مواد بازیافتی ساخته میشوند، آنها هم ممکن است شما را دچار مشکل کنند، زیرا فیبرهای گرفتهشده از کاغذ اصلی در طول فرآوری به شکل تودهای در میآیند و به طور شاخص نرمی کاغذ را کم میکنند. دستمال توالتهای زبر به خصوص در ادارات، رستورانها یا دستشوییهای عمومی رایج است، یعنی جاهایی که ممکن است بخواهند هزینههای ملزمات دستشویی را پایین نگ هدارند.
هنگامی که به دفعات مکرر با چنین دستمالهایی خودتان را خشک میکنید، فیبرهای موجود در آنها اعضایتان را تحریک میکند و حتی ممکن است بریدگیهای میکروسکوپی ایجاد کنند. لیوی میگوید، این بریدگیهای میکروسکوپی با اینکه چندان عمیق نیستند، اما به سطح پوست آنقدر آسیب میزنند که باعث تحریک و نارحتی شود. در این صورت ممکن است هنگام نشستن احساس ناراحتی کنید و حتی موقع راه رفتن هم این ناراحتی ادامه یابد، اما موضوع به این ناراحتی ختم نمیشود.
دکتر لیوی میگوید که این بریدگیها امکان ورود باکتریها به پوست و ایجاد عفونت موضعی را فراهم میکنند. ممکن است فکر کنید که با استفاده از دستمال توالتهای نرمتر این مشکل حل میشود، اما دستمالهای نرمتر هم ممکن است مشکلات خاص خودشان را داشته باشند.
به گفته وی حتی نرمترین دستمالها ممکن است، حاوی مواد رنگی یا عطرهایی باشند که تحریککننده است.
از سوی دیگر، به نظر دکتر آنتونیوی پیزارو که دارای بورد تخصصی زنان و زایمان است، زنان بیشتر در معرض این آسیب قرار دارند، زیرا اغلب دستمال کاغذی را روی پوستی بسیار حساس میکشند: «پوست ناحیه تناسلی زنان بسیار ظریف است، مانند زیر پلک. بافت لبیایی عمیقتر، به محرکها حساستر است. من همیشه به بیمارانم، بخصوص آنها که از تحریکشدگی ناحیه مذکور شکایت میکنند، توصیه میکنم پس از ادرار کردن و شستوشو فقط دستمال توالت سفید بدون رایحه به کار ببرند.»
اگر از دستمال توالت نرم و بدون رایحه استفاده کردید و باز هم مشکل داشتید، چه باید کرد؟
پری قدسی، دارای بورد تخصصی زنان و زایمان میگوید: ممکن است علت این باشد که خودتان را با شدتی بیش از حد یا در دفعات بیش از حد خشک میکنید.
به گفته او، از طرف دیگر، با اینکه جهت خشک کردن برای مردان چندان اهمیت ندارد، زنان باید همیشه قاعده «خشک کردن از جلو به عقب» را رعایت کنند. این کار مانع از آن میشود که باکتریهای دور مقعد به پیشابراه دسترسی پیداکنند و به عفونت مجرای ادراری یا تحریک بیشتر فرج بینجامد.
به گفته لیوی، اگر بثورات، خونریزی یا ضایعه پوستی به وجود آمده باشد یا تحریک با این اقدامات برطرف نشود، وقت مراجعه به دکتر فرا رسیده است. هنگامی که میخواهید دوباره به دستمال توالت معمول بازگردید، مطمئن شوید محصولی را میخرید که حاوی رنگ، رایحه، لوسیون، نرمکننده یا سایر افزودنیها نباشد. همچنین به یاد داشته باشید که دستمال توالت دو یا سهلایه، معمولا از انواع تکلایه نرمتر است. (سلامت)
785
ادامه مطلب ...
علائم و نشانههای عفونت گوش در نوزادان
پزشکان آمریکایی تاکید کردند: تشخیص و درمان عفونت گوش در نوزادان حائز اهمیت است چرا که میتواند عامل بروز مشکلات و عوارض دیگر شود. اختلال شنوایی میتواند در رشد توانایی گفتاری و دیگر عوامل مهم در روند رشد نوزاد مشکل ایجاد کند.
عفونت گوش معمولا در گوش میانی اتفاق میافتد. نشانههای عفونت گوش در نوزادان شامل تب، حساسیت، خواب نامناسب و احساس کشیدگی در گوشها میشوند. همچنین پزشکان توصیه میکنند مصرف آنتیبیوتیک زمانی تجویز شود که بدون آن امکان درمان عفونت وجود ندارد و تجویز ناصحیح این نوع از دارو خود میتواند علائم بیماری را تشدید کند.
به اعتقاد پزشکان مصرف داروی استامینوفن یا ایبوپروفن مخصوص کودکان در تسکین درد ناشی از عفونت گوش موثر است هرچند والدین باید از دادن خودسرانه آنها به فرزندشان خودداری کنند. همچنین گزینه درمانی غیردارویی گرم کردن بیرون گوش است که میتوان با کمپرس آب گرم (نه داغ) شدت درد را کاهش داد.
به گزارش هلث دی نیوز، در صورتی که نوزاد در طول شش ماه، سه نوبت یا چهار نوبت در ظرف یک سال به عفونت گوش مبتلا شد میتوان از لولههای گوش استفاده کرد. این لولهها که طی عمل جراحی در گوش قرار داده میشوند با بیرون کشیدن مواد زائد از انباشت مایع جلوگیری میکنند. این جراحی اگرچه به بیهوشی نیاز دارد اما در مجموع فقط ۱۵ دقیقه طول میکشد. (ایسنا)
633
ادامه مطلب ...
عفونت ادراری در زنان؛ علائم و راههای پیشگیری
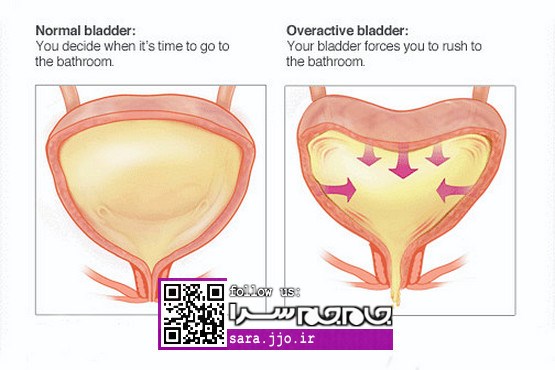
فرد سالم هنگام دفع ادرار نباید هیچ گونه احساس سوزش و ناراحتی داشته باشد اما اگر غلظت ادرار تغییر کند، نشانهای از بیماری مثانه است، در ناراحتی مثانه ادرار تیره رنگ میشود.
۱۸ درصدی عفونتهای ادراری در دختران جوان شایع است و حداکثر شیوع عفونتهای ادراری در دختران هنگام بلوغ و در زنان در سنین باروری است که با علایمی مانند تکرر ادرار، سوزش و بوی بد ادرار و گاه خون ادراری نمایان میشود.
عفونت مثانه یا cyctite بدون تب و لرز است و در صورت عدم درمان عفونت مثانه، خطر ایجاد عفونت کلیه افزایش مییابد. برخی از میکروبها به دلیل دارا بودن پرزهای چسبنده، نسبت به میکروبهای هم خانواده خود تهاجمیتر عمل میکنند که E-Coli از این گروه است. E-Coli شایعترین عامل عفونت ادراری است.
درباره عوامل مستعد کننده عفونتهای ادراری میتوان گفت که عوامل زمینهساز محیطی، کاهش مصرف میوهها و اختلال کارکرد مثانه، زمینهساز ایجاد عفونتهای ادراری هستند.
تحقیقات انجام شده در این زمینه طی سالیان متمادی نشان میدهد که ارتباط مستقیمی میان یبوست و عفونت ادراری وجود دارد، لذا کارکرد مناسب و منظم رودهها به طور روزانه موجب کاهش قابل ملاحظه ابتلا به عفونتهای ادراری در افراد مستعد عفونت میشود.
مصرف خودسرانه آنتیبیوتیک برای درمان این گونه عفونتها عوارضی به همراه دارد. بر هم زدن تعادل همزیستی مسالمتآمیز میکروبهای مجاری ادراری، واژن و رودهها مهمترین عارضه مصرف نابجای آنتیبیوتیک است و نامتعادل شدن فعالیت میکروبهای مفید و مضر در اثر مصرف نابجای آنتی بیوتیکها، موجب کاهش توان دفاعی بدن و افزایش مقاومت دارویی در برابر میکروبها میشود.
ایجاد عفونت ثانویه باکتریایی در سیستم ادراری نیز از عوارض مصرف نابجای آنتیبیوتیک است. اغلب عفونتهای ثانویه باکتریایی سیستم ادراری در برابر درمانهای آنتیبیوتیکی مقاوم هستند. بنابراین جهت پیشگیری از این عارضه باید آنتی بیوتیک تحت نظر پزشک متخصص مصرف شود.
رعایت نکات لازم هنگام مصرف آنتی بیوتیکها ضروری است. کامل کردن دوره درمانهای آنتیبیوتیکی همراه با مصرف منظم دارو، مصرف مقادیر فراوان میوهجات، سبزیها و لبنیات بویژه شیر در افرادی که تحت درمانهای آنتی بیوتیکی هستند و مصرف مقادیر کافی مایعات مهمترین نکاتی است که موجب تسهیل دفع ویروسها و میکروبها از سیستم ادراری و روده میشود.
برای درمان عفونتهایی که به رغم درمانهای اولیه بهبود نمییابند (خصوصا در مواردی که عفونت همراه با تب مقاوم است)، باید پس از انجام کشت ادرار و انجام آنتیبیوگرام، داروها توسط پزشک متخصص تجویز شود.
یبوست نیز در ایجاد عفونتهای ادراری نقش دارد. جهت دفع سریع میکروبها از سیستم ادراری باید روزانه حداقل یک نوبت رودهها به طور کامل تخلیه شود.
رعایت نکات لازم مانند نوشیدن آب فراوان، ۲ لیوان صبح ناشتا، یک لیوان در میانه روز، یک لیوان نیم ساعت قبل از صرف غذا یا یک ساعت پس از صرف غذا، جلوگیری از ایجاد رطوبت در لباس زیر و تخلیه کامل مثانه در هر نوبت دفع ادرار از عوامل موثر در پیشگیری از بروز عفونتهای مکرر ادراری در زنان بویژه در طول سفر محسوب میشوند. (دکتر سیمین وحیدی - جراح و متخصص کلیه و مجاری ادراری)
701
ادامه مطلب ...
علائم، نشانهها و روشهای درمان عفونت ادراری
میزان این شیوع در دوران بارداری افزایش مییابد و مشکلاتی را برای زن باردار به وجود میآورد و حتی اگر بموقع اقدام مناسبی صورت نگیرد عفونت ساده ادراری ممکن است به عفونت پیچیده تبدیل شود و احتمال آسیب شدید به کلیه و سقط جنین، مرگ جنین یا تولد زودرس وجود دارد. بنابراین خانمها باید علائم عفونت ادراری را بشناسند و در همان مراحل اولیه شروع بیماری به پزشک مراجعه کنند تا جلوی گسترش بیماری به بخشهای فوقانی دستگاه ادراری را بگیرند.
دستگاه ادراری را به دو قسمت فوقانی و تحتانی تقسیمبندی میکنند. کلیهها و حالبها دستگاه ادراری فوقانی هستند و مثانه و مجرای ادرار دستگاه ادراری تحتانی.
دستگاه ادراری در انسانها از کلیهها، حالب، مثانه و مجرای ادراری تشکیل شده است. عفونت ادراری اغلب در بخشهای انتهایی یعنی مجرای ادرار و مثانه اتفاق میافتد. اما گاهی عفونت از این قسمتها حرکت میکند و به بخشهای فوقانیتر دستگاه ادراری، یعنی حالبها و کلیهها میرسد که وضع را بسیار خطرناکتر میکند.
چرا عفونت ادراری؟
عفونتهای ادراری عمدتا از نوع باکتریایی هستند؛ باکتریهای موجود در پوست، روده، مدفوع و... باعث وجود عفونت ادراری در زنان میشوند (افرادی که بهداشت فردی خود را رعایت میکنند کمتر دچار عفونت ادراری میشوند.)
قبل از بروز علائم عفونت ادراری در صورتی که باکتری اطراف مجرا وجود داشته باشد، وارد مجرا میشود و در آنجا رشد و تکثیر پیدا میکند. عواملی که باعث تسهیل در این روند میشوند عبارتند از؛ رابطه زناشویی، گذاشتن سوند ادراری، آلودگی واژن زن به مدفوع و فشردگی حالب کلیه توسط رحم بزرگ (در زنان باردار) و انسداد حالب، ناشی از فشار رحم به آن.
علت افزایش شیوع عفونت ادراری در زنان باردار
تغییرات هورمونی در زنان باردار باعث تغییراتی در دستگاه ادراری میشود. هورمون پروژسترون موجب اتساع حالبها میشود. در این حالت، عضلات حالب شلتر میشود و انقباضات کافی برای تخلیه حالب وجود ندارد. علاوه بر آن رحم در ماههای آخر بارداری بزرگ میشود و به حالبها و مثانه فشار وارد میکند. این نیز باعث ایجاد مشکل برای تخلیه ادرار میشود. غیر از این دو مورد مهم در تاخیر تخلیه ادرار، مورد بعدی وجود هورمونهای بارداری است که از خاصیت اسیدی ادرار میکاهند. همچنین در ادرار این افراد قند بیشتری هم وجود دارد. این دو مورد هم از عواملی هستند که وضع را برای عفونت مهیا میکنند.
علائم عفونت ادراری
عفونت ادراری معمولا با علائمی همراه است؛ زنان مبتلا به آن دارای تکرر و احساس فوریت در دفع ادرار هستند. همچنین هنگام ادرار به سختی این کار را انجام میدهند. احساس سوزش، فشار و درد در زیر شکم و کمر (بخصوص در ناحیه لگن) دارند، رنگ ادرار کدر و معمولا بدبو است و گاهی نیز خون در ادرار دیده میشود. البته خون در ادرار با چشم قابل مشاهده نیست و معمولا در آزمایشگاه دیده میشود. این علائم نشان میدهد که دستگاه ادراری تحتانی، یعنی مجرای ادرار و مثانه، گرفتار است؛ اما وقتی بیمار با نشانههایی مانند تب و لرز، تعریق، تهوع و استفراغ، درد و حساسیت در پهلوها و حال عمومی خراب به پزشک مراجعه میکند، نشانه وخیم بودن اوضاع است؛ چون این علائم حکایت از این دارد که دستگاه ادراری فوقانی، یعنی کلیهها و حالبها، درگیر شدهاند. در این موارد بیماران حتما باید در بیمارستان بستری شوند و آنتیبیوتیک وریدی دریافت کنند و کاملا تحت نظر باشند.
عفونت ادراری همیشه علامتدار نیست
عفونت ادراری گاهی اوقات بیعلامت است؛ یعنی بهطور اتفاقی و در آزمایش ادرار مشخص میشود که میزان باکتری در ادرار بالاست. حتی اگر علامتی هم وجود نداشته باشد عفونت ادراری در خانمهای حامله باید درمان شود. عفونت ادراری بدون علامت باعث زایمان زودرس میشود. چنین نوزادانی کموزن هستند و مشکلاتی در بدو تولد دارند (مهمترین مشکل نوزادان زودرس، نارس بودن ریههاست. چنین نوزادانی قادر به تنفس خودبهخودی نیستند و برای ادامه بقا باید تا مدتی در دستگاهی به نام انکوباتور قرار گیرند و اکسیژن دریافت کنند). عفونت ادراری بدون علامت خطرناک است و احتمال گسترش آن به کلیهها خیلی زیاد و حدود 40 درصد است. این بیماری باید خیلی زود درمان شود. اغلب موارد با درمان مناسب خیلی زود مشکل بیمار برطرف میشود؛ ولی گاهی اوقات در بعضی از خانمها عفونت، دوباره برمیگردد و ممکن است لازم باشد بیمار تا پایان دوره بارداری دارو مصرف کند.
چه آزمایشی لازم است؟
خانمهای باردار به محض مشاهده علائم باید به پزشک مراجعه کنند. آزمایش ادرار کمهزینه و ساده است و میتواند وجود باکتری در ادرار را ثابت کند. آزمایش ادرار از نوع کشت باید باشد. در کشت ادراری علاوه بر اثبات وجود باکتری میتوان نوع آن را نیز مشخص کرد و با توجه به آن دارو تجویز کرد؛ البته به محض اثبات وجود عفونت ادراری در مادر باردار و قبل از دریافت جواب آزمایش، درمان باید شروع شود.
درمان
درمان عفونت ادراری دارویی است؛ دارو از نوع آنتیبیوتیک است و بیمار باید حداقل هفت روز بهطور مرتب دارو مصرف کند. علائم بیمار ظرف سه روز از بین میروند، ولی بیماران باید همه داروهایی که پزشک تجویز کرده تا آخر مصرف کنند. بعد از اینکه علائم کاملا برطرف شد و داروها به اتمام رسید، به تکرار آزمایش و کشت ادرار نیاز است. همه زنانی که دچار عفونت ادراری در طول بارداری میشوند، حتما باید تحتنظر پزشک باشند؛ چون ممکن است پزشک این آزمایش را چند بار درخواست کند.
توجه
همانطور که در ابتدا ذکر شد بهداشت فردی نقش مهمی در پیشگیری از این بیماری دارد. بنابراین خانمها باید دقت کنند که هنگام گرفتن طهارت خود را از جلو به عقب تمیز کنند. همچنین باید دقت داشته باشند هنگام برقراری رابطه زناشویی قبل و بعد از آن حتما مثانه خود را خالی کنند. استفاده از دوش واژینال ممنوع است. استفاده از ژل مرطوبکننده هنگام رابطه زناشویی نیز توصیه نمیشود، مگر اینکه ژل از نوع محلول در آب باشد. لباسهای زیر باید نخی باشند و هر روز تعویض شوند. خانمهای باردار باید حداقل هشت لیوان در روز آب مصرف کنند. همچنین افرادی که به عفونت ادراری مبتلا هستند باید مصرف مایعات خود را به مقدار زیادی بالا ببرند. رابطه زناشویی نامتعارف نیز ممکن است به عفونتهای خطیر ادراری و رحم و لگن منجر شود. (جام جم سرا/ دکتر محمدرضا صفرینژاد - متخصص و جراح بیماریهای کلیه و مجاری ادراری/ سیب، ضمیمه سه شنبه روزنامه جام جم)
ادامه مطلب ...