مجله مطالب خواندنی
سبک زندگی، روانشناسی، سلامت،فناوری و ....مجله مطالب خواندنی
سبک زندگی، روانشناسی، سلامت،فناوری و ....علائم و درمان بیماری نارسایی قلب
[ad_1]نارسایی قلب چیست؟
نارسایی قلب به معنای بی کفایتی قلب در پمپ کردن خون است. نارسایی قلب به معنای ایست کار قلب یا حمله قلبی نیست (البته افرادی که مبتلا به نارسایی قلب هستند، اغلب سابقه حمله قلبی در گذشته داشتهاند).
نارسایی قلب را نارسایی احتقانی قلب (CHF) نیز مینامند. احتقان به معنی تجمع مایعات در بدن به علت کاهش توانایی پمپاژ خون توسط قلب است. علایم نارسایی قلبی در طول هفته ها و ماه ها متعاقب ضعیف تر شدن قلب و توانایی کمتر آن برای پمپ کردن خون براساس نیازهای بدن ایجاد می شوند. نارسایی قلب اغلب منجر به بزرگ شدن قلب (بطن چپ) می شود.
نارسایی قلب معمولا در سمت چپ قلب رخ می دهد
نارسایی قلب ممکن است در اثر اختلال سمت راست یا سمت چپ و یا هر دو سمت قلب رخ دهد. معمولا نارسایی قلب در سمت چپ قلب رخ میدهد. سمت چپ قلب قدرتمندتر بوده و خون را به سراسر بدن پمپ میکند. دهلیز چپ قلب، خون را از ریهها تحویل گرفته و آن را به بطن چپ میفرستد و از آنجا خون وارد گردش خون عمومی بدن میشود. اگر بطن چپ قلب، ضعیف شود و نتواند خون دریافتی را کاملا به جلو پمپ نماید، خون به سمت عقب و به داخل ریهها پس میزند.
وقتی که بطن چپ نتواند به درستی منقبض شود، نارسایی سیستولی قلب روی میدهد. در نارسایی سیستولی قلب، با هرضربان قلب مقادیرکافی خون به سراسر بدن پمپ نمیشود. وقتی که دیوارههای عضلانی قلب سفت میشوند و نمیتوانند به حد کافی شل (ریلکس) شوند، نارسایی دیاستولی رخ میدهد. در نارسایی دیاستولی، قلب سفت شده و نمیتواند در بین انقباضات از خون کافی پر شود.
در هر دو حالت (نارسایی سیستولی و نارسایی دیاستولی) خون وارده شده به سمت چپ قلب به سمت عقب یعنی به داخل بافت ریه پس میزند. وقتی که تجمع خون در رگهای کوچک ریهها (مویرگها) به نقطه بحرانی رسید، خون به داخل کیسههای هوایی (آلوئولها) نشت کرده و احتقان ریوی ایجاد میشود. این تجمع خون که موسوم به “ادمریوی” میباشد، تنفس را دشوار میکند.
نارسایی قلبی در سمت راست قلب
بیماری نارسایی قلب ممکن است سمت راست قلب را نیز متاثر کند. نارسایی سمت راست قلب به دلیل بیماری ریوی یا در نتیجه نارسایی سمت چپ قلب اتفاق میافتد. سمت راست قلب، خون برگشتی از بدن را دریافت میکند و آن را به داخل ریهها پمپ میکند تا اکسیژنه شود. ممکن است سمت راست قلب توسط فشار برگشتی ناشی از نقص بطن چپ آسیب ببیند. وقتی که توانایی سمت راست قلب برای پمپاژ خون، کاهش مییابد، خون به سمت عقب یعنی به داخل سیاهرگها برمیگردد و باعث تورم بافتها و اعضای بدن میشود.
این نوع ادم ناشی از نارسایی قلبی سمت راست بیشتر در ساقها، مچ پاها و پاها دیده میشود. سیاهرگهای گردن نیز ممکن است در اثر این نوع نارسایی قلبی متورم شوند. اندامهای شکمی بویژه کبد و حفره شکمی که شامل رودهها میباشد نیز ممکن است بزرگ و حساس شوند که باعث میشوند شما احساس تهوع یا پری شکمی نمایید.
علت نارسایی قلب چیست؟

نارسایی قلب به علت فشار خون بالا، آریتمی یا دیابت رخ می دهد
بیماری نارسایی احتقانی قلب علل متفاوتی دارد. گاهی اوقات علت اصلی آن یافت نمی شود. شایعترین علت نارسایی قلب در زیر لیست می شود:
• نارسایی قلب گاهی به علت بیماری شریان کرونری (تنگی عروق خون دهنده به قلب) رخ می دهد، اغلب افرادی که نارسایی قلب دارند قبلاً دچار حمله قلبی شده اند.
• مشکلات عضله قلب (کاردیومایوپاتی) نیز از علل نارسایی قلب است
• فشار خون بالا (هیپرتانسیون) نیز می تواند منجر به نارسایی قلب شود
• مشکلات هرکدام از دریچه های قلب نیز باعث بیماری نارسایی قلب می شود
• نارسایی قلب گاهی به علت ضربان غیرطبیعی قلب (آریتمی) رخ می دهد
• مواد سمی (مثل مصرف الکل) نیز یکی از علل نارسایی قلب است
• بیماری مادرزادی قلبی (مشکل قلبی که از بدو تولد وجود داشته است)
• نارسایی قلب به علت دیابت و یا مشکلات تیروئیدی نیز رخ می دهد
علایم نارسایی قلب چیست؟

یکی از علائم نارسایی قلب سرفه و خس خس سینه به صورت مزمن است
بعضی از افراد مبتلا به نارسایی قلب، علایم کمی از خود نشان میدهند. در زیر علائمی که ممکن است در افراد مبتلا به نارسایی قلب دیده شود، ذکر شده است:
√ تنگی نفس (خصوصا زمان راهرفتن، بالا رفتن از پلهها یا فعالیت)
√ تنگی نفس هنگام درازکشیدن نیز از نشانه های نارسایی قلب است
√ کاهش اشتها
√ تنگی نفس ناگهانی شبانه که باعث بیدار شدن از خواب میشود.
√ خستگی یا ضعف عمومی (شامل کاهش توانایی در ورزش کردن) نیز می تواند یکی از علائم بیماری نارسایی قلب باشد.
√ تورم پا
√ تورم شکم یا احساس پری در شکم
√ ضربان قلب سریع یا نامنظم
√ افزایش وزن ناگهانی (۵ درصد یا یک کیلوگرم در روز برای ۳ روز پیاپی)
√ سرفه و خسخس سینه بهطور مزمن نیز می تواند یکی از نشانه های نارسایی قلب باشد.
√ تهوع
در صورت بروز هر یک از این علایم مربوط به بیماری نارسایی قلب به پزشک مراجعه کنید، خصوصاً اگر سابقه بیماری قلبی دارید.
تشخیص بیماری نارسایی قلب

از راههای تشخیص بیماری نارسایی قلب، دادن آزمایش خون و گرفتن نوار قلب است
پزشک سوالاتی در مورد علایم بیماری و سابقه پزشکی از بیمار میپرسد. سپس بیمار را معاینه میکند و ممکن است تستها و آزمایشات زیر را درخواست کند:
– آزمایش خون
– آزمایش ادرار
– عکس قفسهسینه
– نوار قلب (ECG)
– اکوکاردیوگرام قلب
– رادیونوکلید ونتریکولوگرافی
یکی از راههای تشخیص نارسایی قلب، گرفتن نوار قلب است. در واقع نوار قلب فعالیت الکتریکی قلب را ضبط میکند. به وسیله نوار قلب میتوان مشکلات ریتم قلب یا برخی از آسیبها و نارسایی های قلبی را تشخیص داد. در اکوکاردیوگرام قلب، پزشک میتواند به وسیله امواج صوتی شکل قلب را ببیند. در این تست پزشک میتواند چگونگی پمپاژ قلب وضعیت دریچه های قلبی و برخی دیگر از مشخصات قلب را بررسی کند.
از دیگر راههای تشخیص نارسایی قلب رادیونوکلید ونتریکولوگرافی است. در رادیونوکلید ونتریکولوگرافی، مقدار خیلی کمی از ماده رادیواکتیو به داخل خون تزریق میشود. این ماده به سمت قلب حرکت میکند. بهوسیله دوربین مخصوصی پزشک میتواند پمپاژ قلب را مشاهده کند. ماده رادیواکتیوی که در این تست استفاده میشود بیضرر است و پس از اتمام تست، بهطور کامل از بدن دفع میشود.
درمان نارسایی قلب
در درمان نارسایی قلب اولین قدم، برطرف کردن علل زمینه ای است. کنترل فشار خون بالا در مراحل اولیه میتواند منجر به برگشت نارسایی قلب شود. اصلاح دریچه های قلب در هنگامی که عارضه غیر قابل برگشت قلبی ایجاد نشده باشد اغلب منجر به بهبود کامل بیماری نارسایی قلب می شود.
در بیماران مبتلا به سکته های قلبی، پیشگیری از سکته های مجدد از تشدید نارسایی قلبی و تخریب بیشتر عضلانی جلوگیری می نماید. کنترل عوامل خطر ساز در این زمینه حائز اهمیت می باشد.
درمان دارویی نارسایی قلب
نارسایی قلب در مواردی که غیر قابل برگشت شده باشد، نارسایی معمولاً پیشرفت کننده بوده و درمانهای دارویی برای کاهش سرعت پیشرفت نارسایی قلب و یا توقف آن مورد استفاده قرار می گیرد. مهار کننده های آنژیوتانسین (کاپتوپریل، انالاپریل، لوزارتان و…)، داروهای مهار کننده سمپاتیک (کارودیلول، متوپرولول، …) و اسپرینولاکتون در کنترل پیشرفت نارسایی قلب و افزایش طول عمر بیماران بسیار مفید می باشند.

نارسایی قلب در مواردی که غیر قابل برگشت شده باشد از درمانهای دارویی استفاده می شود
داروهای دفع کننده مایعات (فوروزماید)، گشادکننده های وریدی (نیترات ها) و داروی های افزایش دهنده قدرت عضلانی (دیگوکسین) برای کاهش علایم نارسایی قلب کاربرد دارند. داروهای ضد آریتمی و استفاده از دفیبریلاتور داخل بطنی (ICD ) نیز گاهاً برای درمان نارسایی قلب لازم می شود.
در موارد نارسایی شدید قلب استفاده از پیس میکرهای سه حفره ای ویژه با ایجاد هماهنگی در انقباض عضلانی قلب، در صورت استفاده در بیماران کمک شایانی به رفع علایم نارسایی قلب کرده و احتمالاً باعث افزایش طول عمر بیماران می شود. نهایتاً در مواردی که نارسایی قلب توسط روشهای دارویی و موارد مطرح شده قابل کنترل نمی باشد، پیوند قلب تنها گزینه موجود می باشد.
در چه شرایطی به پزشک مراجعه کنیم؟

یکی از علائم نارسایی قلب تنگی نفس شدید است
¤ هرگاه تنگی نفس داشتید یا در پاها و قوزکها دچار تورم شدید باید با پزشکتان تماس بگیرید. همچنین اگر در طول یک تا دو روز ۵-۳ پوند ( هر پوند معادل ۴۵۰ گرم است) وزن اضاف کردید باید با او تماس بگیرید.
¤ برای اینکه وزن خود را مرتب چک کنید لازم است تا هر روز صبح قبل از ادرار کردن و پس از اینکه چیزی خوردید خود را وزن کنید.
¤ شما باید هر گاه سؤالی در مورد بیماری نارسایی قلب و وضعیت خود یا داروهایتان دارید با پزشکتان تماس بگیرید.
گردآوری: بخش سلامت بیتوته
منابع:
bahmanarrhythmia.com
salamat.gov.ir
[ad_2]
لینک منبع
بازنشر: مفیدستان
عبارات مرتبط با این موضوع
قلب انواع ، علت، علائم و نشانه های بیماری های قلب و …انواع ، علل، علائم و نشانه های بیماریهای قلب و عروق مطالب مرتبط آشنایی با عوامل خطر قلب نارسایى قلب علت ، علائم ، درماننارسایى قلبى مزمن نارسائى قلبى وضعیتى است که در آن قلب توانائى پمپاژ خون بمقدار بزرگ شدن قلب؛ علل، علائم و درمانعلائم بزرگ شدن قلب افزایش اندازه قلب در افراد مختلف متغیر است و در برخی افراد نشانه بیماری،درمان بیماری،علائم بیماری،انواع بیماریدرمان بیماری درمان جوش صورتبیماری پوستیتکرر ادراربیماری زنان بیماری هادرمان بیماری هادرمان پرکاری تیروئید چه علائمی دارد و چطور درمان میشود؟…بیماریهااز سوی دیگر، این علائم در یک خانم نوجوان ممکن است بصورت افزایش انرژی خودش را نشان بدهد علائم شایع بیماری پارکینسون، پارکینسون، علائم …بیماری پارکینسونبیماری پارکینسون و درمان آنبیماری پارکینسون چیستبیماری پارکینسون علائم زونا و روش های درمان زونا آکاسلامت ، درمان بیماری ها ، مقالات پزشکی ، اطلاعات دارویی ، تغذیه ، رژیم درمانی کپی بیماری های قلب و عروق واقعیت درباره نارسایی قلبی نارسایی قلبی یک اتفاق آنی و ناگهانی نظیر سکته قلبی نیست و آشنایی با علائم بیماریهای قلبی عروقی و روش های پیشگیری و بیماریهای قلب در راس علل مرگ هر دو گروه مردان و زنان قرار دارد و حمله قلبی عبارت بیماری لوپوس چیست و چگونه درمان می شود؟ کوکابیماری لوپوس چیست و چگونه درمان می شود؟ لوپوس نوعی بیماری التهابی مزمن است که در آن قلب انواع ، علت، علائم و نشانه های بیماری های قلب و عروق انواع ، علل، علائم و نشانه های بیماریهای قلب و عروق مطالب مرتبط آشنایی با عوامل خطر بیماری قلب نارسایى قلب علت ، علائم ، درمان نارسایى قلبى مزمن نارسائى قلبى وضعیتى است که در آن قلب توانائى پمپاژ خون بمقدار کافى بزرگ شدن قلب؛ علل، علائم و درمان نارسایی قلب به این علت پیش میآید که عضله قلبی ضخیم یا نازک شده، قادر به پمپاژ مناسب خون بیماری،درمان بیماری،علائم بیماری،انواع بیماریدرمان بیماری ها درمان جوش صورتبیماری پوستیتکرر ادراربیماری زنان بیماری هادرمان بیماری هادرمان زود پرکاری تیروئید چه علائمی دارد و چطور درمان میشود؟ … بیماریها سلام ممنون بابت پست من ۲۲ سالمه و تا شش ماهه پیش دختر بسیار خونسرد و آروم و منطقی بودم از علائم شایع بیماری پارکینسون، پارکینسون، علائم پارکینسون بیماری پارکینسونبیماری پارکینسون و درمان آنبیماری پارکینسون چیستبیماری پارکینسون علائم زونا و روش های درمان زونا آکا سلامت ، درمان بیماری ها ، مقالات پزشکی ، اطلاعات دارویی ، تغذیه ، رژیم درمانی کپیرایت © بیماری های قلب و عروق واقعیت درباره نارسایی قلبی نارسایی قلبی یک اتفاق آنی و ناگهانی نظیر سکته قلبی نیست و قلب آشنایی با علائم بیماریهای قلبی عروقی و روش های پیشگیری و بیماریهای قلب در راس علل مرگ هر دو گروه مردان و زنان قرار دارد و حمله قلبی عبارت است بیماری لوپوس چیست و چگونه درمان می شود؟ کوکا بیماری لوپوس چیست و چگونه درمان می شود؟ لوپوس نوعی بیماری التهابی مزمن است که در آن سیستم درمان بیماری نقرس چیست درمان بیماری الزایمر درمان بیماری پارکینسون درمان بیماری ام اس راههای درمان بیماری زونا درمان بیماری هپاتیت ب درمان بیماری لیکن پلان درمان بیماری پوستی صدف
ادامه مطلب ...
این علائم پوستی از آلرژی خبر می دهند
[ad_1]به گزارش جام جم آنلاین به نقل از باشگاه خبرنگاران ، علیرضا قریب متخصص پوست و مو گفت: آلرژی های پوستی به دو صورت تماس بدن با مواد حساسیت زا و مصرف برخی مواد خوراکی ایجاد می شود.
وی ادامه داد: اکنون به دلیل افزایش استفاده از فرآورده های زیبایی و ترکیبات مختلف بر روی پوست آلرژی های پوستی شیوع پیدا کرده است.
قریب بیان کرد: واکنش افراد در برابر آلرژی ها متفاوت است و عموما واکنش ها در انواع و درجات مختلف ایجاد می شود که گاهی به صورت خارش و در مواقعی به صورت خیلی پیشرفته و خطرناک دیده می شوند.
این متخصص پوست و مو تصریح کرد: علت ایجاد آلرژی به دلیل وجود برخی مواد حساسیت زا است و در اثر تماس با بدن موجب تحریک سیستم ایمنی می شوند که به صورت خارش، قرمزی، کهیر، تاول و ضایعات مختلف ایجاد قابل مشاهده است.
وی عنوان کرد: داروهای زیادی برای درمان آلرژی ها وجود دارد که افراد نباید خودسرانه از آنها استفاده کنند و باید تحت نظر متخصص پوست تجویز شود.
قریب اظهار داشت: متاسفانه امروزه در برخی از کلینیک ها و مطب ها از موادی برای درمان افراد استفاده می شوند که استاندارد نبوده و موجب عوارض در آنها می شود. مثلا در برخی کرم ها مانند کرم های ضدلک برای ایجاد رایحه معطر به آن ترکیباتی اضافه می کنند که موجب ایجاد آلرژی در فرد می شود.
وی افزود: برخی داروهای لایه بردار موجب حساسیت و عوارض در شخص می شود که ممکن است عوارض آن تا مدت ها باقی بماند، توصیه می شود این داروها شناخته شده و از نظر آسیب رسانی به افراد مورد بررسی قرار گیرند.
این متخصص پوست و مو یادآور شد: توصیه می شود افراد داروهای پوستی را حتما تحت نظر پزشک متخصص استفاده کنند و در صورت ایجاد آلرژی، استفاده از دارو را متوقف کنند.
[ad_2]
لینک منبع
بازنشر: مفیدستان
عبارات مرتبط با این موضوع
حساسیت پوستی و انواع آن اگزما اگزما از انواع حساسیتهای پوستی است روی سطوح بیرونی پوست بروز میکند و به با آلرژی فصلی چه کنیم؟آلرژی واکنش افراطی سیستم ایمنی بدن به عوامل مختلف و موادی است که به طور طبیعی بیضرر آلرژی یا حساسیت کودکان، حساسیت بچه، علل …علائم آلرژی در دوران بارداری چیست؟ پیشگیری از بروز آلرژی های مختلف فصلی درمان های کاروفناوری کَلالهبه وبلاگ کاروفناوری کلاله خوش آمدید دوستان لطف نمایید در نظر سنجی کاروفناوری که در سرماخوردگی،درمان سرماخوردگی،علائم سرما خوردگی،علل …درمان سرماخوردگی سرماخوردگی عفونت دستگاه تنفسی فوقانی است که به راحتی منتقل می شودمن پرستارم علائم بیماری سرطان استخوانسنکوپ یا غش، یک حالت نیمه بیهوشی و ملایم تر از شوک است در این حالت فرد دچار بی بیماری،درمان بیماری،علائم بیماری،انواع بیماریدرمان …درمان جوش صورتبیماری پوستیتکرر ادراربیماری زنان بیماری هادرمان بیماری هادرمان پرستاری از بیماران بعد از بیهوشی در بخش …اتاق عملدر بیمارانی که به طور مستقیم از اتاق عمل به بخش مراقبت های ویژه منتقل و پذیرش می شوند بیماری های دستگاه گوارش بهارستان سلامت و …پیشگیری از این بیماری با ترک سیگار و الکل میتواند صورت گیرد افرادی که به داروهای ترانسفوزیون خون و فرآورده های خونی و مراقبتهای …اتاق عملشدیدترین عوارض هیپوتانسیون ، نارسایی کلیه و می باشد افزایش فشار خون ممکن است حساسیت پوستی و انواع آن اگزما اگزما از انواع حساسیتهای پوستی است روی سطوح بیرونی پوست بروز میکند و به صورت دانه کاروفناوری کَلاله دانلود گجت کاروفناوری کلاله دوستان ارجمند برای اینکه کاروفناوری را همیشه در دسکتاپ با آلرژی فصلی چه کنیم؟ آلرژی واکنش افراطی سیستم ایمنی بدن به عوامل مختلف و موادی است که به طور طبیعی بیضرر است آلرژی یا حساسیت کودکان، حساسیت بچه، علل حساسیت کودک، درمان علائم آلرژی در دوران بارداری چیست؟ پیشگیری از بروز آلرژی های مختلف فصلی درمان های مختلف من پرستارم علائم بیماری سرطان استخوان سنکوپ یا غش، یک حالت نیمه بیهوشی و ملایم تر از شوک است در این حالت فرد دچار بی خبری سرماخوردگی،درمان سرماخوردگی،علائم سرما خوردگی،علل سرما خوردگی سرما خوردگی،درمان سرماخوردگی،علائم سرما خوردگی،علل سرما خوردگی،درمان فوری سرما خوردگی بیماری،درمان بیماری،علائم بیماری،انواع بیماریدرمان بیماری ها درمان جوش صورتبیماری پوستیتکرر ادراربیماری زنان بیماری هادرمان بیماری هادرمان زود پرستاری از بیماران بعد از بیهوشی در بخش پرستاران اتاق عمل در بیمارانی که به طور مستقیم از اتاق عمل به بخش مراقبت های ویژه منتقل و پذیرش می شوند، اساس طب سنتی گیاهی حکیم عباس سردردها قسمت اول مقدمه سردرد یکی از بغرنج ترین مسائل طب داخلی به شمار می رود، زیرا بین انواع گوناگون آن فقط
ادامه مطلب ...
علائم و درمان بیماری نقرس
[ad_1]بیماری نقرس در نتیجه افزایش سطح اسید اوریک در خون ایجاد می شود. شیوع بیماری نقرس در زنان ۹ برابر مردان است.درمان بیماری نقرس معمولا شامل استفاده از دارو میشود.
بیماری نقرس چیست؟
نقرس نوعی بیماری التهابی است که به علت تجمع و رسوب اسید اوریک در بافت های بدن و بخصوص در مفاصل ایجاد می شود. نقرس یک شکل دردناک آرتروز (ورم مفاصل) است که گاهی اوقات به این شرایط التهاب مفصل نقرسی نیز گفته می شود.
رایج ترین محل تشکیل نقرس در افراد در بخش کروی انگشت شست بزرگ پا است؛ با این وجود مفاصل پا، قوزک، زانو، دست ها و آرنج نیز می توانند تحت تاثیر این مشکل قرار گیرند. در هر حال وارد شدن آسیب به خاطر بیماری نقرس به بیش از یک یا دو مفصل بدن بطور همزمان شرایطی غیر عادی و نادر محسوب می شود.
بیماری نقرس چه کسانی را گرفتار می کند؟
شیوع بیماری نقرس در زنان ۹ برابر مردان است. ابتلای مردان بیشتر بعد از دوره بلوغ بوده و بیشترین ابتلا در سنین بالاتر از ۷۵ سال می باشد. در زنان حملات نقرس بیشتر بعد از یائسگی ایجاد می شود.
لازم به ذکر است که به دلیل جنبه های وراثتی نقرص، اگر والدین مبتلا به نقرس باشند، احتمال ابتلا به نقرس در فرزندان آنها ۲۰ درصد خواهد بود.
علت و دلایل بیماری نقرس:

اگر والدین مبتلا به نقرس باشند، احتمال ابتلا به نقرس در فرزندان آنها ۲۰ درصد خواهد بود
بیماری نقرس در نتیجه افزایش سطح اسید اوریک در خون ایجاد می شود. اسید اوریک بطور طبیعی در بدن انسان تولید می شود. در حالت عادی این ماده در خون حل نمی شود و کلیه ها آن را به عنوان بخشی از اجزای اوره از بدن دفع می کند.
دفع کمتر از حد لازم یا تولید بیش از حد اسید اوریک در بدن می تواند باعث شود سطح این ماده در خون انسان افزایش پیدا کند. هنگامی که این شرایط مشاهده شود، امکان تشکیل و تجمع کریستال های اسید اوریک در مفاصل افزایش پیدا می کند و این شرایط باعث ابتلای فرد به نقرس می شود. به هر حال، همه افرادی که با افزایش سطح اسیداوریک در بدن خود مواجه می شوند، به بیماری نقرص مبتلا نمی گردند.
در عمل فاکتورهای ریسک متعدد می تواند با ابتلای فرد به بیماری نقرس ارتباط داشته باشند که این موارد به شرح زیر هستند:
◊ چاقی
◊ جذب بالای الکل
◊ مسائل ژنتیکی
◊ جذب بالای مواد غذایی که دارای سطح بالای پورین هستند (برای مثال بعضی از غذاهای دریایی و بعضی از انواع گوشت ها)
◊ مصرف داروهای خاص مثل دیورتیک (قرص های سیال)
◊ وارد شدن آسیب به یک مفصل
◊ ابتلا به بیماری های کلیه به صورت مزمن
علایم بیماری نقرس:

بیماری نقرس معمولا انگشت شست پا را تحت تاثیر قرار میدهد
نشانه های و علایم بیماری نقرس تقریبا شدید بوده و معمولا ناگهانی و در شب اتفاق میافتند، علائم بیماری نقرس شامل:
♦ درد شدید مفاصل. بیماری نقرس معمولا انگشت شست پا را تحت تاثیر قرار میدهد، اما ممکن است در مفاصل دیگر از جمله مفاصل پا، زانو، آرنج و یا دستهایتان هم رخ دهد. درد ایجاد شده توسط نقرص معمولا در ۱۲ تا ۲۴ ساعت اولیه در بیشترین حد خود است.
♦ باقی ماندن درد مفاصل. بعد از فارام شدن درد شدید اولیه، بعضی از مفاصل ممکن است از چند روز تا چند هفته ملتهب و دردناک باشند. هرچه این بحملات این بیماری قدیمی تر شود، درد آن بیشتر باقی میماند.
♦ التهاب و سرخی. مفصل و یا مفاصل مبتلا متورم، حساس و قرمز میشوند.
عوارض ابتلا به نقرس

کریستالهای اورات جمع شده در دستگاه ادراری فرد مبتلا به نقرس باعث سنگ کلیه میشود
افرادی که مبتلا به بیماری نقرس هستند، در خطر ابتلا به بیماریهای شدیدتر ازجمله:
• نقرس پیشرفته. نقرس درمان نشده میتواند باعث انباشته شدن کریستالهای اسید اوریک زیر پوست و در گرههایی که به آن ها توفی (TOE-fi) میگویند، شود. توفی میتواند در نواحی مختلفی همچون انگشتان، دستها، پا، آرنج و یا تاندون آشیل بوجود آید. هرچند که توفی معمولا دردناک نیست اما هنگام حملات نقرسی میتواند حساس و متورم شود.
• سنگ کلیه. کریستالهای اورات ممکن است در دستگاه ادراری افراد مبتلا به نقرس جمع شده و باعث بوجود آمدن سنگ کلیه شود. البته داروهایی برای کاهش خطر ابتلا به سنگ کلیه وجود دارد.
تشخیص بیماری نقرس:

پزشک می تواند با بررسی مفصل آسیب دیده بیمار ابتلا به نقرس را تشخیص دهد
روش های تشخیص بیماری نقرس می تواند شامل چند مورد یا تمام روش های زیر باشد:
ο معاینه فیزیکی:
پزشک می تواند با بررسی مفصل آسیب دیده بیمار و توجه به ورم و التهاب ایجاد شده، نقاط دردناک و دامنه حرکتی مفصل بیمار ابتلا به نقرس را تشخیص دهد.
ο آزمایش های پزشکی:
آزمایش خون می تواند مشکلات غده تیروئید یا پارا تیروئید شما و نیز عدم توازن احتمالی مواد معدنی را در ارتباط با ابتلا به بیماری نقرس مشخص کند. پزشک همچنین می تواند از یک سوزن برای نمونه گیری از مایع درون مفصل آسیب دیده استفاده کند. در ادامه وجود کریستال های اسید اوریک در این مایع در آزمایشگاه مورد بررسی قرار خواهد گرفت.
ο عکس برداری:
عکس برداری رادیولوژی از مفصل آسیب دیده می تواند شواهد مربوط به آسیب دیدگی مفصل را به همراه تجمع کریستال در غضروف آن مشخص کند.
درمان بیماری نقرس:

داروهای درمان نقرس میتوانند برای درمان حملات بیماری نقرس تجویز شود
درمان نقرس معمولا شامل استفاده از دارو میشود. داروهای درمان نقرس میتوانند برای درمان حملات بیماری و پیشگیری از بازگشت حملات نقرسی و یا برای کاهش عوارض بیماری مانند توفی یا سنگ کلیه تجویز شوند.
داروهای درمان نقرس:
داروهایی که برای درمان بیماری نقرس استفاده میشوند، شامل:
داروهای ضد التهابی غیر استروئیدی (NSAIDs). شامل داروهایی همچون ایبوبروفن، ناپروکسن و یا داروهای قوی تر که برای دریافت آنها نیاز به نسخه پزشک است همچون، ایندومتاسین (Indocin) میشوند، که برای کاهش التهاب و درد استفاده میشوند.
* کلشی سین (Colchicine). اگر داروهای NSAIDs برای شما قابل تجویز نباشد، پزشک از این مسکن کلشی سین برای شما استفاده میکند.
*کورتیکواستروئیدها (Corticosteroids). پزشکان ممکن است از داروهای کورتیکواستروئید برای کاهش درد و التهاب بیماری نقرس استفاده کند، این داروها در دوشکل خوردنی و تزریقی تجویز میشوند، از عوارض جانبی کورتیکواستروئیدها میتوان به:
– نازک شدن استخوان ها
– درمان دیر و ضعیف زخم ها
– کاهش قدرت مبارزه با عفونت
برای کاهش این عوارض پزشکتان سعی میکند، کم ترین میزانی که برای شما کفایت میکند، از این داروها تجویز کند.
داروهایی برای پیشگیری از بیماری نقرس:
درصورتی که شما تنها چندبار در سال دچار حملات نقرس میشوید و یا اینکه حملاتتان پی در پی نبوده اما دردناکاند، پزشکتان ممکن است داروهایی برای کاهش خطر ابتلا به نقرص و عوارض نقرس برای شما تجویز کند، این داروها شامل:
– داروهایی که جلوی تولید اسید اوریک را میگیرند.
– داروهایی که دفع اسید اوریک را بهبود و افزایش میبخشند.
درمان خانگی نقرس:

برای درمان بیماری نقرس از مصرف الکل خودداری کنید
هرچند که درمان دارویی نقرس از همه انواع درمان ها موثرتر است، با اینحال دستورالعملهای زیر که توسط انجمن رژیم غذایی آمریکا (ADA) برای زمانی که تحت حملات نقرس هستید، توصیه شده است، نیز میتواند مفید باشد.
♠ حدود ۲ تا ۴ لیتر مایعاتی که حداقل نصف آن آب است، مصرف کنید.
♠ از مصرف الکل خودداری کنید.
♠ مصرف معتدل پروتئین، بخصوص از منابع سالم همچون، لبینیات کم چرب و یا بدون چربی، تخم مرغ و کره بادام زمینی.
♠ مصرف روزانه گوشت قرمز، مرغ و ماهی را در اندازه ۱۱۳ تا ۱۷۰ گرم نگه دارید.
درمان نقرس با طب سنتی:

داروی گیاهی برای بیماری نقرس
شما میتوانید از راهکارهای طب سنتی یا جایگزین برای درمان بیماری نقرس استفاده کنید. هرچند که قبل از امتحان این نوع درمان میبایست با پزشک خود مشورت نمایید تا مبادا این نوع درمان با درمان داروییتان تداخل ایجاد کند. بعضی از مواردیکه در ادامه بیان میکنیم، تاثیراتی بر کاهش اسید اوریک در خون دارند.
¤ قهوه. محققان رابطهای بین مصرف قهوه (هر دو نوع معمولی و بدون کافئین آن) و کاهش اسید اوریک خون یافتهاند.
¤ ویتامین ث. هرچند که دررابطه با تاثیر ویتامین ث برنقرس اطلاعاتی در دسترس نیست، اما ویتامین ث میتواند باعث کاهش سطح اسید اوریک درخون شوند. البته فکر نکنید که اگر کمی ویتامین ث برای شما خوب است، پس مصرف زیاد آن بهتر است، چرا که مصرف زیاد ویتامین ث ممکن است سطح اسید اوریک خون را بالا ببرد.
¤ گیلاس. در تحقیقات نشان داده شده که مصرف گیلاس میتواند به کاهش سطح اسید اوریک خون کمک کند، با این حال تا کنون تحقیقی برای بررسی ارتباط بین گیلاس و نقرس وجود ندارد.
پیشگیری از ابتلا به نقرس:

نوشیدن زیاد مایعات باعث پیشگیری از بیماری نقرس میشود
۱٫ مصرف بالای مایعات. میزان مصرف مایعات خود را به میزان ۲ تا ۴ لیتر(۸ تا ۱۶ لیوان)، افزایش دهید. دقت کنید که حداقل نصف این میزان مایعات از آب باشد.
۲٫ اجتناب از مصرف الکل.
۳٫ رژیم غذایی متعادل، که تاکید آن بر میوه، سبزی، غلات کامل و لبنیات کم چرب و یا بدون چربی باشد.
۴٫ محدودکردن مصرف گوشت، مرغ و ماهی.
۵٫ حفظ وزن مناسب.
گردآوری: بخش سلامت بیتوته
منابع:
rastineh.ir
kneepain.ir
[ad_2]
لینک منبع
بازنشر: مفیدستان
عبارات مرتبط با این موضوع
کامل ترین مرجع پزشکی در مورد نقرس و روشهای پیشگیری و درمان پزشکی و سلامتعلائم و عوارض نقرس و راه درمان نقرس نقرسدرمان نقرسنقرس مرضنقرس کاذبنقرس چیست بیماری،درمان بیماری،علائم بیماری،انواع بیماریدرمان بیماری درمان جوش صورتبیماری پوستیتکرر ادراربیماری زنان بیماری هادرمان بیماری هادرمان علل و علائم بالا بودن اسید اوریک خون چیست؟ …علل و علائم بالا بودن اسید اوریک خون چیست؟نقرس و دلایل ایجاد آن نقرس یکی از انواع بیماری های ورم مفاصل می باشد که با درد همراه است نقرس در اثر افزایش کامل ترین مرجع در مورد بیماری سل و راه های درمان آن به …پزشکی و سلامتعلت بیماری سل و راههای درمان بیماری سیکل سل،بیماری سل چیست،بیماری سل به انگلیسی فدامیآبشار در مورد بیماری سنگ کلیه علل،عوارض،درمان، و سنگ کلیه و روش های درمان آن سنگ کلیه سنگ کلیه ذرات کوچک و سخت که در یک یا هر دو کلیه گیلاس و آلبالو ، دارویی برای درد مفاصل و نقرس خوردن گیلاس برای افرادی که تصلب شرائین ، ناراحتی کبد و مکل جمع شدن گاز در روده ها را درد انگشتان پا؛ علل و علائمانگشت پا دارای استخوان، مفصل، عضله، تاندون، رباط، عصب و رگهای خونی است که اگر هر رژیم غذایی و تغذیه مناسب در بیماران مبتلا به نقرس …نقرس یک اختلال متابولیسم بازهای آلی پورین میباشد که در آن مقادیر بالا و غیر طبیعی درمان کمردرد اصفهان درمان گودی کمر با ورزش،تمرین و …در این مقاله گودی کمر، علائم و نشانه ها و درمان سریع و قطعی برای از بین بردن و رفع گودی کامل ترین مرجع پزشکی در مورد نقرس و روشهای پیشگیری و درمان گیاهی پزشکی و سلامت علائم و عوارض نقرس و راه درمان نقرس نقرسدرمان نقرسنقرس مرضنقرس کاذبنقرس چیستنقرس به بیماری،درمان بیماری،علائم بیماری،انواع بیماریدرمان بیماری ها درمان جوش صورتبیماری پوستیتکرر ادراربیماری زنان بیماری هادرمان بیماری هادرمان زود نقرس و دلایل ایجاد آن نقرس یکی از انواع بیماری های ورم مفاصل می باشد که با درد همراه است نقرس در اثر افزایش اسید علل و علائم بالا بودن اسید اوریک خون چیست؟پرشین پرشیا علل و علائم بالا بودن اسید اوریک خون چیست؟ فدامیآبشار در مورد بیماری سنگ کلیه علل،عوارض،درمان، و در مورد بیماری سنگ کلیه علل،عوارض،درمان، و مشکلات کامل ترین مرجع در مورد بیماری سل و راه های درمان آن به طور کامل پزشکی و سلامت علت بیماری سل و راههای درمان بیماری سیکل سل،بیماری سل چیست،بیماری سل به انگلیسی،بیماری سل گیلاس و آلبالو ، دارویی برای درد مفاصل و نقرس خوردن گیلاس برای افرادی که تصلب شرائین ، ناراحتی کبد و مکل جمع شدن گاز در روده ها را دارند درمان دیسک کمر ورزش های مناسب در درد های کمر دیسک و سیاتیک درمان دیسک کمر ورزش های مناسب در درد های کمر دیسک و سیاتیک درمان بدون جراحی دیسک کمر طب سنتی گیاهی حکیم عباس امراض چشم و راه درمان توجه سایت جدید حکیم عباس با تصاویر بیماری ها وراه اندازی شد رژیم غذایی و تغذیه مناسب در بیماران مبتلا به نقرس سایت نقرس یک اختلال متابولیسم بازهای آلی پورین میباشد که در آن مقادیر بالا و غیر طبیعی علائم و درمان ورم معده علایم و درمان اسپاسم علائم و درمان صفرا علائم و درمان بواسیر
ادامه مطلب ...
علائم و راههای درمان تب زرد چیست؟
[ad_1]

تب زرد یک بیماری حاد و کشنده است و حدود ۸۵ درصد افراد مبتلا به آن میمیرند
پشه تب زرد
ویروس تب زرد میتواند برای مدتهای طولانی در بدن پشه زندگی کند. این پشه نسبت به تغییرات فصل بسیار مقاوم است.
پشه با نیش زدن انسان یا سایر پستانداران، ویروس را وارد بدن آنها میکند. این ویروس از طریق پوست داخل شده و وارد جریان خون میشود. این ویروس به محض ورود به بدن انسان، شروع به تکثیر و تولید مثل میکند.
این ویروس بیشتر قلب، کلیه، کبد و غدد فوق کلیوی را درگیر میکند، خون را هم آلوده می کند. فرد بیمار میزان بالایی از ویروس تب زرد را در جریان خونش خواهد داشت.
ویروس تب زرد ۳ الی ۵ روز قبل از بروز علائم ظاهری، تکثیر مییابد.
مراحل بیماری تب زرد
در مراحل اولیه، فرد آلوده، دچار سر درد، تب، استفراغ، از دست دادن اشتها، و زردی میشود. حدوداً ظرف ۳ تا ۴ روز، ممکن است بهبودی مختصری حاصل شود. مرحله بعدی دوره بهبودی است که در آن تب و علائم ناپدید میشوند. بیشتر افراد آلوده در این مرحله بهبود مییابند، در حالی که گروهی دیگر که به اندازهی گروه اول خوش شانس نیستند، به فاصلهی ۲۴ ساعت وارد مرحله بعدی میشوند. آخرین مرحله، دوره مسمومیت است که در آن یک اختلال چند ارگانی صورت میگیرد. این دوره صرف نظر از نارسایی کبد و کلیه، خون روی (hemorrhage) یا اختلالات خونریزی، شامل اختلال عملکرد مغز مانند هذیان، تشنج، کما، شوک و مرگ است.

سردرد، تب، استفراغ از علایم اولیه بیماری تب زرد است
علائم تب زرد
علایم خفیف تب زرد :
– تب که به سرعت بالا می رود.
– لرز که حتی با وجود افزایش دمای اتاق نیز میتواند وجود داشته باشد.
– سردردهای مداوم
– تهوع و استفراغ : بیمار ممکن است میل به غذا نداشته باشد، ولی در عوض باید مقدار زیادی مایعات که سرشار از مواد مغذی و ویتامین هستند را استفاده کند.
– خستگی
علایم شدید تب زرد :
مشکلات قلبی و کلیوی و کبدی (نارسایی کلیه و کبد)، خونریزی داخل پوستی، تپش قلب، پشتدرد و یبوست.
تب زرد یک بیماری حاد و کشنده است و حدود ۸۵ درصد افراد مبتلا به آن میمیرند. لذا به محض اینکه احتمال این بیماری را در خود میدهید، سریعاً به پزشک مراجعه کنید
تشخیص بیماری تب زرد :
در مراحل اولیه، تب زرد را میتوان با بیماریهایی مانند مالاریا، حصبه، بیماریهای ریکتزیایی (باکتریهای تیرهى eaecaisttekciR که عامل بیمارى تیفوس و غیره هستند)، خونریزی تبهای ویروسی، عفونتهای آربو ویروسی (arboviral) ، لپتوسپیروز (leptospirosis)یا تب شالیزار، هپاتیت ویروسی، و مسمومیت اشتباه گرفت. به منظور تأیید وجود این بیماری فرد مجبور است بر اساس نتایج تجزیه و تحلیل آزمایشگاهی اقدام نماید. از چندین آزمایش دیگر نیز برای شناسایی ویروس استفاده میشود. در تمامی آزمایشاتی که از بیمار گرفته میشود، به وجود کارکنان آموزش دیدهی آزمایشگاه نیاز است که قادر به استفاده از تجهیزات و مواد تخصصی باشند.
درمان بیماری تب زرد :
درمان خاصی برای تب زرد وجود ندارد. محلول او آر اس و پاراستامول را میتوان جهت جبران کم آبی و تنظیم تب استفاده کرد. در صورتی که یک عفونت باکتریایی مضاف بر آن وجود داشته باشد، با یک آنتی بیوتیک درمان میشود.

برای پیشگیری از ابتلا به بیماری تب زرد قبل از مسافرت واکسن بزنید
چگونه در مسافرت از ابتلای به تب زرد پیشگیری کنید؟
قبل از مسافرت به کشورهای آمریکای جنوبی و آفریقا لازم است:
۱- برای پیشگیری از ابتلای به تبزرد واکسن بزنید. این واکسن از ابتلای به تب زرد به مدت ۱۰ سال جلوگیری میکند پس از آن نیاز به واکسن تقویت کننده دارید.
۲- گواهینامه واکسینه شدن خود که توسط وزارت بهداشت صادر میشود را به هنگام سفر به کشورهای آمریکای جنوبی و آفریقا به همراه داشته باشید. خیلی از این کشورها بدون گواهینامه واکسینه شدن اجازه ورود به شما را نخواهند داد.
۳- اگر شما و یا کودکتان نمیتوانید واکسن بزنید اجازهنامه پزشکی مکتوب از سفارت بگیرید. مرکز کنترل و پیشگیری از بیماریها می گوید به کودکان زیر ۴ ماه نباید واکسن تب زرد تزریق شود و بهتر است این واکسن در ۹ تا ۱۲ ماهگی کودک تزریق گردد.
۴- در صورت باردار بودن، داشتن حساسیت به تخم مرغ و یا ابتلای به بیماریهایی نظیر ایدز و یا بیماریهای کاهش دهنده قدرت سیستم ایمنی بدن، از تزریق این واکسن خودداری کنید.
۵- از پشهها در کشورهایی که تب زرد در آنها شایع است، دوری کنید. از پشهکش و یا هر وسیله دورکننده پشه و لباسهای آستین بلند و شلوار بلند استفاده کنید.
۶- از تور پشه بند در مکانهای باز استفاده کنید.
چه زمانی مراقبت های پزشکی نیاز است
۱۴-۱۰ روز پیش از وارد شدن به یک منطقهی بومی آلوده به بیماری همه گیر، لازم است معاینات پزشکی انجام شود. این کار به این منظور انجام میشود که بررسی شود که آیا به واکسیناسیون نیاز دارید یا خیر. چنانچه خود یا اعضای خانوادهتان از سردرد، تب، درد عضلانی، استفراغ و یا زردی رنج می برید، خصوصاً اگر به منطقهای که در آن تب وجود دارد، مسافرت کردهاید، مأمور بهداشت و سلامت را در جریان بگذارید.
گردآوری: بخش سلامت بیتوته
منابع مقاله:tebyan.net
rasekhoon.net
نوشته علائم و راههای درمان تب زرد چیست؟ اولین بار در بامداد پدیدار شد.
[ad_2]
لینک منبع
بازنشر: مفیدستان
عبارات مرتبط با این موضوع
بیماری لایم چیست؟ علائم و راههای درمان بیماری لایمدرمان بیماری لایم علل بیماری لایم تشخیص بیماری لایم دستگاه عصبی مرکزی بیماری لایم تب مالتنشانه های بیماری و درمانتب مالت چیست؟ …بیماری تب مالت یکی از بیماری های مشترک بین انسان و دام است که بر اثر ورود باکتری علائمعوامل و راههای تشخیص عفونت خونعفونت خون یا …علائمعوامل و راههای تشخیص عفونت خونعفونت خون یا سپسیس چیست؟بیماری،درمان بیماری،علائم بیماری،انواع بیماریدرمان …درمان جوش صورتبیماری پوستیتکرر ادراربیماری زنان بیماری هادرمان بیماری هادرمان علائم کم خونی و راه های درمان آنعلائمکمخونیعلائم کم خونی و راه های درمان کم خونی و دلایل کم خونی را در نمناک بخوانیدشپش سر چیست و راه مقابله با آن کدام است ؟ …شپش مقدمه اگر چه بهبود وضعیت بهداشتی، اقتصادی و اجتماعی تاثیر بسزایی در کاهش یبوست ، شقاق و راه های درمانشاید این مبحث به درد بعضا از دوستان بخوره چون ام اس باعث یبوست و به دنبال هموروید و بیماری واگیر پزشکان ایرانسوزاک بیماری جنسی که به راحتی قابل درمان است گاهی بیماران از بیان بیماریهای مقاربتی تب در کودکان صفر تا دوازده ماه، تب کودک، تب نوزاد، تب و تب کودکتب کودکان زیر یک سالتب کودکان درمانتب کودک یک سالهتب کودکان شیافتب کودک خواص آلوورا چیست آکاآلوئه ورا یا صبر زردخواص آلووراخواص دارویی آلوورافواید آلووراخاصیت آلوورا بیماری لایم چیست؟ علائم و راههای درمان بیماری لایم درمان بیماری لایم علل بیماری لایم تشخیص بیماری لایم دستگاه عصبی مرکزی بیماری لایم درمان تب مالتنشانه های بیماری و درمانتب مالت چیست؟پرشین پرشیا بیماری تب مالت یکی از بیماری های مشترک بین انسان و دام است که بر اثر ورود باکتری بروسلا از علائمعوامل و راههای تشخیص عفونت خونعفونت خون یا سپسیس علائمعوامل و راههای تشخیص عفونت خونعفونت خون یا سپسیس چیست؟ بیماری،درمان بیماری،علائم بیماری،انواع بیماریدرمان بیماری ها درمان جوش صورتبیماری پوستیتکرر ادراربیماری زنان بیماری هادرمان بیماری هادرمان زود علائم کم خونی و راه های درمان آن علائمکمخونی علائم کم خونی و راه های درمان کم خونی و دلایل کم خونی را در نمناک بخوانید شپش سر چیست و راه مقابله با آن کدام است ؟ پزشکان ایران شپش مقدمه اگر چه بهبود وضعیت بهداشتی، اقتصادی و اجتماعی تاثیر بسزایی در کاهش یبوست ، شقاق و راه های درمان شاید این مبحث به درد بعضا از دوستان بخوره چون ام اس باعث یبوست و به دنبال هموروید و شقاق میشه بیماری واگیر پزشکان ایران سوزاک بیماری جنسی که به راحتی قابل درمان است گاهی بیماران از بیان بیماریهای مقاربتی خویش تب در کودکان صفر تا دوازده ماه، تب کودک، تب نوزاد، تب و لرز تب کودکتب کودکان زیر یک سالتب کودکان درمانتب کودک یک سالهتب کودکان شیافتب کودک دندانتب خواص آلوورا چیست آکا آلوئه ورا یا صبر زردخواص آلووراخواص دارویی آلوورافواید آلووراخاصیت آلووراآلوورادر طب بواسیر و راههای درمان آن وسواس و راههای درمان ان عکس بواسیر و راههای درمان آن بواسیر و راههای درمان ان لله و
ادامه مطلب ...
مصرف نوشیدنی های شیرین عامل بروز علائم پیش دیابت
[ad_1]به گزارش جام جم آنلاین از مهر، تحقیق جدید آشکار ساخته است افرادی که به طور منظم نوشیدنی های حاوی قند نظیر سودا، کولا و سایر نوشیدنی های گازدار و همچنین نوشیدنی های میوه ای غیرگازدار نظیر لیموناد استفاده می کنند در معرض ریسک بالای ابتلا به پیش دیابت قرار دارند.
به گفته محققان، درصورتیکه مشکل پیش دیابت زود تشخیص داده شود، از طریق تغییر در سبک زندگی نظیر رژیم غذایی و ورزش قابل بازگشت است.
نیکولا مک کئون، سرپرست تیم تحقیق از دانشگاه تافتس ماساچوست، در این باره می گوید: «نتایج ما نشان می دهد که مصرف بالای نوشیدنی حاوی قند احتمال ابتلا به علائم اولیه هشداردهنده دیابت نوع۲ را افزایش می دهد.»
یافته ها نشان می دهد افراد بزرگسالی که روزانه یک قوطی سودا مصرف می کنند، ۴۶ درصد بیشتر در معرض ابتلا به پیش دیابت قرار دارند.
در این مطالعه، محققان ۱۶۸۵ فرد میانسال را در طول بالغ بر ۱۴ سال تحت نظر داشتند. هیچ یک از این افراد در ابتدا مبتلا به پیش دیابت یا دیابت نبودند.
[ad_2]
لینک منبع
بازنشر: مفیدستان
عبارات مرتبط با این موضوع
دیابت ویکیپدیا، دانشنامهٔ آزاددیابتمقایسه دیابت نوع یک و دو مشخصات دیابت نوع ۱ دیابت نوع ۲ بروز ناگهانی تدریجی سن بروزگیاهان دارویی معجزه ، مجهزترین عطاری غرببرای عضویت در کانال طب سنتی گیاهان دارویی معجزه ، کافی است بر روی لینک زیر کلیک نمایید بیماری های دستگاه گوارش بهارستان سلامت و …سرطان معده و علائم آن بیمار آقای ساله ای هستم که از حدود دو ماه قبل دچار درد معده سرماخوردگی،درمان سرماخوردگی،علائم سرما خوردگی،علل …سرما خوردگی،درمان سرماخوردگی،علائم سرما خوردگی،علل سرما خوردگی،درمان فوری سرما مضرات مصرف جوش شیرین در پخت نانها، جوش شیرین، …جوش شیرینجوش شیرین برای دندانجوش شیرین و دندانجوش شیرین و سرکهجوش شیرین برای مو دیابت چیست ؟ دکتر علیرضا حقانی – متخصص …بیماری دیابت شیرین یا قند خون دیابت بیماری است که انسولین توسط بدن تولید نشده و یا کاملترین مرجع در مورد بیماری کبد چرب گرید و و و …پزشکی و سلامتعلائم و درمان کبد چربرزیم غذایی برای کبد چرب در گرید های مختلف کبد چربکبد چرب مواد دارویی طبیعی پزشکان ایرانامروزه مصرف ملین ها برای کاهش وزن، به یک روش لاغری در سراسر جهان تبدیل شده است که مامایی پزشکان ایران تقریباً یک سوم بچه های متولد شده از مادران مبتلا به ایدز ، در طی دوران بارداری ، حین رژیم غذایی مناسب مرکز اطلاعات فنی ایراننکاتی درباره فواید و زیانهای مصرف آجیل یک کارشناس ارشد تغذیه و رژیم درمانی گفت دیابت ویکیپدیا، دانشنامهٔ آزاد دیابت دیابت نوع یک دیابت ناشی از واکنش ایمنی، یک اختلال ناهمگون پانویس ۲ ناشی از جهشهای گیاهان دارویی معجزه ، مجهزترین عطاری غرب قرفه پنج مثقال، خولنجان، کبابه، قرنفل، جوزبوا، از هریک سه مثقال قاقله کبار و صغار، از هریک بیماری های دستگاه گوارش بهارستان سلامت و تندرستی سرطان معده و علائم آن بیمار آقای ساله ای هستم که از حدود دو ماه قبل دچار درد معده، درد در سرماخوردگی،درمان سرماخوردگی،علائم سرما خوردگی،علل سرما خوردگی سرما خوردگی،درمان سرماخوردگی،علائم سرما خوردگی،علل سرما خوردگی،درمان فوری سرما خوردگی مضرات مصرف جوش شیرین در پخت نانها، جوش شیرین، مضرات جوش شیرین جوش شیرینجوش شیرین برای دندانجوش شیرین و دندانجوش شیرین و سرکهجوش شیرین برای موجوش دیابت چیست ؟ « دکتر علیرضا حقانی – متخصص ارتوپدی – فوق تخصص بیماری دیابت شیرین یا قند خون دیابت بیماری است که انسولین توسط بدن تولید نشده و یا بطور کاملترین مرجع در مورد بیماری کبد چرب گرید و و و و علائم ان پزشکی و سلامت کبد دومین عضو بزرگ در بدن انسان است و مسئول به اصطلاح رد کردن تمام مواد غذایی و نوشیدنی مصرف مواد دارویی طبیعی پزشکان ایران غذاهای غنی از این فیبر اگر نشاسته ای هم باشد همچون بسیاری از نان های غلات و برنج قهوه ای غذای بارداری شیرین صفحه بارداری هفته به هفته هفته شمارش هفته های حاملگی از روز اول آخرین پریود شروع می شود مامایی پزشکان ایران بارداری چند قلویی برخی علامتهای متفاوتی با بارداری تک قلویی دارد همچنین خطراتی جنینهای
ادامه مطلب ...
علائم بیماری قانقاریا چیست؟
[ad_1]قانقاریا چیست؟
قانقاریا به معنی بافت مرده است. قانقاریا وقتی ایجاد می شود که زخم عفونت پیدا کند یا بافت در اثر وارد آمدن آسیب دچار تخریب شود. قانقاریا می تواند در هر نقطه ای از بدن رخ دهد، اما شایع ترین جاهایی که قانقاریا ممکن است رخ دهد عبارتند از پا، انگشتان پا و ساق پا، انگشتان دست، دست، و ساعد. خطرناک ترین جایی که ممکن است دچار قانقاریا شود احشای شکمی است.
علائم قانقاریا عبارتند از:
• سیاه شدن پوست همراه با مردن عضلات و استخوان زیر آن از علائم قانقاریا هستند.
• از نشانه های بیماری قانقاریا، ترق و تروق کردن پوست است در این حالت انگار که روی حباب های هوا در زیر پوست فشار آورده می شود.
• تورم از دیگر علایم قانقاریا است.
• درد یا بی حس شدن ناحیه نیز از نشانه های شایع قانقاریا می باشد.
• از علائم شایع بیماری قانقاریا، ترشحات بدبو از زخم های موجود در بافت های مرده است.
• تب خفیف تا ۳/۳۸ درجه سانتیگراد نیز از علائم بیماری قانقاریا است.
علل بیماری قانقاریا
قانقاریا وقتی رخ می دهد که جریان خون به یک قسمت از بدن متوقف شود یا به شدت کاهش یابد. جریان خون می تواند در موارد زیر متوقف و در نتیجه قانقاریا ایجاد شود:
·عفونت با باکتری کلستریدیوم پرفرنژانس می تواند منجر به بیماری قانقاریا شود.
·از دیگر علل ایجاد بیماری قانقاریا تشکیل لخته خون در یک سرخرگ است.
·آسیب بافتی در اثر حوادث، جراحی، یا زخم های سوراخ کننده عمقی می تواند باعث ایجاد بیماری قانقاریا شود.
·له شدگی که باعث قطع جریان خون شود می تواند سبب بیماری قانقاریا شود.
·از دیگر علل بیماری قانقاریا تصلب شرایین (سفت و انعطاف ناپذیر شدن سرخرگ ها) است.
·سرمازدگی طولانی مدت می تواند منجر به بیماری قانقاریا شود.
عوامل افزایش دهنده خطر ابتلا به قانقاریا
* دیابت شیرین از عوامل موثر در ایجاد بیماری قانقاریا است.
* جریان خون کم در یک بافت خاص می تواند باعث ایجاد بیماری قانقاریا شود.
* سن بالا، از عوامل تاثیر گذار بر ابتلا به بیماری قانقاریا است.
* سیگار کشیدن، از عوامل موثر در ایجاد بیماری قانقاریا است زیرا باعث اختلال در خونرسانی می شود.
* سوء مصرف الکل، که در کار رگ های خونی اختلال ایجاد می کند می تواند منجر به قانقاریا شود.
انواع بیماری قانقاریا

قانقاریا وقتی رخ می دهد که جریان خون به یک قسمت از بدن متوقف شود
دو نوع مهم بیماری قانقاریا عبارتند از قانقاریای خشک و قانقاریای تر. بسیاری از علل بیماری قانقاریای خشک، عفونی (میکروبی) نیست. ولی همه انواع قانقاریای تر، عفونی می باشند، یعنی در اثر باکتری به وجود می آیند. محل شایع بروز هر دو نوع قانقاریا، شامل انگشتان دست و پا، بازوها و ساق پاها می باشد.
– قانقاریای تر
قانقاریای تر که نام مرطوب نیز خوانده می شود، یکی از خطرناک ترین انواع قانقاریا می باشد. اگر این نوع از قانقاریا درمان نشود، معمولا بیمار دچار عفونت خون (سپسیس) می شود و بعد از چند ساعت و یا چند روز می میرد.
اگر قسمتی از بدن دچار عفونت شود و عفونت آن درمان نگردد، به علت ورم بافت در آن محل، خون کافی به آنجا نمی رسد و گاز و مواد سمی باکتریایی تولید می شوند و در نهایت همه این عوامل باعث ایجاد قانقاریای مرطوب می شوند. همچنین کاهش جریان خون به علت بریدگی و یا آسیب عروقی نیز می تواند قانقاریای مرطوب را ایجاد کند. قانقاریای مرطوب دارای ترشحات آبکی و یا چرکی در محل ضایعه می باشد، به همین خاطر به نام مرطوب خوانده می شود.
– قانقاریای خشک
اگر قانقاریای خشک عفونی نشود، باعث مرگ بیمار نمی شود. به هر حال؛ این نوع از قانقاریا در اثر مرگ بافت بوجود می آید. معمولا قانقاریای خشک به کندی یشرفت می کند و روزها تا ماه ها طول می کشد. بسیاری از بیماری ها منجر به قانقاریای خشک می شوند، این بیماری ها عبارتند از: دیابت، آترواسکلروز (تصلب شرایین)، اعتیاد به دخانیات و سیگار کشیدن.
هنگامی که رگ های خونی بسته می شوند و جریان خون به قسمتی از بدن قطع می شود، در عرض چند ساعت تا چند روز قانقاریای خشک رخ می دهد. اغلب قانقاریای خشک، ضایعه ای سرد، خشک و بی رنگ و بدون ترشحات آبکی و یا چرکی است و به همین دلیل به نام خشک معروف است.
علائم قانقاریای خشک
– بی حسی و سردی بافت از علائم قانقاریای خشک است
– تغییر رنگ بافت مبتلا به قانقاریا (از قرمز به قهوه ای و در نهایت سیاه می شود)
– بافت مبتلا به قانقاریا، خشک و مومیایی می شود و ممکن است پوسته خارجی آن بیفتد.
علائم قانقاریای مرطوب
◊ ورم و درد شدید در منطقه درگیر از نشانه های قانقاریای مرطوب است.
◊ ترشحات بد بو از بافت، از دیگر علایم قانقاریای مرطوب است.
◊ در قانقاریای تر ظاهر بافت مرده، مرطوب و سیاه می شود.
◊ داشتن تب و علائم عفونت خون از دیگر نشانه های قانقاریای مرطوب است.
◊ از نشانه های قانقاریای تر، قرمز شدن بافت و خروج ترشحات آبکی و یا چرکی از آن است.
قانقاریا چگونه تشخیص داده می شود

بسیاری از علل بیماری قانقاریای خشک، عفونی (میکروبی) نیست
– معاینه بدنی بیمار توسط پزشک
– آرتریوگرام: اشعه ایکس مخصوصی که انسداد در رگ های خونی را مشخص می کند.
– آزمایش خون: در بیماری قانقاریا تعداد گلبول های سفید خون ممکن است خیلی زیاد شوند.
– انجام سی تی اسکن در بیماری قانقاریا به منظور بررسی اعضای داخلی بدن
– کشت بافت مبتلا به قانقاریا و یا ترشح زخم برای شناسایی عفونت باکتریایی
– بررسی بافت مشکوک به قانقاریا، زیر میکروسکوپ برای دیدن اینکه سلول ها مرده اند یا نه.
– جراحی برای یافتن و برداشتن بافت های مرده
– تشخیص قانقاریا از طریق عکسبرداری با اشعه ایکس
درمان قانقاریا

یکی از راههای درمان قانقاریا قطع عضو مبتلا به قانقاریا است
در بیماری قانقاریا برای سالم ماندن سایر بافت ها و جلوگیری از عفونت های بعدی، باید بافت مرده یا فاسد را برداشت. اگر درمان قانقاریا با تاخیر صورت گیرد، موجب گسترش قانقاریا در بدن می گردد. درمان بیماری قانقاریا بستگی به منطقه درگیر، شرایط بیمار و علت قانقاریا دارد و شامل موارد زیر است:
♦ قطع عضو مبتلا به قانقاریا
♦ جراحی برای برداشتن بافت مرده و مبتلا به بیماری قانقاریا
♦ عمل جراحی برای بهبود جریان خون در قسمت مبتلا به قانقاریا
♦ تجویز آنتی بیوتیک برای درمان قانقاریا
♦ جراحی مکرر برای برداشتن بافت مرده و مبتلا به قانقاریا
پیشگیری از قانقاریا
برای پیشگیری از ابتلا قانقاریا حتما لازم است در صورتی که مبتلا به دیابت هستید، دستورات درمانی را به دقت رعایت کنید. پای خود را مرتباً از لحاظ علایم ناشی از بافت بیمار کنترل کنید. ناخن های خود را همیشه کوتاه نگاه دارید. کفش های راحت و اندازه پایتان بپوشید. سعی کنید آسیبی به بدنتان وارد نشود.
در صورت بروز علایم عفونت (گرمی، تورم، قرمزی، درد یا حساس بودن به لمس ) در یک آسیب پوستی، به پزشک مراجعه کنید.
عوارض بیماری قانقاریا

در بیماری قانقاریا، ممکن است نیاز به جراحی ترمیمی وجود داشته باشد
عوارض قانقاریا بستگی به علت و محل بروز قانقاریا، وسعت آن و شرایط کلی فرد دارد و شامل موارد زیر است:
ο از کار افتادگی عضو در اثر قطع و یا برداشتن بافت مرده از عوارض بیماری قانقاریا می باشد.
ο در بیماری قانقاریا ممکن است مدت زمان زیادی طول بکشد تا زخم التیام یابد.
ο ممکن است در بیماری قانقاریا، نیاز به جراحی ترمیمی وجود داشته باشد، برای مثال پیوند پوست.
گردآوری: بخش سلامت بیتوته
منابع:
tebyan.net
extera1.blogfa.com
[ad_2]
لینک منبع
بازنشر: مفیدستان
عبارات مرتبط با این موضوع
علائم سرطان طحال چیست، طحال، طحال چیست، بیماری …طحالعوارض سرطان طحالعلائم سرطان طحالدرمان سرطان طحالنشانه های سرطان طحالعلت بیماری،درمان بیماری،علائم بیماری،انواع بیماریدرمان بیماری درمان جوش صورتبیماری پوستیتکرر ادراربیماری زنان بیماری هادرمان بیماری هادرمان بیماری خطرناک زونا چیست، بیماری زونا، پیشگیری از …زونا چیستعلائم زونا چیست؟درمان بیماری زونا چیستدرمان زونا چیست؟مریضی زونا چیست علل و علائم بالا بودن اسید اوریک خون چیست؟ …سلامت بیماریهای مهم علل و علائم بالا بودن اسید اوریک خون چیست؟ سلامتتب مالتنشانه های بیماری و درمانتب مالت چیست؟ …سلامت بیماریهای مهم تب مالتنشانه های بیماری و درمانتب مالت چیست؟ سلامتقانقاریا؛ مرگ بافت قسمتی از بدنعلائم قانقاریا علائم بستگی به محل بروز و علت قانقاریا دارد اگر قانقاریا در پوست و یا وقتی استخوان می میرد اگر بیماری بدتر شود و استخوان و مفصل آن متلاشی شوند، درد به قدری شدید می شود که نمی مراقبت پرستاری بیماری دیابتمراقبت پرستاری بیماری دیابت پانکراس تولید میشود و سلولها را قادر می آرتروز ویکیپدیا، دانشنامهٔ آزادآرتروزآرتروز به فرانسوی یا اُستئوآرتریت به انگلیسی بیماری بسیار شایعی است پوکی استخوان ویکیپدیا، دانشنامهٔ آزادپوکیاستخواناسپوندیلوز • فتق دیسک بین مهرهای • گره اشمورل • بیماری پاژه • پای ضربدری • پوکی علائم سرطان طحال چیست، طحال، طحال چیست، بیماری های طحال آکا طحالعوارض سرطان طحالعلائم سرطان طحالدرمان سرطان طحالنشانه های سرطان طحالعلت سرطان طحال بیماری،درمان بیماری،علائم بیماری،انواع بیماریدرمان بیماری ها درمان جوش صورتبیماری پوستیتکرر ادراربیماری زنان بیماری هادرمان بیماری هادرمان زود بیماری خطرناک زونا چیست، بیماری زونا، پیشگیری از زونا، درمان زونا چیستعلائم زونا چیست؟درمان بیماری زونا چیستدرمان زونا چیست؟مریضی زونا چیستویروس علل و علائم بالا بودن اسید اوریک خون چیست؟پرشین پرشیا سلامت بیماریهای مهم علل و علائم بالا بودن اسید اوریک خون چیست؟ تب مالتنشانه های بیماری و درمانتب مالت چیست؟پرشین پرشیا سلامت بیماریهای مهم تب مالتنشانه های بیماری و درمانتب مالت چیست؟ سلامت قانقاریا؛ مرگ بافت قسمتی از بدن علائم قانقاریا علائم بستگی به محل بروز و علت قانقاریا دارد اگر قانقاریا در پوست و یا نزدیک مراقبت پرستاری بیماری دیابت مراقبت پرستاری بیماری دیابت پانکراس تولید میشود و سلولها را قادر میسازد وقتی استخوان می میرد اگر بیماری بدتر شود و استخوان و مفصل آن متلاشی شوند، درد به قدری شدید می شود که نمی توانید آرتروز ویکیپدیا، دانشنامهٔ آزاد آرتروز آرتروز به فرانسوی یا اُستئوآرتریت به انگلیسی بیماری بسیار شایعی است که در پوکی استخوان ویکیپدیا، دانشنامهٔ آزاد پوکیاستخوان آیسیدی۱۰ آیسیدی۹ اُمیم ۱۶۶۷۱۰ دادگان بیماریها ۹۳۸۵ مدلاین پلاس بیماری قانقاریا
ادامه مطلب ...
شیوع نوعی سرماخوردگی با علائم گوارشی در کشور
[ad_1]
خبرگزاری آریا- فوق تخصص بیماریهای عفونی گفت: نوعی سرماخوردگی با علائم گوارشی شامل اسهال و استفراغ در کشور در هفتههای اخیر شایع شده است که با آمدن زائران اربعین هم بیارتباط نیست.
به گزارش خبرگزاری آریا، دکتر مسعود مردانی افزود: بیش از200 ویروس سرماخوردگی وجود دارد که بسته به شدت ویروس و ایمنی بدن بیمار؛ طیف متفاوتی از علائم بروز خواهد کرد.
وی گفت: البته در شرایط کنونی کشور؛ ابتلا به نوعی آنفولانزا (H3N2) نیز شیوع یافته است که آن هم با آمدن بیش از 2 میلیون زائر از کشور عراق ارتباط مستقیم دارد اما خوشبختانه هنوز مواردی از ابتلاء به ویروس آنفولانزای (h1n1) که با علائم تب و دردهای عضلانی شدید همراه و خطر جانی به همراه دارد، گزارش نشده است.
این فوق تخصص بیماری های عفونی افزود: سرد شدن هوا بر تشدید این بیماری نیز مؤثر است زیرا سرمای شدید باعث تجمع افراد در خانه و محل های گرم شده که زمینه را برای انتقال ویروس از فردی به فردی دیگر دوچندان می کند.
دکتر مردانی با بیان اینکه علائمی شامل تب، لرز، اسهال، استفراغ و بی اشتهایی از علائم ویروس H3N2 است گفت: بروز این علائم در کودکان با شدت بیشتری همراه است زیرا کودکان سابقه ابتلا به ویروس کمتری دارند و بدن آنها در برابر این ویروس واکنش های شدیدی انجام می دهد.
وی افزود: مصرف آنتی بیوتیک در این بیماری هیچ ضرورتی ندارد و حتی علائم گوارشی همچون اسهال را تشدید
می کند بنابراین از تجویز نابجای آنتی بیوتیک در این گونه موارد پرهیز شود.
دکتر مردانی با اشاره به اینکه عفونت های ویروسی دستگاه تنفس فوقانی در پاییز و زمستان شدت می یابد گفت: علائم این گونه بیماری های ویروسی 5 روز به طول می انجامد و به مرور از شدت آن کاسته می شود اما علائمی همچون تهوع ممکن است تا یک هفته پس از بهبود بیماری هم ادامه یابد که این موضوع طبیعی است و به مرور بر طرف می شود.
[ad_2]
لینک منبع
بازنشر: مفیدستان
عبارات مرتبط با این موضوع
پایگاه سلامت توصیه هایی در مورد مصرف …نوشته شده در یکشنبه بیست و هشتم خرداد ۱۳۹۱ساعت توسط آموزش بهداشت طب قرآنی درمان گیاهیعرفان روانشناسیبا توجه به شروع فصل سرما و شیوع سرماخوردگى در میان افراد و با توجه به این که به دنبال بهترین درمان دیسک کمر تمرین برای کاهش درد کمرتوصیههای کلی برای کاهش درد کمر عبارتند از انجام حرکات ورزشی صحیح برای تقویت کمر پرستاران استان اصفهانامروز، دوشنبه، ۲۸اسفند ماه برابر با ۱۹مارس ۲۰۰۷است ۱۲۴سال پیش در طب قرآنی درمان گیاهیعرفان روانشناسیاخلاق وافکار مولانا در اینجا سخن از پارسای عاشق پیشه و پاکباز ؛ مجذووب و سرانداز و آریوبرزن پزشکیدر شماره قبل مطالبی در مورد سر درد و شناسایی آن نوشتیم در این شماره نگاهی به سه گونه بانک اطلاعاتی در مورد بیماریها مقالات ← فهرست …با تشکر از عزیز برای آغاز تاپیک و قرار دادن مطالب ارزشمند در ادامه فهرست تمام آنچه میخواهید درباره ی ایدز بدانید تاپیک مرجع …دو سوال داشتم آیا در آزمایش معمولی خون می توان به وجود پی برد یا آزمایش خاصی باید پایگاه سلامت توصیه هایی در مورد مصرف داروهافیروزه سعیدی پایگاه سلامت توصیه هایی در مورد مصرف داروهافیروزه سعیدیکارشناس آموزش بهداشت شبکه طب قرآنی درمان گیاهیعرفان روانشناسی با توجه به شروع فصل سرما و شیوع سرماخوردگى در میان افراد و با توجه به این که به دنبال هر بهترین درمان دیسک کمر تمرین برای کاهش درد کمر هنگام ایستادن خود را به جلو خم نکنید، گوش ها ، شانه و لگن را باید در یک امتداد و شکم را تو نگه پرستاران استان اصفهان فردا، سهشنبه، ۲۹اسفند ماه برابر با ۲۰مارس ۲۰۰۷است ۱۶۱سال پیش در چنین روزی طب قرآنی درمان گیاهیعرفان روانشناسی اخلاق وافکار مولانا در اینجا سخن از پارسای عاشق پیشه و پاکباز ؛ مجذووب و سرانداز و سوخته آریوبرزن پزشکی در شماره قبل مطالبی در مورد سر درد و شناسایی آن نوشتیم در این شماره نگاهی به سه گونه دیگر بانک اطلاعاتی در مورد بیماریها مقالات ← فهرست تاپیک باز سرطان دومین علت مرگ ومیر در کشورهای صنعتی و سومین علت مرگ ومیر در کشورهای در حال توسعه می تمام آنچه میخواهید درباره ی ایدز بدانید تاپیک مرجع دو سوال داشتم آیا در آزمایش معمولی خون می توان به وجود پی برد یا آزمایش خاصی باید انجام
ادامه مطلب ...
علائم افسردگی در کودکان و نوجوانان
[ad_1]۱۳ نشانه افسردگی در کودکان که باید مورد توجه والدین قرار گیرند؛

افسردگی هرچه زودتر تشخیص داده شود بهتر میتوان آن را درمان کرد پس اگر فکر میکنید کودکتان مستعد افسردگی است به علائم زیر بی تفاوت نباشید.
به گزارش آلامتو و به نقل از روزیاتو؛ افسردگی مقوله ای است که تصور می شود آغاز آن در دوران نوجوانی باشد اما برخلاف این تصور رایج نادرست می تواند از هر سنی آغاز شود. از آنجایی که ممکن است کودک قادر نباشد، زبان گشوده و از وضعیت خود برای تان بگوید، بهتر است شما به عنوان والدین این کودکان، درک درست تری از وضعیت آنها داشته باشید.
اگر نشانه هایی که در این متن آنها را برخواهیم شمرد در کودک تان دیده شود، با یک متخصص کودکان مشورت کنید.
همچنین بخوانید: چگونه به یک کودک افسرده کمک کنیم؟
این نشانه ها را با هم مرور می کنیم:
افت تحصیلی پیدا کرده است
از آنجایی که افسردگی می تواند سبب کاهش میزان تمرکز شود، ممکن است برای کودک بسیار دشوار باشد که به حرف های معلم خود در سر کلاس تمرکز و یا آنها را خوب گوش کند. همچنین امکان دارد نتواند به خوبی از پس تکالیف مدرسه اش برآید.
دکتر «جان واکاپ» از دانشکده پزشکی کودکان و نوجوانان «ویل کورنل» و رئیس بیمارستان «پرسبایترین» نیویورک در این باره می گوید: “والدین گاهی از پایین آمدن نمرات کودک خود شکایت می کنند و از حواس پرتی او ابراز نارضایتی می کنند. اما کمتر پیش می آید که این جریان را به افسردگی در آن کودک ربط دهند.”
وی ادامه می دهد: “کودکان در این حالت، احساس گیجی می کنند و باید برخی از کارها را بارها و بارها انجام دهند. آنها تصور می کنند که مغزشان به درستی کار نمی کند.”
به خوبی می خوابد اما باز هم احساس خستگی می کند
نوجوانان به دیر خوابیدن شهرت دارند با این حال تغییر ناگهانی در وضعیت خوابیدن آنها می تواند نشانه ای از افسردگی تلقی شود.
برخی از کودکان ممکن است تمایل داشته باشند که کل بعد از ظهر را بخوابند و افرادی که به افسردگی مبتلا هستند اغلب زود از خواب بلند می شوند و نمی توانند دوباره بخوابند. در واقع خواب آنها کافی و کامل نیست. این بدان معناست که هراندازه هم که بخوابند احساس خستگی می کنند.
دکتر «لین سیکلند» روانشناس کودکان و بزرگسالان در مرکز «اُ سی دی» در پنسیلوانیا که خود از اعضای «انجمن اضطراب و افسردگی» آمریکا نیز است در این مورد می گوید: “در بسیاری از موارد، نشانه های خستگی و تاثیرات آن در میزان خواب افراد مبتلا به افسردگی دیده می شود. خوابیدن های بعدازظهر در دانش آموزان سبب می شود که در مواقعی نتوانند تکالیف شان را انجام دهند. این وضعیت کل زندگی آنها را تحت تاثیر قرار می دهد.”
ابراز عدم ارزشمندی می کند
زمانی که کودکان تان جملاتی مانند “هیچ کس مرا دوست ندارد” و یا “من فرد بی ارزشی هستم” را می گوید، یک روان درمان کودک می تواند به او کمک کند تا بتواند آن افکار بدبینانه را از ذهن خود دور کند.
دکتر «دبرا کیسن» از مرکز درمان های اضطراب در این مورد می گوید: “در چنین مواقعی بهتر است علت این افسردگی ها مورد بررسی قرار گیرد. همچنین بهتر است راه های جایگزینی برای آن افکار منفی پیدا شود.
اگر به مهمانی دعوت نشود اهمیت چندانی نمی دهد
افرادی که به افسردگی مبتلا هستند تمایل دارند که از دیگران فاصله بگیرند. خصوصا کودکانی که حس قوی دارند کاملا درک می کنند که از دعوت کردن دوستان افسرده خود پرهیز کنند.
دکتر واکاپ در این مورد می گوید: “این طور نیست که همه افراد از دعوت شدن به جایی احساس خوبی داشته باشند و از این تجربه لذت ببرند. کودکانی که به افسردگی مبتلا هستند، از اینکه دور و برشان شلوغ باشد، احساس شادی نمی کنند بنابراین ترجیح می دهند از فضاهای اجتماعی دور باشند.
پیشنهاد برنامه های مفرح را رد می کند
انجام کارهایی چون تکالیف مدرسه، مشکلات در روابط بادوستان، فعالیت های ورزشی و موسیقی به اندازه کافی برای کودکان ایجاد اضطراب می کند. دکتر واکاپ در این مورد می گوید: ” اما این را هم در نظر داشته باشید که اگر استرس های کودک تان سبب شده که نتواند از زندگی اش لذت ببرد و شاد باشد، تفکربرانگیز است.
کارهایی مفرحی که در طول تعطیلات انجام می پذیرند یا برای شام و به همراه دوستان بیرون رفتن، می توانند در بهتر شدن روحیه ما تاثیر فراوانی داشته باشد. افراد افسرده عمدتا به چنین کارهایی واکنش خوبی نشان نمی دهند. ممکن است احساس لذت به آنها دست ندهد و یا چنین کارهایی در آنها احساس ناامنی را بوجود آورد چرا که افراد مبتلا به افسردگی دلشان می خواهد که به خواسته های دیگران پاسخ دهند اما نمی توانند.”
هر مکالمه ای برایش آزار دهنده است
دکتر سیکلند درباره افراد افسرده می گوید: ” در مورد کودکان و در زمان افسردگی ممکن است به اصلاح مودشان پایین نیاید و یا ناراحت نشوند درعوض بسیار تحریک پذیر می شوند.”
گاهی امکان دارد کودک شما درست بعد از بازگشتن از مدرسه حال خوبی نداشته باشد اما در هنگام صرف شام این وضعیت کاملا برطرف شود. اما اگر با هر اتفاقی فورا برافروخته شود و همیشه این حالت را داشته باشد، ممکن است یکی از نشانه های ابتلای او به افسردگی باشد.
اگرهم می بینید که مود و حالت های روحی او به طور مکرر و نگران کننده ای تغییر می کند می تواند نشانه ای از افسردگی در او تلقی شود.
اگر خاطرات خوب و خوشحال کننده زندگی، فرزندتان را شاد نمی کند
برخی از کودکان، ذاتا کودکان شادی نیستند اما از لحاظ پزشکی هم افسرده به شمار نمی روند. برای درک این تمایز می توانید با کودک تان در مورد خاطرات شاد زندگی صحبت کنید. در مورد کودکانی که ذاتا ناشاد هستند چنین خاطراتی آنها را شگفت زده می کند اما در مورد کودکان افسرده، اصلا از شنیدن یا مرور این خاطرات شاد نمی شوند.
دکتر واکاپ در این مورد می گوید: “اگر خاطرات خوب گذشته را با افراد افسرده مرور کنید، آنها خواهند گفت، مرا به یاد خاطرات نیانداز، اینها مربوط به زمان دیگری از زندگی است. در مورد کودکان افسرده نیز حالتی مشابه وجود دارد، آنها هیچ آینده شادی را برای خود نمی بینند.”
به نظر می رسد که کودک شما بیش از اندازه نرمال گریه می کند
زمانی که گریه کردن برای بیان احساس باشد، نشانه سلامتی است اما اگر کودک دائم هق هق می کند، بهتر است به بررسی دلایل این ناراحتی دائمی پرداخته شود.
دکتر کیسن در این مورد می گوید: “اگر حرکاتی چون کوبیدن در یا عدم تمایل به انجام کارهایی که کودک تان در گذشته همان ها را انجام می داد، در او مکررا دیده می شود، زمان مناسبی برای مراجعه به یک متخصص کودک است.”
کودک تان نمی خواهد که احساس بهتری را تجربه کند
احساس دلتنگی و افسردگی خصوصا بعد از گذراندن یک اتفاق سخت در زندگی کاملا طبیعی است و در چنین مواقعی افراد دوست دارند حمایت عاطفی از آنها به عمل آید. در مورد کودکان افسرده، ممکن است نخواهند که احساس ناراحتی از آنها دور شود.
دکتر واکاپ در این باره می گوید: “وقتی فردی که ناراحت است را در آغوش می گیرید، احتمالا از اینکه در کنارش هستید و همراهی اش می کنید از شما تشکر هم می کند اما در مورد افراد مبتلا به افسردگی، می گویند که این بغل کردن تو حال مرا بدتر می کند چرا که من می خواهم بهتر شوم اما نمی توانم.”
اگر کودک دائم به مربی بهداشت یا پرستار مدرسه خود مراجعه می کند
اینکه برای مواردی چون دل درد یا سردرد به پزشک یا مربی بهداشت مدرسه مراجعه شود، طبیعی است اما اگر این مراجعات از حد نرمال گذشته و دائمی شود آن وقت ممکن است نشانه ای از افسردگی به شمار رود.
دکتر سیکلند در این مورد می گوید: “مربیان بهداشت یا پرستاران مدرسه پیش از سایرین می توانند درک کنند که کودک استرس و یا افسردگی را تجربه می کند.”
کودک تان بی تفاوت به نظر می رسد
افسردگی ممکن است سبب شود که علایق کودک از دست برود. به عنوان مثال ممکن است علاقه ای به شرکت در تیم های ورزشی مدرسه نداشته باشد یا سایر فعالیت ها همانند در کنار دوستانش بودن نیز برایش اهمیت چندانی نداشته باشد.
کودک تان از الگوهای غذایی جدیدی پیروی می کند
تغییر وضعیت اشتها می تواند از نشانه های افسردگی به شمار آید. مثلا اگر قبلا دقت زیادی به وضعیت غذا خوردن می کردید و اکنون بسیار زیاد شکر مصرف می کنید یا اگر اشتهای خیلی خوبی داشتید و دیگر تمایلی به غذا خوردن ندارید، ممکن است در وضعیت روحی شما تغییراتی به وجود آمده باشد.
درست است که کودکان با تغییر سن، عادات جدید غذایی را تجربه می کنند اما این را هم بدانید که اگر این تغییر از حد نرمال خارج شود می تواند تفکر برانگیز باشد. اگر چه این نشانه در کنار سایر نشانه ها می تواند جدی باشد اما به خودی خود هم می تواند مهم باشد.
در خانواده شما، تاریخچه ای از ابتلا به افسردگی وجود دارد
دکتر واکاپ می گوید: “زمانی که فردی بدون داشتن سابقه خانوادگی به افسردگی مبتلا شده، این روند می تواند به نسل های بعدی انتقال پیدا کند. ممکن است که در افراد خانواده شما چنین اختلالی وجود داشته اما آنها برای درمان، اقدام نکرده و دارو درمانی را پی گیری نکرده باشند.
قبل از اینکه هر کار دیگری انجام دهید بهتر است از این موضوع آگاهی پیدا کنید که آیا در افراد خانواده شما نمونه هایی از افسردگی وجود داشته یا خیر.” وی ادامه می دهد: “حتما باید ریشه های افسردگی مورد مطالعه و بررسی قرار گیرد.”
[ad_2]
لینک منبع
بازنشر: مفیدستان
عبارات مرتبط با این موضوع
بررسی انواع افسردگی و علائم و درمان آن سایت …افسردگی افسردگی اختلالی است که بر تفکر، خلق، احساسات، رفتار و سلامت جسمی شما تأثیر می آشنایی با بلوغ زودرس و علل و علائم آن در پسران و …بلوغ زودرس به ظاهر شدن علائم بلوغ از جهت فیزیکی و هورمونی در دختران قبل از سن ۸ سالگی کامل ترین مرجع در مورد بیماری افسردگی و راه پیشگیری و پزشکی و سلامتافسردگی چیست افسردگی،درمان افسردگیافسردگی شدیدافسردگی فصلیافسردگی چیستافسردگی آشنایی با داروهای ضد افسردگی و عوارض آنها، درمان افسردگی افسردگی و ، عارضه های کمبود ویتامین بهترین راه درمان افسردگی بدون دارو افسردگی اختلال افسردگی اساسی ویکیپدیا، دانشنامهٔ آزاداختلالافسردگیماژورعلل زیست شناختی ژنتیک شیوع افسردگی در دوقلوهای تکتخمکی ۶۵ درصد و در سایر دوقلوها علائم ناراحتی ها و اختلالات عصبی در بدن زیتونپاسخ سلا م باید ریشه آنها را هدف بگیری و بزنی یعنی علت اینکه خیلی ازان علائم را داری بررسی همبستگی بین سازه های و و پیش میگنا علائم استرس در مردان و زنانسردردهای ممتد و تنشی و گریه برجستهترین علائم استرس مشاهده شده در زنانند تکرار و مدت ترس در کودکان علل، انواع و روشهای درمانی مردمانترس در کودکان ترس واکنشی هیجانی است و هرگاه امنیت جسمی و عاطفی و شخصیتی انسان به خطر برونشیت علائم، روش های جلوگیری و درمان مردمانبرونشیت به آماس و التهاب گذرگاه هوا بین بینی و ریه ها گفته می شود این بیماری به نای و بررسی انواع افسردگی و علائم و درمان آن سایت پزشکان بدون مرز افسردگی افسردگی اختلالی است که بر تفکر، خلق، احساسات، رفتار و سلامت جسمی شما تأثیر می گذارد آشنایی با بلوغ زودرس و علل و علائم آن در پسران و دختران بلوغ زودرس به ظاهر شدن علائم بلوغ از جهت فیزیکی و هورمونی در دختران قبل از سن ۸ سالگی و در کامل ترین مرجع در مورد بیماری افسردگی و راه پیشگیری و درمان پزشکی و سلامت افسردگی،درمان افسردگیافسردگی شدیدافسردگی فصلیافسردگی چیستافسردگی مزمنافسردگی مزمن اختلال افسردگی اساسی ویکیپدیا، دانشنامهٔ آزاد اختلالافسردگی اختلال افسردگی اساسی یکی از شایعترین تشخیصهای روانپزشکی است که مشخصه آن خلق افسرده و با آشنایی با داروهای ضد افسردگی و عوارض آنها، درمان افسردگی افسردگی و ، عارضه های کمبود ویتامین بهترین راه درمان افسردگی بدون دارو افسردگی فصلی چیست؟ علائم ناراحتی ها و اختلالات عصبی در بدن زیتون پاسخ سلا م باید ریشه آنها را هدف بگیری و بزنی یعنی علت اینکه خیلی ازان علائم را داری کمبود بررسی همبستگی بین سازه های و و پیش بینی میگنا علائم استرس در مردان و زنان سردردهای ممتد و تنشی و گریه برجستهترین علائم استرس مشاهده شده در زنانند تکرار و مدت زمان ترس در کودکان علل، انواع و روشهای درمانی مردمان ترس در کودکان ترس واکنشی هیجانی است و هرگاه امنیت جسمی و عاطفی و شخصیتی انسان به خطر بیافتد
ادامه مطلب ...
بسیاری از بیماران پس از لیزیک دچار علائم بینایی جدید میشوند
[ad_1]بسیاری از بیماران پس از لیزیک دچار علائم بینایی جدید میشوند
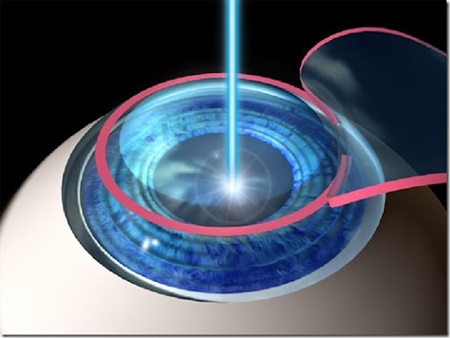
دانش > پزشکی - همشهری آنلاین:
یک بررسی جدید نشان میدهند که درصد چشمگیری از افرادی که تحت عمل جراحی لیزیک برای تصحیح بینایی قرار میگیرند، ممکن است دچار اثرات جانبی این جراحی شوند.
به گزارش لایوساینس پژوهشگران دریافتند که سه ماه پسازاینکه شرکتکنندگان در این بررسی تحت عمل جراحی لیزیک قرار گرفتند، بیش از ۴۰ درصد از آنان علائم جدید بینایی مانند دیدن هاله یا تشعشع نورانی در اطراف اشیا که پیش از انجام جراحی آن را نداشتند.
پژوهشگران در سازمان غذا و داروی آمریکا که این بررسی را انجام دادهاند در مقالهشان که در ۲۳ نوامبر در ژورنال JAMA Ophthalmology منتشر شده است، نوشتند: «تا جایی که ما میدانیم، بررسی ما یکی از معدود پژوهشهایی است که ایجاد علائم بینایی جدید پس از این جراحی را گزارش کرده است.»
پژوهشگران در این بررسی دو گروه افراد را پس از انجام این جراحی چشم تا حداکثر شش ماه پیگیر کردند. نخستین گروه از ۲۶۲ نفر از کارکنان تمام وقت نیروی دریایی بودند که میانگین سنیشان ۲۹ سال بود. گروه دوم از ۳۱۲ غیرنظامی تشکیل شده بود که میانگین سنیشان ۳۲ سال بود.
افراد شرکتکننده یک پرسشنامه بر اساس وب را درباره بیناییشان یک بار پیش از جراحی و چند بار پس از جراحی پر کردند. این پرسشنامه شامل سؤالاتی درباره میزان رضایت افراد از بیناییشان و وجود یا عدم وجود علائم بینایی شامل دیدن هاله، تشعشع یا جرقه نور یا تصاویر دوگانه میشد.
پزشکان در جراحی لیزیک بریدگی کوچکی در بیرونیترین لایه یا قرنیه چشم ایجاد میکنند. بعد با استفاده از لیزر مقداری بافت قرنیه را برمیدارند و دوباره آن را شکل میدهند با این هدف که بینایی فرد را بهبود بخشند.
این پژوهشگران دریافتند که در مجموع دید افراد پس از جراحی بهبود یافته است. اما ۴۳ درصد افراد در گروه نیروی دریایی و ۴۶ درصد افراد در گروه غیرنظامی ایجاد علائم جدید بینایی مانند دیدن تصویرهای دوگانه، تشعشع هاله یا جرقه نور را در طول سه ماه پس از جراحی گزارش کردند.
افرادی که در این برسی بودند بهطور میانگین رضایت بیشتری از کیفیت بیناییشان پس از جراحی نسبت به پیش از جراحی داشتند.
اما این پژوهشگران دریافتند که بین ۱ تا ۴ درصد از افراد در هر دو گروه میزانهایی از نارضایتی از بیناییشان را در سه تا شش ماه پس از جراحی گزارش میکنند.
دکتر مارک فرومر، متخصص چشم در بیمارستان لنوکس هیل در نیویورک که در این بررسی شرکت نداشت، درباره این یافتهها گفت: «هیچ جراحی کاملی وجود ندارد.»
اما بر اساس تجربه خودش با بیماران لیزیک گفت افرادی که دچار علائم گزارششده در این بررسی میشوند، بهطورمعمول به علت این علائم از کار نمیافتند.
او گفت که پزشکان باید خطر چنین علائمی را پیش از انجام عمل جراحی لیزیک به بیماران یادآور شوند.
فرومر گفت: «تصحیح بینایی با جراحی لیزر میتواند عملی فوقالعاده باشد، اما باید برای بیمار مناسب انجام شود. این عمل باید برای بیماری انجام شود که امکان ایجاد اثرات جانبی پس از انجام عمل لیزیک مانند خشکی چشم یا دیدن تشعشع نورانی یا تصویر دوگانه را بپذیرد.»
[ad_2]
لینک منبع
بازنشر: مفیدستان
عبارات مرتبط با این موضوع
سایت چشم پزشکی دکترعلیرضا نادریسایت چشم پزشکی دکترعلیرضا نادری جراح و متخصص چشم پزشکی و فوق تخصص پیوند قرنیه؛دارای وب سایت علمی بیگ بنگبیگ بنگ یک بررسی جدید نشان میدهند که درصد چشمگیری از افرادی که تحت عمل جراحی لیزیک جهان های موازی کجایند؟قسمت پنجمویدئو جهانهایموازیکجایندتوجه هرگونه استفاده از این مطلب بدون ذکر نام سایت علمی بیگ بنگ و لینک به این مقاله مقالات پزشکی و بهداشتی،توصیه های پزشکی ، …استفاده زیاد از موبایل باعث بروز سرطان چشم میشود مقابله با ضعف بینایی خردسالان پزشکی ایران ارسال سلام با تشکر از سایت خوب شما، مدتی است در ناحیه سمفیزم سایت چشم پزشکی دکترعلیرضا نادری سایت چشم پزشکی دکترعلیرضا نادری جراح و متخصص چشم پزشکی و فوق تخصص پیوند قرنیه؛دارای مدرک وب سایت علمی بیگ بنگ بیگ بنگ یک بررسی جدید نشان میدهند که درصد چشمگیری از افرادی که تحت عمل جراحی لیزیک برای جهان های موازی کجایند؟قسمت پنجمویدئو جهانهایموازی توجه هرگونه استفاده از این مطلب بدون ذکر نام سایت علمی بیگ بنگ و لینک به این مقاله غیر مقالات پزشکی و بهداشتی،توصیه های پزشکی ، بهداشت مقالات سلامت استفاده زیاد از موبایل باعث بروز سرطان چشم میشود مقابله با ضعف بینایی خردسالان – پایگاه اطلاع رسانی پزشکان ایران عیسی عباسی عطیبه ارسال سلام وقت بخیر من از یک بیماری پوستی
ادامه مطلب ...
با این علائم بدانید قندتان لب مرز است
[ad_1]
زیاده روی در مصرف قند مانند هر نوع افراطی دردسرها و علائمی دارد. اگر شما هم با این ۸ علامتی که اشاره می کنیم مواجه هستید یعنی زمان آن رسیده است که مصرف قند را کاهش دهید. لطفا با ما همراه باشید.

مصرف زیاد قند می تواند باعث بروز مشکلاتی در پوست شده و آکنه ها را تشدید کند
آیا مصرف قندتان بیش از اندازه است؟
اخیرا سازمان بهداشت جهانی در خصوص کاهش مصرف قند روزانه تاکید و لازم دانسته است که ۱۰ درصد از قند مصرفی روزانه یعنی معادل حدود ۶ قاشق چایخوری شکر در روز کاهش داده شود. برخی از مردم جهان مانند آمریکایی ها به طور متوسط ۴ برابر بیشتر از میزان توصیه شده توسط سازمان بهداشت جهانی (حدود ۲۲ قاشق چایخوری در روز) است.
زیاده روی در مصرف قند علائمی دارد. اگر بدنتان پتانسیل ابتلا به دیابت را داشته باشد این افراط شما را در معرض ابتلا به دیابت نوع ۲ قرار می دهد. یادتان باشد که منظور از زیاده روی در مصرف قند صرفا به خود حبه های قند محدود نمی شود. لازم است حواستان به تمام ترکیبات مواد غذایی که مصرف می کنید باشد و تا حد امکان مصرف محصولات غذایی صنعتی و تصفیه شده را کاهش دهید. بهتر است مواد غذایی تازه و پروتئین های کم چرب را در الویت قرار دهید. در ادامه به علائم نشان دهنده زیاده روی در مصرف قند اشاره می کنیم.
زیاد جوش می زنید
مصرف زیاد قند می تواند باعث بروز مشکلاتی در پوست شده و آکنه ها را تشدید کند. نتایج پژوهشی که در Journal of Academy of Nutrition and Dietetics به چاپ رسیده است نشان می دهد بین داشتن رژیم غذایی سرشار از قند و بیشتر شدن مشکل آکنه ارتباط وجود دارد. داوطلبان شرکت کننده در این پژوهش که آکنه متوسط یا شدیدی داشتند با مصرف میزان زیادی قند در مقایسه با افرادی که آکنه کمی داشته یا فاقد این مشکل پوستی بودند بیشتر جوش زدند. بنابراین اگر می بینید وضعیت آکنه هایتان بدتر شده است شاید به علت این باشد که زیاد قند مصرف می کنید.
ناگهان انرژی تان ته می کشد
اگر وعده ناهار یا شامتان سرشار از قند و فاقد پروتئین، فیبرها و چربی کافی باشد احساس سیری خواهید داشت اما بعد از مدت کوتاهی دچار افت انرژی خواهید شد. احتمال اینکه با سردرد یا میل شدید به خواب نیز مواجه شوید زیاد است. داشتن یک رژیم سرشار از مواد مغذی و متعادل، مانع از افت ناگهانی قند خون شده و شما را از خستگی ناگهانی خلاص می کند.
دندانپزشکتان خبرهای بدی برایتان دارد
پوسیدگی دندان ها یکی از نشانه های مصرف زیاد قند است. زمانی که باکتری های دهان کربوهیدرات ها را مصرف می کنند اسیدی تولید می کنند که با بزاق ترکیب شده و پلاک دندانی ایجاد می کند. اگر به میزان کافی و درست دندان ها را مسواک نزنید این پلاک ها تجمع کرده و شروع به فرسایش مینای دندان می کنند. بنابراین پوسیدگی دندان شکل می گیرد. توصیه می کنیم نیم تا یک ساعت بعد از هر وعده غذایی مسواک بزنید، مصرف قند را کاهش دهید و مواد غذایی مفید برای دندان را بیشتر مصرف کنید.
فشارخونتان بالاست
زمانی که فشارخون ۸۰/۱۲۰ یا کمتر باشد نرمال است. نتایج پژوهشی که درJournal of the American Society of Nephrology به چاپ رسیده است نشان می دهد داشتن یک رژیم غذایی سرشار از کربوهیدرات ها می تواند فشار خون را از این میزان نرمال فراتر ببرد. در پژوهش دیگری که در Journal BMJ Open Heart به چاپ رسیده محققان مشاهده کرده اند برای کنترل فشار خون کاهش مصرف قند از کاهش مصرف سدیم اهمیت بیشتری دارد. افرادی که رژیمی سرشار از کربوهیدرات ها و گلوکز – فروکتوز دارند بیشتر در معرض ابتلا به بیماری های قلبی عروقی قرار دارند.
کلسترول خونتان بالا رفته است
افزایش چربی خون می تواند نشان دهنده این باشد که شما در مصرف قند زیاده روی می کنید. نتایج پژوهشی که در Journal of the American Medical Association به چاپ رسیده است نشان می دهد افراط در مصرف قند باعث کاهش میزان کلسترول خوب و افزایش کلسترول بد خون می شود. البته هنوز مکانیسم تاثیر قند روی افزایش کلسترول خون مشخص نشده است و محققان معتقد هستند که گلوکز- فروکتوز بدن را در شرایطی قرار می دهند تا تری گلیسیرید و کلسترول بد تولید کند. در نتیجه چربی بد خون افزایش پیدا می کند. اگر متوجه شده اید که چربی خونتان بالا رفته است حتما با پزشک مشورت کنید و برنامه غذایی تان را اصلاح کنید تا کلسترولتان کنترل شود.
بعد از یک جلسه ورزش، نای حرکت ندارید
برای داشتن عملکرد خوب بدن در حین ورزش لازم است که به خوبی تغذیه کنید. اگر متوجه شده اید که ورزش کردن برایتان بیش از پیش سخت شده است احتمالا رژیم غذایی تان حاوی فروکتوز بالایی است. اگر قبل از شروع ورزش های سنگین میزان قند خونتان را بالا ببرید احتمال این که مدت زمانی بعد دچار خستگی شدید شوید زیاد است. تاثیر مصرف زیاد قندهای ساده افزایش ناگهانی قند خون و افت سریع آن است که روی قدرت فیزیکی و توان ورزشی تان تاثیر مطلوبی نخواهد داشت.
لباس هایتان کم کم تنگ می شوند
همیشه تقصیر را به گردن لباس ها می اندازیم: این شلوار تنگ شده است! لباس ها تغییر نمی کنند. این ما هستیم که چاق یا لاغر می شویم. اگر جزو مشتری های دائم نوشابه های گازدار هستید بعید نیست که شلوارها به یکباره تنگ شوند. نتایج پژوهشی که در American Journal of Clinical Nutrition به چاپ رسیده است نشان می دهد نوشیدنی های شیرین و گازدار به دو دلیل عمده باعث چاقی و افزایش وزن می شوند: میزان قند بالای موجود در این نوشیدنی ها و عدم قدرت سیرکنندگی آن ها. این نوشیدنی های شیرین صرفا کالری به بدن می رسانند و هیچ ارزش غذایی ندارند. توصیه می کنیم به جای این نوشیدنی های شیرین آب، شیر، قهوه، چای و انواع دمنوش ها را میل کنید.
احساس افسردگی می کنید
نتایج پژوهش های متعدد حاکی از ارتباط بین مصرف قند و خطر بروز افسردگی است. محققان آمریکایی روی ۷۰ هزار زن بررسی کرده و مشاهده کردند خانم هایی که قند خونشان بعد از مصرف مواد غذایی شیرین و تصفیه شده بالاتر بوده است بیشتر در معرض ابتلا به افسردگی قرار دارند. برای پیشگیری از این مشکل بهتر است غلات کامل، میوه ها و سبزیجات در اولویت برنامه غذایی قرار گیرند. برخی مواد مغذی مانند امگا ۳ که در ماهی های چرب وجود دارند نیز برای مقابله با افسردگی موثر هستند.
منبع: tebyan.net
نوشته با این علائم بدانید قندتان لب مرز است اولین بار در بامداد پدیدار شد.
[ad_2]
لینک منبع
بازنشر: مفیدستان
عبارات مرتبط با این موضوع
بیماری،درمان بیماری،علائم بیماری،انواع بیماریدرمان …درمان جوش صورتبیماری پوستیتکرر ادراربیماری زنان بیماری هادرمان بیماری هادرمان بیماری،درمان بیماری،علائم بیماری،انواع بیماریدرمان بیماری ها درمان جوش صورتبیماری پوستیتکرر ادراربیماری زنان بیماری هادرمان بیماری هادرمان زود
ادامه مطلب ...