مجله مطالب خواندنی
سبک زندگی، روانشناسی، سلامت،فناوری و ....مجله مطالب خواندنی
سبک زندگی، روانشناسی، سلامت،فناوری و ....علائم و عوامل تاثیر گذار در بروز تشنج
[ad_1]
تشنج چیست؟
تشنج (که حمله تشنجی یا حمله غش هم نام دارد) شامل انقباضات غیرارادی تعداد زیادی از عضلات بدن است. این وضعیت ناشی از وجود یک اختلال در فعالیت الکتریکی مغز است. تشنجها معمولاً منجر به از دست رفتن یا اختلال هوشیاری میشوند.

تشنج منجر به بیهوشی موقت می شود
علائم تشنج
نشانههایی که از طریق آنها میتوان دریافت فرد به صورت آنی دچار تشنج شده است به این قرار است:
• دست و پا زدن یا به بیان دیگر، بروز حرکات غیرارادی در بعضی یا تمام اندامها از علائم تشنج است.
• در برخی موارد تشنج، باعث کم شدن سطح هوشیاری می شود.
• عدم شناسایی زمان یا مکان از دیگر علائم تشنج است.
• تشنج منجر به بیهوشی موقت می شود.
• در تشنج فرد قادر به پاسخگویی به سوالات افراد پیرامون خود نیست.
• خیرگی یا چرخیدن چشمها به یک سمت از نشانه های تشنج است.
• احتمال دفع ناخواسته و غیرارادی ادرار نیز از علائم تشنج می باشد.
علل تشنج

تشنج ناشی از وجود یک اختلال در فعالیت الکتریکی مغز است
ο آسیب و ضربه به مغز از علل تشنج می باشد.
ο تومور مغزی می تواند باعث ایجاد بیماری تشنج شود.
ο صرع یکی از علل تشنج است.
ο تغییرات متابولسیم و یا سوخت و ساز بدن که باعث مشکلات کبدی و کلیوی می شود از علل بروز تشنج است.
ο وجود عفونت در بدن (مانند عفونت مغز) از علل ایجاد تشنج است.
ο از عوامل موثر در ایجاد بیماری تشنج می توان به مصرف مواد مخدر و الکل اشاره کرد.
ο از دیگر دلایل تشنج وجود بیماری مادرزادی از قبیل سندرم داون است.
ο سکته و بیماری آلزایمر نیز در ایجاد تشنج نقش دارند.
علائم تشنج ناشی از صرع
¤ عدم پاسخ به صورت لحظه ای
¤ ناتوانی در یادآوری آنچه اتفاق افتاده است.
¤ حرکات بدنی تند و سریع
¤ سفت شدن و تکان های ناگهانی بدن
انواع تشنج
تشنج دو نوع اصلی دارد:
۱٫تشنج partial (محدود – جزئی)
۲٫تشنج generalize (گسترده)
تشنج های گسترده نسبت به تشنج محدود اثرات بیشتری روی مغز می گذارند و در نتیجه تاثیر بیشتری نیز بر روی عملکرد بدن دارند. در بعضی موارد تشنجات partial تبدیل به نوع گسترده می شوند.
۱٫تشنج partial (محدود – جزئی)

در تشنجات Partial ساده، شخص هوشیار است و میداند که تشنج نزدیک است
یک تشنج partial با افزایش شدید سیگنالهای الکتریکی و فرستادن آنها از یک منطقه مغز شروع می شود. به این نوع تشنج نوع کانونی (focal) نیز گفته می شود. از یک قسمت مغز شروع شده و سپس انتشار می یابد. و دونوع مختلف دارد:
♦ تشنجات Partial ساده: این نوع تشنج با یک احساس یا علامت آگاه کنترل شروع میشود –حالتی به نام اورا ممکن است که تغییر و تقویت حس چشایی یا بویایی یا مشکلات گوارشی و یا احساس ترس و … باشد. یا شامل حرکات پرش – احساس سوزش یا تغییرات احساسی و یا توهم باشد. شخص هوشیار است و میداند که تشنج نزدیک است.
♦ تشنج partial پیچیده : Complex Partial این نوع تشنج هم ممکن است با اورا شروع شود و بیمار دچار کاهش سطح هوشیاری و خیرگی می شود و یا ممکن است که دچار گیجی یا حرکات خودبخودی و غیر ارادی پشت سر هم شود مانند گزش پرش لب یا حرکات gesturing و یا ممکن است دچار تغییرات شخصیتی و احساسی شود. در این نوع تشنج شخص ممکن است هوشیار باشد اما آگاه به تشنج نباشد یا دچار کاهش سطح هوشیاری شود.
۲٫تشنج generalize (گسترده)

در تشنج آتونیک فرد تمام کنترل عضلات خود را از دست داده و به زمین می خورد
این تشنج کل مغز را تحت تاثیر قرار می دهد. انواع مختلفی دارد که در زیر توضیح داده می شود:
◊ (صرع کوچک) Absence Seizures : این تشنجات شامل از دست دادن مختص هوشیاری است که علائمی مانند خیره شدن و پلک زدن چشمها و حرکات متعدد گوش و لب هاست.
◊ نوع تونیک – کلونیک: صرع بزرگ این نوع شناخته شده ترین نوع صرع است و شخص هوشیاری خود را از دست داده ممکن است زمین بخورد بدن سفت و لخت می شود و شروع به لرزش می کند و بازوها و پاها پرش ریتمیک دارد. بیمار ممکن است زبان خود را گاز بگیرد و کنترل ادرار خود را از دست بدهد.
◊ تشنج میلوکلونیک: در این نوع تشنج پرش مختصری وجود دارد و معمولاً به صورت قرینه در هر دو طرف بدن رخ می دهد.
◊تشنج آتونیک (حملات سقوط): در این نوع از تشنج فرد تمام کنترل عضلات خود را از دست داده و سقوط می کند (به زمین می خورد).
تشنج اولیه
– این تشنج ممکن است به علت صرع باشد، اما اغلب علت این تشنج مشخص نمی شود.
– این نوع تشنج معمولا قبل از ۲۵ سالگی رخ می دهد.
– تشنج اولیه بیشتر در مردان رخ می دهد.
– تشنج اولیه ممکن است بر قسمتی از مغز و یا تمام مغز اثر بگذارد.
تشنج ناشی از اکلامپسی

تشنج ناشی از اکلامپسی در زنان باردار رخ می دهد
· این تشنج در زنان باردار رخ می دهد و به دلیل صرع و یا دیگر اختلالات مغزی نمی باشد.
·پره اکلامپسی و اکلامپسی را مسمومیت بارداری می گویند و علامت مشخص آن، فشار خون بالا می باشد.
·این تشنج باعث تکان و لرزش و تغییرات روحی مثل آشفتگی می گردد.
·تمامی تشنج ها چه ناشی از صرع باشند و چه از نوع غیرصرعی، باید درمان گردند. شناخت علت تشنج برای جلوگیری از بروز تشنج ضروری می باشد.
روش تشخیص تشنج چیست؟
مهم ترین روش تشخیص تشنج ابتدا شرح حال بیمار است و برای قطعی کردن نوع تشنج یا شرایط بیمار، نوار مغز و یا تصویر برداری مغزی به روش های ام آر آی یا سیتی اسکن و یا آزمایشات خون انجام می شود و یا گاهی برای تشخیص تشنج بررسی مایع مغزی نخاعی لازم است.
درمان تشنج با دارو

برای درمان تشنج تجویز دارو با دوزهای پائین شروع می شود
اگر ارزیابی نشان دهد که فردی مبتلا به صرع هست، باید طبق یک درمان اولیه تحت درمان با داروهای ضد صرع قرار بگیرد. این داروها در بیشتر بیماران میزان دفعات تشنج را کاهش داده یا موجب از بین رفتن حمله های تشنجی می شود. با تجویز یک نوع داروی ضد صرع درمان تشنج شروع می شود اگر موثر نباشد انواع دیگر داروها برای درمان تشنج امتحان می شود و در صورت نیاز مجموعه ای از داروهای ضد صرع مورد استفاده قرار می گیرد.
برای درمان تشنج تجویز دارو با دوزهای پائین شروع می شود و به مرور تا کنترل تشنجات افزایش یافته و با رسیدن به دوز هدف ثابت می شود. دوز هدف (دوزی که با آن مقدار تشنج قابل کنترل است)
پیشگیری از تحریکات مجدد

کم خوابی از عوامل موثر در تحریک تشنج می باشد
محرکها عواملی هستند که باعث تحریک تشنج می شوند بیمار باید سعی کند که از آنها دوری کند. در ادامه دو نوع معمول و راههای کنترل آنها گفته شده است:
کمبود خواب: کمبود خواب یکی عوامل موثر در تحریک تشنج می باشد. بیمار باید مطمئن باشد که خواب کافی دارد و اگر مشکل خواب دارد حتماً با پزشک در میان بگذارد.
الکل و داروها: هرگز بدون نسخه پزشک از داروئی استفاده نکند و از پزشک در مورد اثرات مخرب الکل سوال کند.
گردآوری: بخش سلامت بیتوته
منابع:
myhealth.ir
tebyan.net
نوشته علائم و عوامل تاثیر گذار در بروز تشنج اولین بار در بامداد پدیدار شد.
[ad_2]
لینک منبع
بازنشر: مفیدستان
عبارات مرتبط با این موضوع
بیماری،درمان بیماری،علائم بیماری،انواع بیماریدرمان …بهترین راه برای پولدار شدن حتما ببینید عشق و شهوت نیاز جنسی مشهد هر شب هزار تومان مصرف دارو در بارداری، تاثیر دارو بر حاملگی، عوارض دارو در مصرف دارو در بارداریمصرف داروها در بارداریمصرف دارو در بارداریمصرف دارو در دوران ویتامین اسید فولیک اهمیت اسید فولیک اسید فولیک به همراه ویتامین و ویتامین به هضم غذا و استفاده ی بدن بیماری واگیر پزشکان ایرانتبخال یک ویروس است که بر روی سیستم عصبی انسان تاثیر می گذارد، سلول های عصبی پوست که آیدین درمان در روان شناسی و عرفانآرزوی همه پدر و مادرها خوشبختی فرزندانشان است خوشبختی تو نیز آرزوی ماست آیدین جانبیماریهای واگیر شایع ایران و جهان سایت پزشکان …اوریون بیماری اوریون که ابتدا بروی غدد بناگوشی تاثیر می گذارد و به همین دلیل در قدیم افسردگی پسزایمانی ویکیپدیا، دانشنامهٔ آزاد…فاکتورهای خطر با این که علل افسردگی پس از زایمان به روشنی مشخص نشده، عوامل تسریع آشنایی با اختلالات یادگیری در دانش آموزان و راههای …آشنایی با اختلالات یادگیری در دانش آموزان و راههای درمان آنروش تحقیق سوالات تخصصی به نظر شما جذابیت و بروز بودن ظاهر وب سایت تا چه حد بر ارزیابی شما از سندرم داون اطلاعات پزشکی درمانیمهم است که توالت محل سرگرم کننده ای برای کودک باشد باید اسباب بازیها و کتابهای خاص و سینوزیت – علائم ، تشخیص ، درمان پزشکان ایران نکاتی درباره سینوزیت در کودکان معمولاً تا سن ۲۰ سالگی تکامل کامل و صد درصد سینوسها صورت بیماری،درمان بیماری،علائم بیماری،انواع بیماریدرمان بیماری ها بهترین راه برای پولدار شدن حتما ببینید عشق و شهوت نیاز جنسی مشهد هر شب هزار تومان مدت مصرف دارو در بارداری، تاثیر دارو بر حاملگی، عوارض دارو در بارداری مصرف دارو در بارداریمصرف داروها در بارداریمصرف دارو در بارداریمصرف دارو در دوران بارداری ویتامین اسید فولیک اهمیت اسید فولیک اسید فولیک به همراه ویتامین و ویتامین به هضم غذا و استفاده ی بدن از آیدین درمان در روان شناسی و عرفان آرزوی همه پدر و مادرها خوشبختی فرزندانشان است خوشبختی تو نیز آرزوی ماست آیدین جان افسردگی پسزایمانی ویکیپدیا، دانشنامهٔ آزاد فاکتورهای خطر با این که علل افسردگی پس از زایمان به روشنی مشخص نشده، عوامل تسریعکنندهای بیماری واگیر پزشکان ایران تبخال یک ویروس است که بر روی سیستم عصبی انسان تاثیر می گذارد، سلول های عصبی پوست که از آشنایی با اختلالات یادگیری در دانش آموزان و راههای درمان آن آشنایی با اختلالات یادگیری در دانش آموزان و راههای درمان آن روش تحقیق سوالات تخصصی به نظر شما جذابیت و بروز بودن ظاهر وب سایت تا چه حد بر ارزیابی شما از کیفیت بیماریهای واگیر شایع ایران و جهان سایت پزشکان بدون مرز اوریون بیماری اوریون که ابتدا بروی غدد بناگوشی تاثیر می گذارد و به همین دلیل در قدیم به آن
ادامه مطلب ...
علائم سرماخوردگی در زنان شدیدتر است
[ad_1]به گزارش شفاف طبق یافته های تحقیقاتی زنان بیش از مردان به هنگام سرماخوردگی و آنفولانزا، دردهای عضلانی و خستگی وکوفتگی را گزارش کردند.
بعلاوه محققان طبق گزارش خود شرکت کنندگان دریافتند علائم شدید زنان بیش از مردان هم به طول می انجامد.
در این مطالعه، محققان علائم سرماخوردگی و آنفلواانزا ۷۷۷ زن و مرد را بین سال های ۲۰۰۹ تا ۲۰۱۴ در پنج درمانگاه در سطح آمریکا بررسی کردند.
از شرکت کنندگان خواسته شد تا علائم بیماری و شدت آنها را به طور روزانه از ۰ تا ۳ نمره دهند با در نظر گرفتن این موضوع که عدد ۰ حاکی از عدم وجود علامت و عدد ۳ نشاندهنده علائم بسیار شدید بود.
علائم بیماری شامل علائم دستگاه تنفس تحتانی نظیر سرفه، مشکل در تنفس و درد سینه؛ علائم دستگاه تنفس فوقانی نظیر گوش درد، ابریزش بینی، گلودرد و عطسه؛ و علائم سیستماتیک شامل کوفتگی، سردرد و درد عضلانی بود.
محققان دریافتند زنان بیش از مردان در مورد گوش درد، سردرد و کاهش اشتها به هنگام رفتن به نزد پزشک گزارش می دهند. همچنین زنان بیش از مردان علائم شدید کوفتگی و درد عضلات را اعلام می کنند.
به گفته محققان، احتمالا تقاوت های هورمونی بین زنان و مردان در نحوه واکنش سیستم ایمنی به این ویروس ها نقش دارد.
منبع : مهر
[ad_2]
لینک منبع
بازنشر: مفیدستان
عبارات مرتبط با این موضوع
سرماخوردگی،درمان سرماخوردگی،علائم سرما خوردگی،علل …سرما خوردگی،درمان سرماخوردگی،علائم سرما خوردگی،علل سرما خوردگی،درمان فوری سرما درمان سرماخوردگی فوری در یک روز آکاسرماخوردگی در بارداریدرمان سرماخوردگی کودکاندرمان سرماخوردگی در نوزاداندرمان عفونت های قارچی در زنان زیباشو دات کامحدود ۷۵ درصد از زنان بزرگسال، دست کم یکبار دچار عفونتهای قارچی دستگاه تناسلی می برونشیت مزمن چیست علائم شایع برونشیت مزمن چیست علائم شایع ، علل ، عواقب ، پیشگیری ، درمان ، داروها الف علت طولانی شدن سرماخوردگی چیست؟سرماخوردگی از جمله بیماریهایی است که در ظاهر ساده به نظر میرسد، اما همه افراد مثل بهترین روشهای درمان گرفتگی بینی ایران نازدر صورتی که علائم ذکر شده بیش از روز به طول انجامید، اگر بیش از روز ادامه داشت، در زگیل ویکیپدیا، دانشنامهٔ آزادزگیلاین صفحه نامزد انتقال به سرواژه زگیل در ویکیواژه است به نظر میرسد این مقاله شامل علائم و راه های درمان رماتیسم نیک صالحی پرتال …پربیننده ترین خبرها شگرد دختر جوان تهرانی برای اخاذی در شمال شهر از پسران جواننحوه مصرف قرص آهن زنان توانمندپریسا ترابی ، مدیر اداره بهبود تغذیه ی وزارت بهداشت گفت نیاز زنان به آهن در دوران تب ویکیپدیا، دانشنامهٔ آزادتبتب از علائم بیماری بوده و حالتی است که در آن دمای بدن جانوران خونگرم از مقدار طبیعی سرماخوردگی،درمان سرماخوردگی،علائم سرما خوردگی،علل سرما خوردگی سرما خوردگی،درمان سرماخوردگی،علائم سرما خوردگی،علل سرما خوردگی،درمان فوری سرما خوردگی درمان سرماخوردگی فوری در یک روز آکا سرماخوردگی در بارداریدرمان سرماخوردگی کودکاندرمان سرماخوردگی در نوزاداندرمان عفونت های قارچی در زنان زیباشو دات کام تفریح هیجان انگیز در پوکت ساناز رسولی بهترین آرایشگرهای تهران در زمینه های مختلف زگیل ویکیپدیا، دانشنامهٔ آزاد زگیل این صفحه نامزد انتقال به سرواژه زگیل در ویکیواژه است به نظر میرسد این مقاله شامل برونشیت مزمن چیست علائم شایع ، علل برونشیت مزمن چیست علائم شایع ، علل ، عواقب ، پیشگیری ، درمان ، داروها ، رژیم تب ویکیپدیا، دانشنامهٔ آزاد تب تب از علائم بیماری بوده و حالتی است که در آن دمای بدن جانوران خونگرم از مقدار طبیعی آن بیش الف علت طولانی شدن سرماخوردگی چیست؟ سرماخوردگی از جمله بیماریهایی است که در ظاهر ساده به نظر میرسد، اما همه افراد مثل هم بهترین روشهای درمان گرفتگی بینی ایران ناز در صورتی که علائم ذکر شده بیش از روز به طول انجامید، اگر بیش از روز ادامه داشت، در صورتی علائم و راه های درمان رماتیسم نیک صالحی پرتال سرگرمی پربیننده ترین خبرها شگرد دختر جوان تهرانی برای اخاذی در شمال شهر از پسران جوان نحوه مصرف قرص آهن زنان توانمند پریسا ترابی ، مدیر اداره بهبود تغذیه ی وزارت بهداشت گفت نیاز زنان به آهن در دوران بارداری
ادامه مطلب ...
علائم عفونت معده
[ad_1]
با دلگرم همراه باشید تا با راه های درمان عفونت معده آشنا شوید.


در مورد عفونت معده
عفونت معده عارضه ای آزاردهنده است، چون بعضی وقت ها میزان عفونت به اندازه ای بالا می رود که زندگی را مختل می کند. این عارضه حتی خواب راحت شبانه را هم از بیمار می گیرد و گاه و بیگاه از رختخواب بلندش می کند به خصوص اگر این بیمار، به بهداشت فردی اش اهمیت ندهد.
گاهی وقت ها به خودت می آیی و می بینی به علتی که نمی دانی، دردی بسیار شدید معده ات را احاطه کرده و خواب و خوراکت را گرفته است. درد خیلی زیاد است و سوزش هم چاشنی آن می شود، حالت تهوع هم داری و نفخ شدید آزارت می دهد. با مراجعه به پزشک می فهمی که عفونت معده داری.
برای برخی از افراد، عفونت ناشی از هلیکوباکتر پیلوری باعث ابتلا به سرطان معده میشود. عفونت معده ناشی از میکروب معده (باکتری معده) شایع است. در حدود دو سوم جمعیت جهان این باکتری را در بدن خود دارند. برای اغلب افراد، این باکتری باعث بوجود آمدن زخم یا علائم دیگر نمیشود.
در صورتی که این باکتری مشکلاتی را برای شما فراهم کرد، داروهایی وجود دارد که باعث کشتن این میکروبها و کمک به التیام درد و زخم میشوند. با دسترسی بیشتر افراد به آب سالم و بهداشت، افراد کمتری نسبت به قبل به این باکتری معده مبتلا میشوند.
پس از ورود هیلکوباکتری به بدن، به غشای معده حمله میکند،غشای معده از شما در برابر اسیدی که بدن برای هضم غذا استفاده میکند، محافظت میکند. وقتی باکتری معده آسیب قابل توجهی به غشای معده وارد کرد، اسید میتواند وارد غشا شود و باعث بوجود آمدن زخم معده گردد. زخم معده موجب خونریزی، عفونت و جلوگیری از حرکت غذا در دستگاه گوارش میشود.
علت میکروب معده غذا، آب یا ظرف آلوده می باشد. این بیماری در کشورها یا جوامعی که فاقد سیستم فاضلاب مناسب هستند یا آب سالمی ندارد بیشتر شایع است. همچنین باکتری معده از طریق تماس با بزاق یا مایعات دیگر بدن فرد مبتلا به آن قابل سرایت است.
میکروب معده در کودکان شیوع بیشتری دارد و بسیاری از افراد در دوران کودکی به این بیماری مبتلا می شوند، اما این باکتری به بزرگسالان نیز قابل سرایت است. این باکتریها برای سالیان زیادی در بدن زندگی میکنند و در اغلب موارد افرادی که مبتلا به آنها میشوند دچار زخم معده و علائم دیگر نمیشود. پزشکان به طور قطع نمیدانند که چرا تنها تعدادی از افراد پس از ابتلا به میکروب معده، زخم معده و غیره میگیرند.

علائم عفونت معده
علائم اسهال و استفراغ، بسته به علت به وجود آوردنده آن، در بازهای بین چند ساعت تا چند روز پس از ابتلا به عفونت معده و روده طول میکشد. اسهال مکرر علامت اصلی این بیماری محسوب میشود که گاهی اوقات در آن، رگههای خون یا مخاط نیز وجود دارد.
دیگر علائم ابتلا به عفونت روده و معده عبارتست از:
- استفراغ
- حالت تهوع
- کاهش اشتها
- دل پیچه
- احساس درد در اعضاء بدن
- سر درد
- دمای بالای بدن (تب)
عفونت معده و روده باعث از دست رفتن آب بدن که گاهی خطرناکتر و وخیمتر از خود عفونت است، می شود. سالمندان بیش از دیگران در معرض این خطر قرار دارند، که در صورت درمان نشدن و اهمال میتواند مرگبار باشد. بنابراین آگاهی از علائم و نشانه های کاهش آب بدن اهمیت بسیار دارد.
نشانههای کاهش ملایم آب بدن عبارتند از:
- تشنگی یا خشکی دهان
- کدر بودن ادرار
- سرگیجه و گیجی، به ویژه پس از ایستادن
- حالت تهوع
- کمبود انرژی
- سر درد
نشانههای کاهش بیشتر و جدیتر آب بدن شامل موارد زیر میشود:
- ضعف و بیحوصله گی
- گرفتگی عضلانی
- خستگی صورت
- فرورفتگی چشم
- نداشتن ادرار یا کم شدن مقدار آن
- گیجی
- ضربان قلب سریع
از آنجایی که آب بدن کودکان به سرعت کاهش مییابد، اگر کودک دچار اسهال و استفراغ شود، والدین باید به نشانههای حاکی از تشنگی شدید، خشکی پوست یا دهان توجه کنند؛ از طرفی چنانچه کودک در سنین پایینتر، نوزاد، باشد، کمتر کثیف شدن پوشک و خشکتر بودن آن در مقایسه با شرایط عادی میتواند علامت خطر باشد.
نباید اجازه داد کودکان دچار اسهال و استفراغ تا زمان برطرف شدن علائم به مهد کودک یا مدرسه بروند. والدین باید پیش از دادن هر گونه دارو به کودک با پزشک مشورت کنند. داروهای متداول برای کنترل اسهال و استفراغ معمولاً برای کودکان کمتر از ۵ سال استفاده نمیشوند.
برای پیشگیری از ابتلا به عفونت روتاویروس، رایجترین دلیل اسهال و استفراغ کودکان، دو نوع واکسن به نوزادان تزریق میشود.

تشخیص عفونت معده
در ادامه روش های تشخیصی ابتلا به میکروب معده شرح داده می شود:
آزمایش تنفسی اوره
شما نوشیدنی خاصی مینوشید که حاوی ماده ی اوره است.سپس داخل یک کیسه نفس میکشید و پزشک کیسه را برای آزمایش به آزمایشگاه میفرستد. در صورتی که میکروب هلیکوباکتری داشته باشید، باکتری معده، اوره را به دی اکسید کربن تبدیل میکند و آزمایشات آزمایشگاهی نشان میدهند که سطوح گاز در بازدم شما بیش از حد نرمال است. پزشک برای بررسی دقیق تر زخم معده شما، اقدامات زیر را انجام میدهد.
آندوسکوپی قسمت بالای معده و روده
در بیمارستان، پزشک با استفاده از یک لوله که دوربین کوچکی به آن متصل است و آندوسکوپ نامیده میشود داخل معده و قسمت بالایی روده شما را مشاهده میکند. در طول انجام این ازمایش، برای راحتی بیشتر داروهای مسکن برای شما تجویز میشود.
آزمایشات قسمت بالای معده و وروده
در بیمارستان، مایعی را مینوشید که ماده ای به نام باریوم دارد و پزشک از شما تصویر اشعه ایکس میگیرد. مایع گلو و معده شما را میپوشاند و باعث میشود که در تصویر به خوبی مشخص باشند.
سی تی اسکن
سی تی اسکن یک آزمایش تصویر برداری با اشعه ایکس قدرتمند است که تصاویری با حزئیات زیاد از داخل بدن شما عرضه میکند.

درمان عفونت معده
روش های های درمانی عفونت معده بیش از 20 نوع و ترکیبی از داروهاست، چرا که هلیکوباکتر به یک دارو مقاوم است، اما روش متداول برای درمان این بیماری روش های سه یا چهار دارویی است که داروهایی چون امپرازول، آموکسی سیلین، مترونیدازول، بیسموت، فورازولیدون و کلاریترومایسین را شامل می شود.
طول درمان این بیماری 10 تا 14 روز طول می کشد و درصد ریشه کنی آن 80 تا 90 درصد است، ولی حتی آنهایی که درمان می شوند نیز با احتمال عود 2 درصد روبرو هستند. به همین جهت لازم است پس از تکمیل دوره درمان دارویی، بیمار تست تنفسی داشته باشد.
درمان به موقع عفونت معده از ابتلای به سرطان معده جلوگیری می کند.
پژوهشگران اعلام کردند که درمان به موقع و مناسب عفونت ناشی از میکروب هلیکوباکترپیلوری میتواند آسیبهای وارده به معده را که در برخی موارد به سرطان منجر میشود، بهبود بخشد.
به گفته پژوهشگران، این یافتهها مهم است، چرا که سرطان معده دومین عامل مهم مرگ و میرهای ناشی از سرطان در جهان است و تقریبا نیمی از جمعیت جهان به این میکروب آلوده هستند.
سرطان معده، رشد بدون کنترل سلولهای بدخیم در معده است که افراد بالای 40 سال را مبتلا میکند و شیوع آن در مردان دو برابر زنان است.

گردآوری شده ی مجله ی اینترنتی دلگرم
مرجان امینی
[ad_2]
لینک منبع
بازنشر: مفیدستان
عبارات مرتبط با این موضوع
علتعلائمتشخیص و درمان عفونت معدهپرشین پرشیاعلتعلائمتشخیص و درمان عفونت معده عفونت معده عارضه ای آزاردهنده است، چون بعضی وقت عفونت معده می تواند به دیگران منتقل شودعفونت معده عارضه ای آزاردهنده است، چون بعضی وقت ها میزان عفونت به اندازه ای بالا می چه کسی سرطان معده می گیرد؟، سرطان معده، تشخیص سرطان معده بررسی عوامل ایجاد کننده سرطان در معده علائم و نشانه های سرطان معده را بشناسید علائم و سرطان معده؛ علل، علائم و درمانمعده یکی از اعضای موجود در شکم و بخشی از دستگاه گوارش میباشد و مانند هر کدام از اعضای روشنایی بررسی علل و روش های درمان عفونت معده و …بررسی علل و روش های درمان عفونت معده گاهی وقت ها به خودت میآیی و می بینی به علتی که نمی عفونت ادراری در کودکان، عفونت کودک، درمان عفونت، علت عفونت عفونت ادراری علائم بیماری دکتر پورنصیری با اشاره به این مورد که علامت عفونت ادراری علائم و نشانه های سرطان معده را بشناسیدعلائمسرطانمعدهعلائم و نشانه های سرطان معده کدامند؟ چه عواملی باعث ابتلا به سرطان معده می شود ؟راهنمای پزشکی پیگیری علائم و بیماریهادرد شکم حاد هر فردی ممکن است یکی دو بار دچار درد شکم شده باشد ولی درد شدید شکم که حاد آشنایی با بیوتروریسم وب سایت علوم آزمایشگاهی پزشکی بخش وب لاگ هاعلائم و نشانه های زخم معده را بشناسیدعلائمزخممعدهعلائم و نشانه های زخم معده به طور کلی مربوط به دردهایی در نواحی بین جناغ سینه و نشانه علائم عفونت معده و روده علتعلائمتشخیص و درمان عفونت معدهپرشین پرشیا علتعلائمتشخیص و درمان عفونت معده عفونت معده عارضه ای آزاردهنده است، چون بعضی وقت ها عفونت معده می تواند به دیگران منتقل شود عفونت معده عارضه ای آزاردهنده است، چون بعضی وقت ها میزان عفونت به اندازه ای بالا می رود که چه کسی سرطان معده می گیرد؟، سرطان معده، تشخیص سرطان معده بررسی عوامل ایجاد کننده سرطان در معده علائم و نشانه های سرطان معده را بشناسید علائم و نشانه روشنایی بررسی علل و روش های درمان عفونت معده و درمان سرطان بررسی علل و روش های درمان عفونت معده گاهی وقت ها به خودت میآیی و می بینی به علتی که نمی دانی سرطان معده؛ علل، علائم و درمان معده یکی از اعضای موجود در شکم و بخشی از دستگاه گوارش میباشد و مانند هر کدام از اعضای دیگر علائم و نشانه های سرطان معده را بشناسید علائمسرطانمعده علائم و نشانه های سرطان معده کدامند؟ چه عواملی باعث ابتلا به سرطان معده می شود ؟ راهنمای پزشکی پیگیری علائم و بیماریها درد شکم حاد هر فردی ممکن است یکی دو بار دچار درد شکم شده باشد ولی درد شدید شکم که حاد گفته ورم معده دارید؟با درد معده چه کنیم؟ کلینیک جامع آموزش پزشکی ورم معده دارید؟با درد معده چه کنیم؟ کلینیک جامع آموزش پزشکی کانال ما در تلگرام با عنوان عفونت کودک عفونت ادراری علائم بیماری دکتر پورنصیری با اشاره به این مورد که علامت عفونت ادراری در سنین آشنایی با بیوتروریسم وب سایت علوم آزمایشگاهی پزشکی بخش وب لاگ ها علائم عفونت معده و روده علایم عفونت معده
ادامه مطلب ...
علائم و درمان اسهال و استفراغ کودکان
[ad_1]، در کودکان معمولاً ویروس ها موجب اسهال و استفراغ می شوند. دست های خود را مکرر بشویید؛ زیرا اسهال ویروسی بسیار مسری است. در صورت ادامه و استفراغ بعد از چند بار تغذیه، احتمال کم شدن آب بدن نوزاد وجود دارد.
در صورتی که به کودک خود شیر می دهید و او به اسهال مبتلا شده است، دفعات شیردهی را بیشتر کنید و در صورت تغذیه با پستانک، کودک را با مایعات خوراکیِ بدون نیاز به نسخۀ پزشک که علاوه بر جبران آب از دست رفته، الکترولیت های بدن را نیز دوباره فراهم می آورد، تغذیه کنید. (نوشیدنی های فانتزی مصرف نکنید؛ زیرا دارای سدیم کافی نیستند)

این مایعاتِ جایگزین به صورت ساده یا با طعم های مختلف و بدون نیاز به نسخۀ پزشک در دسترس قرار دارند. نوع سادۀ آن را مصرف کنید، زیرا اغلب نوزادان طعم های گوناگون را دوست ندارند.
در صورت آبکی بودن مدفوع کودک، سعی کنید هر بار او را به نوشیدن چهار اونس محلول فوق وادارید. چنانچه اسهال کمتر آبکی باشد و دفع مدفوع نوزاد حالت عادی پیدا کند، تغذیه با شیر خشک را ادامه دهید.
گاهی مادران با استفاده از آب برنج یا جو موفق به درمان اسهال می شوند. (جو با برنج را بسیار نرم بپزید، آبکش کنید و مایع به دست آمده را با پستانک به کودک بدهید، به هر دو فنجان آب، یک چهارم قاشق مربا خوری نمک بیفزایید).
چنانچه کودک خسته و بی رمق به نظر می رسد، میزان ادرار او بسیار کمتر از حالت عادی شده است و گریه هایش اشک چندانی ندارند، ملاج او فرو رفته یا اسهال او بیش از یک هفته ادامه یافته است، با پزشک خود تماس بگیرید.
چنانچه کودکی که غذای سفت می خورد به اسهال مبتلا شود؛ رژیم او را موز، برنج، پوره سیب بخارپز و نان تست قرار دهید، تا اسهال کامل برطرف شود. بر غذاهای نشاسته ای مانند انواع نان، ماکارونی یا پاستا و بیسکویت تمرکز کنید. از آب سیب و آب انگور که موجب شدت یافتن اسهال می شوند، اجتناب کنید.
در صورت تهوع و استفراغ کودک، چند حوله روی سطوح در معرض خطر آلودگی پهن کنید. در مورد شیر مادر، زمان شیردهی – ولی نه تناوب آن – را کوتاه کنید.
در صورت یک یا دو بار استفراغ کودک، هر یک یا دو ساعت تنها از یک پستان و اگر بیش از دو بار استفراغ کند، هر نیم تا یک ساعت یک بار، پنج دقیقه شیر بدهید. بعد از گذشت هشت ساعت بدون استفراغ، برنامۀ قبلی شیردهی را از سر بگیرید.
برای کودکی که از پستانک تغذیه می شود، یکی از محلول های آبرسان فوق الذکر را شروع کنید و هر ده دقیقه یک قاشق شربت خوری محلول به او بخورانید و بعد از گذشت چهار ساعت بدون استفراغ، مقدار محلول را افزایش دهید. بعد از هشت ساعت، برنامۀ عادی تغذیه را شروع نمایید.
بابونه، نعناع یا زنجبیل می توانند به درمان دل بهم خوردگی کمک کنند. بابونه یا نعناع به صورت دم نوش کیسه ای و به صورت باز و فله ای در دسترس هستند.
در مورد زنجبیل از تازه بودن آن مطمئن شوید. برای استفاده چند برش از آن را در آب بجوشانید. در مورد کودک مبتلا به استفراغ شدید، علاوه بر محلول آبرسان، این درمان های گیاهی نیز مفید خواهند بود.
چنانچه نوزاد تنها یک بار استفراغ کرده باشد، چند اونس محلول در یک پستانک به او بدهید. به خاطر داشته باشید که این درمان های جایگزین برای کودکان بیش از شش ماهه مفیدند و برای نوزادی که هرگز چیزی به جز شیر مادر نخورده است، تجویز نمی شوند.
بار دیگر متذکر می شویم که با پزشک تماس بگیرید اگر:
- در کودک علائم کم آبی، مانند ادرار نکردن طی یک مدت هشت ساعته مشاهده شود.
- در استفراغ خون وجود داشته باشد.
- به نظر برسد که کودک به شکم دردی مبتلا است که بیش از چهار ساعت طول کشیده است.
- استفراغ و تهوع بیش از بیست و چهار ساعت ادامه یافته است.
- کودک واقعاً بیمار به نظر می رسد.
[ad_2]
لینک منبع
بازنشر: مفیدستان
عبارات مرتبط با این موضوع
علائم آنفولانزا در کودکان و چگونگی درمان آن …همکاران ما از نظرات و پیشنهادات شما استقبال می نمایند نظر یا مطلب خود درباره این کامل ترین مرجع در مورد علائم و عوارض و راه درمان …پزشکی و سلامتعلائم و عوارض تب مالت راه درمان و پیشگیری از تب مالت تب مالت،درمان تب مالتتب مالت سرماخوردگی،درمان سرماخوردگی،علائم سرما خوردگی،علل …سرماخوردگی متداول ترین علائم سرماخوردگی شامل سرفه، آبریزش بینی، گرفتگی بینی و کامل ترین مرجع در مورد بیماری اسهال خونی و راه پیشگیری و پزشکی و سلامتاسهال و مشاهده رگه های خونی در آن میتواند از عوارض استفاده از شیاف دیکلوفناک باشد؟اسهال و درمان آن اسهال و درمان آن افزایش غیر طبیعی دفعات اجابت مزاج که معمولا با تغییر در قوام و حجم انواع تب در کودکان و درمان آن از کجا بفهمیم کودکمان تب دارد؟ یک راه سریع این است که پیشانی کودک را ببوسیم بیماری سلیاک چیست ؟ – علائم ، عوارض ، تشخیص ، درمان …بیماری سلیاک چیست ؟ – علائم ، عوارض ، تشخیص ، درمان ، رژیم غذایی و… مرجع کامل اطلاعات انواع دل درد در کودکان و درمان آنها سایت نی نی کدهانواع دل درد در کودکان و درمان آنها آیا فکر می کنید کودک شما دل درد دارد؟ چطور می اسهال و درمان آن ممکن است اسهال باعث از دست دادن مقدار زیادی از آب و املاح بدن شود در این شرایط، دهان درمان تب در کودکان دکتر بابک طیبی متخصص کودکان و بیماری های شایع کودکان و نوزادان تب، واکنش دفاعی بدن و علامت یک بیماری است و در واقع علائم آنفولانزا در کودکان و چگونگی درمان آن پزشکان ایران همکاران ما از نظرات و پیشنهادات شما استقبال می نمایند نظر یا مطلب خود درباره این مقاله را کامل ترین مرجع در مورد علائم و عوارض و راه درمان بیماری تب مالت پزشکی و سلامت علائم و عوارض تب مالت راه درمان و پیشگیری از تب مالت تب مالت،درمان تب مالتتب مالت چیست سرماخوردگی،درمان سرماخوردگی،علائم سرما خوردگی،علل سرما خوردگی سرماخوردگی متداول ترین علائم سرماخوردگی شامل سرفه، آبریزش بینی، گرفتگی بینی و گلودرد است کامل ترین مرجع در مورد بیماری اسهال خونی و راه پیشگیری و درمان آن پزشکی و سلامت اسهال و مشاهده رگه های خونی در آن میتواند از عوارض استفاده از شیاف دیکلوفناک باشد؟ اسهال و درمان آن اسهال و درمان آن افزایش غیر طبیعی دفعات اجابت مزاج که معمولا با تغییر در قوام و حجم مدفوع انواع تب در کودکان و درمان آن از کجا بفهمیم کودکمان تب دارد؟ یک راه سریع این است که پیشانی کودک را ببوسیم یا لمس بیماری سلیاک چیست ؟ – علائم ، عوارض ، تشخیص ، درمان ، رژیم سلیاک چیست؟ بیماری سلیاک، نوعی بیماری گوارشی است که به پرزهای روده کوچک آسیب میرساند و انواع دل درد در کودکان و درمان آنها سایت نی نی کده انواع دل درد در کودکان و درمان آنها آیا فکر می کنید کودک شما دل درد دارد؟ چطور می توانیم اسهال و درمان آن ممکن است اسهال باعث از دست دادن مقدار زیادی از آب و املاح بدن شود در این شرایط، دهان خشک شده درمان تب در کودکان دکتر بابک طیبی متخصص کودکان و نوزادان بیماری های شایع کودکان و نوزادان تب، واکنش دفاعی بدن و علامت یک بیماری است و در واقع
ادامه مطلب ...
علائم بیماری نوموفوبیا و روشهای درمان آن
[ad_1]
شاید 15 سال پیش کسی فکرش را هم نمیکرد که یک بیماری جدید برای با عنوان ترس جدا شدن از تلفن همراه به وجود آید. ترسی که با رواج سبک زندگی مدرن در حال همه گیر شدن است.
به گزارش آلامتو و به نقل از سپیده دانایی؛ اگر به شما بگویند قرار است تلفن همراهتان به مدت یک هفته در یک محفظهٔ امن نگهداری شود و شما حق نگاه کردن، لمس کردن و حتی استفاده از آن را ندارید، چه عکسالعملی نشان میدهید؟ دانههای عرق روی پیشانیتان مینشیند؟ لبهایتان میلرزد؟ مانند بچههای دو ساله کج خلقی میکنید؟ و یا اینکه نمیدانید چه عکسالعملی انجام دهید؟ طی ۵ سال اخیر محققان مختلفی از سراسر دنیا به بررسی و تحقیق دربارهٔ تاثیر فناوریهای جدید از جمله تلفن همراه بر سلامت کاربران پرداختهاند. ترس جداشدن از تلفن همراه، بیماریای است که در علم روانشناسی نوموفوبیا نامیده میشود و به معنی ترس از بدون موبایل بودن است.
«یه دقیقه هم آرام و قرار نداشتم، همش دلم میخواست با همه دستبهیقه شم. ذهنم یه لحظه هم آرامش نداشت. رغبت نداشتم کاری انجام بدم. برای بار هزارم تو کیفمو نگا کردم. نه اونجام نبود. دوست داشتم زودتر از سر کار مرخصی ساعتی بگیرم و برگردم خونه. آخه گوشیم تو خونه جا مونده بود. چهطور میتونستم تا ساعت چهار بعد از ظهر صبرکنم که برگردم خونه؟! پیامکا، تماسایی که رد شده بود، از همه مهمتر پیامای تلگرام و گروهایی که توشون عضو بودم … همهٔ همکارا و دوستام فکر میکردن که من مریض شدم، چون هر وقت منو میدیدن، چه تو مهمونی، سر کار یا حتی وقتخرید کردن، موبایلم ازم جدا نمیشد. هر کی میرسید نصیحتم میکرد و سعی میکرد از بدیهای وابستگی به تلفن همراه بهم بگه. خودمم از این وضعیت خسته شده بودم و بیشتر از این احساس میکردم از نظر جسمی هم دچار مشکل شدم. خوابم به هم خورده بود، سردرد داشتم، همیشه احساس خستگی و بیحوصلگی داشتم و از همه بدتر اینکه وقتی موبایلم پیشم نبود، احساس خلاء میکردم. تا اینکه تصمیم گرفتم تو اینترنت بگردم تا راهی پیدا کنم که از شر این بلا خلاص شم و معلوم شد که کارم از اعتیاد به موبایل گذشته و من دچار یه جور اختلال به اسم نوموفوبیا هستم که تازگیا شناخته شده.»
حالا این نوموفوبیا چی هست؟
ترس و استرس افراطی و غیرمنطقی که به هنگام نبود تلفن همراه در فرد ایجاد میشود نوموفوبیا نام دارد. اگرچه این نوع بیماری کاملا جدید است اما بسیار شایع بوده و میلیونها نفر را در سراسر دنیا تحت تاثیر قرارداده است.
در تحقیقاتی که انجام شده است نشان میدهد زنان بیشتر از مردان درگیر این بیماری میشوند و در مقایسه با ۶۱ درصد مردانی که میترسند از گوشی خود جدا شوند، ۷۰ درصد زنان هستند که این ترس را در خود دارند. البته در مقابل تحقیقات نشان میدهد که بیشتر مردان هستند که تمایل دارند دو گوشی همراه خود داشته باشند، که اگر یکی از آنها را از دست دادند دچار استرس زیادی نشوند.
بیشترین افرادی که هنگام جداشدن از تلفن همراه عرق سرد روی پیشانیشان مینشیند و کنترل خود را بر روی شرایط از دست میدهند و اضطراب زیادی را تجربه میکنند، نسل جوان هستند و علائم این بیماری در سنین ۱۸ تا ۳۲ بیشتر و با شدت و مدت زیادتری دیده میشود.
آیا من هم نوموفوبیا گرفتم؟
فرض کنید یک روز که از منزل بیرون میروید، در نیمهٔ راه به یاد بیاورید که تلفن همراهتان را جا گذاشتید. چه احساسی به شما دست میدهد و چه هیجانی را تجربه میکنید. این یک آزمایش ساده است تا ببینید آیا شما نیز نشانههای این بیماری را دارید یا نه؟
این بیماری یا بهتر است بگوییم اختلال، دارای نشانههایی است که اگر فردی آنها را در خود میبیند، بهتر است نسبت به وضعیت خود آگاهی بیشتری پیدا کند و درصدد برطرف کردن این علائم باشد.
نشانههای جسمی
علائم جسمی از مهمترین و آشکارترین نشانههای این بیماری هستند که از جمله میتوان به استرس و آستانهٔ تحمل پایین، تعریق زیاد و … در موقع عدم توانایی در استفاده از تلفن همراه به هر علتی اشاره کرد. در این مواقع که فرد از موبایل خود جدا میشود، احتمالاً به تپش قلب، درد قفسهٔ سینه و تندی تنفس دچار میشود.
نشانههای روانشناختی
نشانههای روانشناختی شامل عوامل پیچیدهای از جمله نوع تفکر فرد و تجربهٔ هیجانهایی میشود که به آن دچار میشود. دیدگاههای منفی نسبت به خود، عزت نفس پائین، برونگرایی یا درونگرایی شدید، تکانشگری و هیجانخواهی منفی از عواقب بد وابستگی به تلفن همراه هستند. در این گونه نشانهها فرد تمام هویت خود را در داشتن و همراهبودن تلفن همراه خود میبیند و بدون این وسیله قادر به انجام هیچ فعالیت اجتماعی نیست و دلیل آن هم این است که این روزها تلفن همراه تنها کاربرد تماس برقرار کردن ندارد و شامل فعالیتهایی از جمله عکس گرفتن، ذخیرهٔ اطلاعات، ارتباط در شبکههای اجتماعی و … می شود. میبینید بیش از نیمی از کاربران تلفن همراه، درصورت تمام شدن شارژ باتری یا به همراه نداشتن تلفن خود دچار اضطراب میشوند و یا هنگامی که موبایلشان را در منزل جا میگذارند٬ احساس ترس و استرس به آنها دست میدهد و در موارد شدیدتر ترس از دست دادن تلفن همراه همیشه ذهن فرد را به خود مشغول میکند.
نشانههای رفتاری
افرادی که دچار وابستگی به تلفن همراه خود هستند، برای پیشگیری از اضطراب، تلفن خود را همیشه فعال نگه میدارند، همیشه با خود شارژ به همراه دارند، شماره تلفنهای متعدد دارند و همیشه به دلیل ترس از گم شدن تلفن، یک تلفن اضافه به همراه دارند.
نوموفوبیا درمان هم دارد؟
راههای درمان متعددی برای درمان این وابستگی و کاهش پیامدهای منفی آن وجود دارد. اما در همهٔ این راههای درمان سعی میشود که به بیماری که این علائم را دارد، آموزشهای مبتنی بر کاهش استرس و راهکارهای جایگزینکردن موبایل آموزش داده شود. بهترین راهحلی که میتوان برای درمان نوموفوبیا مطرح کرد این است که شخص نیاز خود به تلفن همراه را کم کند و کمکم سعی کند این وسیله را غیر از مواقع لزوم از خود دور نگه دارد. البته در زندگی امروز این امر بسیار سخت و تقریباً غیرممکن است؛ اما باید سعی شود تا وابستگیهای روانی به این دستگاه را از بین ببرد. برخی از رایجترین راهکارها شامل موارد زیر میشود:
آرامش ذهنی
در این روش به بیمارانی که دچار علائم جسمی از جمله تپش قلب،گرفتگی عضلات و … میشوند راههایی از جمله کاهش اضطراب آموزش داده میشود که شامل تمرینهای آرامسازی بدن و دورکردن تنش عضلانی است.
موبایل یک وسیله است و نه چیز دیگر
مثلاً به بیماران آموزش داده میشود اخبار روزمره را از روی تلفن همراه خود پیگیری نکنند و تنها برای برقراری تماس از آن استفاده کنند.
آموزش راهحل جایگزین
به بیشتر مبتلایان توصیه میشود همیشه همراه خود یک کارت تلفن داشته باشند تا هروقت که نتوانستند از گوشی تلفن همراهشان تماس بگیرند، از آن استفاده کنند. در ضمن لیستی از مخاطبان و شماره تلفنهای افرادی که با آنها در ارتباط هستند را تهیه کنند تا در صورت گمکردن تلفن همراه با آنها در ارتباط بمانند.
درنظرگرفتن ساعت مشخص برای فرد
باید سعی کرد تا استفاده از این وسیله را محدود کرد و فرد تنها وقتی از آن استفاده کند که نیاز به زنگزدن داشته باشد. برای مثال میتواند، بازیهای گوشی را پاک کند یا از برنامههای اینترنتی آن کمتر استفاده کند، لزومی ندارد که شبها اخبار را از اینترنت بگیرد، باید تنها به گوشی خود به عنوان یک وسیله ارتباطی ساده نگاه کند و یا اینکه به جای عضویت در چندین شبکه اجتماعی، در یک شبکه فعالیت داشته باشد.

[ad_2]
لینک منبع
بازنشر: مفیدستان
عبارات مرتبط با این موضوع
درد عشق و وابستگی را چگونه تحمل کنیم؟درد عشق و وابستگی را چگونه تحمل کنیم؟لطفاً پس از مطالعه ، این مطلب را با استفاده از درد عشق و وابستگی را چگونه تحمل کنیم؟ درد عشق و وابستگی را چگونه تحمل کنیم؟لطفاً پس از مطالعه ، این مطلب را با استفاده از لینک های
ادامه مطلب ...
علائم از کار افتادن ریه ها
[ad_1]
با دلگرم همراه باشید تا با علت های از کار افتادن ریه ها بیشتر آشنا شوید.


بیماری مزمن انسدادی ریه (به انگلیسی: Chronic obstructive pulmonary disease یا COPD)
که همچنین به نامهای دیگری همچون
بیماری مزمن انسدادی شُش(به انگلیسی: chronic obstructive lung disease یا COLD)
و بیماری مزمن انسدادی مسیر هوایی (به انگلیسی: chronic obstructive airway disease یا COAD)
معروف است، نوعی بیماری انسدادی ریوی است که با محدود بودن علامت مسیر هوایی به صورت مزمن شناسایی میشود. این بیماری به مرور زمان بدتر میشود. اصلیترین نشانههای این بیماری شامل مواردی همچون تنگی نفس، سرفه و ایجاد خلط سینه است.بیشتر افرادی که ""برونشیت مزمن"" دارند، به COPD مبتلا میشوند.
کلیه ها قهرمانان ناشناخته ی بدن هستند و دفع مواد زائد و مایعات اضافی بدن را به بهترین شکل ممکن انجام می دهند. علاوه بر این، کلیه ها وظایف مهم دیگری نیز دارند که شامل تنظیم سطح نمک، پتاسیم و اسید خون، کنترل فشار خون، تولید ویتامین دی (برای حفظ استخوان ها) و کنترل تولید گلبول های قرمز خون می باشد. به همین جهت ابتلا به بیماری کلیوی می تواند موجب آسیب های گسترده ای شود.
بهترین راه برای محافظت از کلیه ها، کنترل فشار خون و قند خون است. فشار خون بالا و دیابت دلیل حداقل دو سوم از نارسایی های کلیه هستند. بنابراین آزمایشات سالانه برای همه ی افراد به خصوص دیابتی ها و افراد دچار فشار خون بالا لازم است.
هنگامی که کلیه ها آسیب می بینند، نمی توانند به طور موثر فشار خون را کنترل کنند.
فشار ناشی از جریان خون، به رگ ها نیرو وارد کرده و عروق کلیه هم دچار زخم و آسیب دیدگی می گردند.
نشانه های آسیب کلیه بسیار کلی و گاهی ظریف هستند و شاید افراد هرگز آن ها را نشانی از بیماری کلیوی تلقی نکنند، تا جایی که از دست رفتن 90 درصد از عملکرد کلیه هم ممکن نشانه ی آشکاری نداشته باشد.
معمولترین عامل ایجاد COPD استعمال دخانیات است، البته عوامل دیگری همچون آلودگی هوا و وراثت نیز نقش کمتری در ایجاد آن دارند.
در کشورهای در حال توسعه، یکی از منابع اصلی آلودگی هوا، آتشهای خوراکپزی و بخاریهایی است که تهویهٔ مناسبی ندارند. در صورتی که افراد به صورت مداوم در معرض این عوامل تحریککننده باشند، ریههای آنها دچار التهاب و واکنش همراه با آماس میشود که ناشی از تنگ شدن مسیرهای هوایی کوچک و بافت ریوی موسوم به آمفیزم است.
تشخیص این بیماری بر اساس تنگی نفس صورت میگیرد که میزان آن با آزمایشهای عملکرد ریه اندازهگیری میشود. بر خلاف بیماری آسم، تنگی نفس در این بیماری با استفاده از دارو کاهش نمییابد.
با کم کردن میزان قرار گرفتن در معرض عوامل شناخته شده این بیماری میتوان از آن جلوگیری کرد. این امر با تلاشهایی برای کاهش سیگار کشیدن و افزایش کیفیت هوای محیطهای داخلی و خارجی نیز همراه است.
درمانهای بیماری COPD شامل این موارد میشود: ترک سیگار، واکسیناسیون، توانبخشی و مواد استنشاقی گشادکننده برونش و کورتیکواستروئیدها. درمان طولانیمدت با اکسیژن یا پیوند ریه میتواند برای برخی افراد مناسب باشد.
برای آنهایی که بدتر شدن و حاد شدن را به صورت دورهای دارند، ممکن است به استفاده از داروهای متعدد و بستری شدن در بیمارستان نیاز باشد.
در جهان، این بیماری حدود ۳۲۹ میلیون نفر، تقریباً پنج درصد از جمعیت دنیا را مبتلا ساخته است. در سال ۲۰۱۲، این بیماری سومین عامل اصلی در مرگ افراد بوده که بیش از ۳ میلیون نفر را به کام مرگ فرستاده است.این میزان مرگ به دلیل افزایش نرخ سیگارکشیدن و بالارفتن میانگین سنی جمعیت در بسیاری از کشورها افزایش مییابد.

انواع عفونت ریه
دستگاه تنفسی به دو بخش تقسیم می شود: فوقانی و تحتانی.
اگر عفونت در هر کدام از این دو بخش رخ دهد، به نام همان بخش خوانده می شود.
دستگاه تنفسی فوقانی شامل بینی، حلق، حنجره و نای می باشد.
دستگاه تنفسی تحتانی شامل ریه ها و اجزای آنهاست. ریه تشکیل شده از برونش، برونشیول ها و آلوئول ها.

علل عفونت ریه
- علل عفونت ریه می تواند باکتری، ویروس و یا قارچ باشد. انگل ها نیز باعث این عفونت ها می گردند.
- عفونت باکتریایی از تمامی عفونت ها بیشتر است. این عفونت ها توسط آنتی بیوتیک ها درمان می شوند. عفونت های باکتریایی موجب سوزش پوست می گردند.عفونت های ویروسی نیاز به دارو ندارند و خود به خود خوب می شوند. در عفونت های حاد ویروسی، لب ها و ناخن ها به رنگ آبی در می آیند. از دست دادن آب بدن نیز یکی از علائم عفونت ریه می باشد. عفونت ریه می تواند منجر به عفونت گوش گردد.
- علائم عفونت ریوی ناشی از قارچ نیز همانند علائم عفونت ریوی ناشی از باکتری و یا ویروس می باشد. در برخی موارد شدید، عمل جراحی برای برداشت توده قارچی لازم می باشد.
- اگر گلودرد شما در عرض چند روز بهبود نیافت و یا بعد از چند هفته، از شر سرفه خلاص نشدید، باید به پزشک متخصص مراجعه کنید.
- سرفه های مداوم، تنگی تنفس، درد قفسهسینه و خس خس سینه از علائم عفونت ریه می باشد که نیاز به بررسی فوری پزشک دارنددر قسمت زیر، ویژگی های چند تا از عفونت های ریوی را برای شما بیان می کنیم.
علل اصلی عفونت ریه ها
پنومونی یا ذات الریه
پنومونی شایع ترین نوع عفونت ریه می باشد. ذات الریه در واقع همان التهاب ریه می باشد که با یک عفونت ایجاد می شود.
هنگامی که کیسه های هوایی در ریه محتوی مقدار زیادی مایعات می شوند، ذات الریه رخ می دهد.
عفونت ذات الریه می تواند از نوع ویروسی، باکتریایی و یا قارچی باشد.
علائم این بیماری عبارت است از: التهاب ریه، تنگی تنفس، درد قفسه سینه، تب بالا، سرفه خلط دار، لرز، گرفتگی قفسه سینه، درد عضلانی و خستگی.
بسیاری از بیماران بعد از آنفلوانزا، مبتلا به ذات الریه می گردند.
افراد سیگاری و افراد مسنی که سیستم ایمنی ضعیفی دارند، مستعد مبتلا شدن به این بیماری هستند.
این بیماری می تواند بسیار خطرناک باشد و اگر خوب درمان نشود می تواند مشکلات زیادی را بوجود آورد و حتی باعث مرگ فرد شود.
سیگار کشیدن
عامل خطر اصلی برای بیماری COPD در سطح جهانی دخانیات است.
حدود بیست درصد از افراد سیگاری در معرض خطر ابتلا به COPD هستند، و نیمی از آنهایی که در تمام عمرشان سیگار کشیدهاند، به این بیماری مبتلا خواهند شد. در ایالات متحده و بریتانیا، 80 تا 95 درصد از افراد مبتلا به COPD یا در حال حاضر سیگاری هستند و یا این که قبلاً سیگار میکشیدهاند.
احتمال پیشرفت بیماری با میزان زمان کلی قرار گرفتن در معرض دود سیگار افزایش مییابد.علاوه بر اینها، زنان بیشتر از مردان در برابر اثرات زیانبار سیگار کشیدن آسیبپذیر هستند.
برای افراد غیرسیگاری، استنشاق دود سیگار افراد سیگاری در بیست درصد از موارد عامل این بیماری بوده است. دیگر انواع دخانیات مانند، ماریجوانا، سیگار برگ و قلیان نیز ممکن است ایجاد خطر نمایند. زنانی که در دورهی بارداری خود سیگار میکشند، ممکن است که خطر ابتلای کودک خود به بیماری COPD را افزایش دهند.
آلودگی هوا
آن دسته از آتشهای پختوپز خانه که بهندرت تهویه میشوند و اغلب با سوختهایی همچون سوخت زیستتوده همچون چوب و فضولات حیوانات ایجاد میشوند، باعث آلودگی هوای محیطهای داخلی میشوند و یکی از عوامل اصلی بیماری COPD در کشورهای درحال توسعه محسوب میشوند.
این نوع آتشها توسط حدود سه میلیارد انسان برای پختوپز و گرم کردن به کار میروند که در نتیجه سلامت این افراد تحت تأثیر این آتشها قرار میگیرد و در این میان زنان به خاطر در معرض بودن زیادتر تأثیر بیشتری میبینند.مردمی که در شهرهای بزرگ زندگی میکنند، در مقایسه با مردم مناطق روستایی بیشتر در معرض بیماری COPD هستند.
در حالی که آلودگی هوای شهری عاملی کمکی در تشدید این بیماری است، نقش کلی آن به عنوان عامل بیماری COPD نامشخص میباشد.در مناطقی که کیفیت هوای نامناسبی دارند، به عنوان مثال آنهایی که تحت تأثیر گازهای خروجی هستند، عموماً میزان بیشتری بیماری COPD مشاهده میشود اگرچه به اعتقاد بسیاری از کارشناسان اثر کلی آن در برابر دود سیگار کمتر است.
در معرض بودن به خاطر حرفه
در معرض بودن شدید و به مدت طولانی در محیطهای کاری که آلوده به گرد و خاک، مواد شیمیایی و دود است، خطر ابتلا به بیماری COPD را در افراد سیگاری و غیرسیگاری افزایش میدهد. به اعتقاد کارشناسان در معرض بودن به خاطر محیط کاری عامل ده تا بیست درصد موارد ابتلای این بیماری است.
کارشناسان ایالات متحده معتقدند که در این کشور این موارد، عامل بیماری تا سی درصد ابتلای کسانی باشد که هیچ گاه سیگار نکشیدهاند و در کشورهایی که قوانین الزامآور مناسبی ندارند، احتمال خطر بیشتری وجود دارد.تعدادی از صنایع و منابع عوامل این بیماری شامل میشوند که از این قبیل میتوان به جاهایی که گرد و غبار زیادی دارند، مشاغلی که با موادی همچون کادمیم و ایزوسینات درگیر هستند و دودهای ناشی از جوشکاری اشاره کرد.
کارهای کشاورزی نیز یکی از موارد خطرناک به شمار میرود.در بعضی مشاغل، خطرات برابر با نصف تا دو پاکت سیگار در روز برآورد شده است. در معرض غبار سیلیس بودن نیز میتواند باعث بیماری COPD گردد که برای سیلیکوزیس خطر غیرمرتبط گزارش شده است. اثرات منفی قرار گرفتن در معرض گرد و غبار و همچنین دود سیگار رو به افزایش و احتمالاً بیش از اینها است.
عامل وراثت
عامل وراثت در پیشرفت و افزایش بیماری COPD نقش دارد. احتمال این امر در میان بستگان افرادی که این بیماری را دارند و سیگاری هستند در مقایسه با غیرسیگاریها بیشتر است. در حال حاضر، تنها عامل خطر ناشی از وراثت که مشخص شده، کمبود آلفا-۱ آنتیتریپسین (AAT) است.
این خطر عملاً در صورتی است که شخص دارای کمبود آلفا-۱ آنتیتریپسین همچنین سیگاری هم باشد.این عامل در یک تا پنج درصد از موارد باعث ابتلا به بیماری میشود. و این شرایط در میان تقریباً هر سه تا چهار نفر از ده هزار نفر وجود دارد.عوامل وراثتی دیگری نیز تحت مطالعه و تحقیق قرار دارند که این عوامل میتواند زیاد باشد.
سندرم حاد تنفسی ( SARS)
- این بیماری نوعی ذات الریه می باشد. این سندرم به شدت مسری است.
- سیاه سرفه، تب بالا، سردرد و ناراحتی عمومی از علائم این سندرم می باشد.
بیماری سل
- سل عفونت ریوی ناشی از باکتری مایکوباکتریوم می باشد.
- سرفه، خلط سبز و یا خون آلود و تنگی تنفس برخی از علائم این بیماری می باشند.
- این بیماری باعث کاهش وزن و خشک و پوسته پوسته شدن پوست می شود.
- عفونت سل مسری است و با قطرات سرفه منتقل می شود.
- آنتی بیوتیک ها برای درمان بیماری سل بسیار موثر می باشند.
بیماری ذات الجنب
- پرده پوشاننده ریه به نام پرده جنب نامیده می شود.
- هنگامی که یک عفونت در این پرده رخ دهد، به نام ذات الجنب خوانده می شود.
- این بیماری توسط عفونت ویروسی و یا ذات الریه بوجود می آید.
- درد قفسه سینه و تنگی تنفس از علائم شایع این بیماری می باشد.
- واکسن آنفلوانزا برای کودکان زیر 5 سال و بزرگسالانی که در معرض خطر بالای عوارض آنفلوانزا قرار دارند و بیشتر از 65 سال دارند، توصیه می شود
برونشیت
- در بیماری برونشیت، راه های هوایی تحریک می شوند و موجب التهاب برونش های کوچک و بزرگ و افزایش خلط و انسداد راه هوایی می گردد.
- خلط ها غلیظ و زرد و یا سبزرنگ می باشند.
- برونشیت می تواند حاد و مزمن باشد. عفونت ویروسی شایع ترین دلیل برونشیت حاد می باشد.
- معمولا برونشیت مزمن در اثر موادشیمیایی، آلرژن ها و یا دود سیگار بوجود می آید.
- برونشیت مزمن می تواند موجب بیماری انسداد مزمن ریوی گردد.
- افراد مبتلا به برونشیت مزمن، سال ها سرفه می کنند.
آنفلوانزا
- آنفلوانزا توسط یک ویروس ایجاد می شود.
- این بیماری دستگاه تنفسی فوقانی را تحت تاثیر قرار می دهد و باعث درد بدن و خستگی می شود.
- آنفلوانزا باعث سرفه و برخی بیماری های دستگاه تنفسی تحتانی مثل ذات الریه نیز می شود.

علامتها و نشانههای بیماری
صدای شنیده شده توسط استتسکوپ.
آیا مشکلی با شنیدن این پرونده دارید؟
معمولترین نشانههای بیماری COPD تولید خلط سینه دشواری تنفس و ایجاد سرفه است.این نشانهها به مدتی طولانی همراه بیمار خواهند بود.
هنوز مشخص نیست که انواع مختلفی از بیماری COPD وجود دارد یا خیر. در حالی که در گذشته، این بیماری به دو نوع آمفیزم و برونشیت مزمن تقسیم میشد، اما آمفیزم تنها توصیف تغییرات ریوی است و خودش بیماری به حساب نمیآید و برونشیت مزمن نیز توصیف نشانهای است که میتواند همراه با COPD ظاهر شود و یا این که نشود.
سرفه
سرفهٔ مزمن معمولاً اولین نشانهای است که اتفاق میافتد. در صورتی که سرفه در بیش از سه ماه یک سال و در دو سال متوالی همراه با تولید خلط و بدون هیچ گونه دلیلی وجود داشته باشد طبق تعریف میتواند نشانهٔ برونشیت مزمن باشد. این شرایط ممکن است که قبل از پیشرفت کامل COPD اتفاق بیفتد. ممکن است میزان خلطی که ایجاد میشود در ساعتها و روزهای مختلف متفاوت باشد.
در برخی موارد امکان دارد که سرفه در بیمار وجود نداشته باشد و یا تنها گاهی اوقات ایجاد شود و همچنین ممکن است به همراهش خلط رخ ندهد. برخی افراد ممکن است نشانههای این بیماری را با سرفهٔ افراد سیگاری اشتباه بگیرند. ممکن است بسته به عوامل فرهنگی و یا اجتماعی برخی خلط را فرو برند یا اینکه تف کنند.
سرفههای شدید ممکن است باعث شکستگی دندهها یا از دست دادن هوشیاری به مدت کوتاه گردد. افرادی که به بیماری COPD مبتلا میشوند، معمولاً سابقهٔ بیماری سرماخوردگی معمولی دارند که مدت زمانی طولانی به طول میانجامد.
تنگی نفس
تنگی نفس اغلب نشانهای است که افراد را بیش از همه اذیت میکند.معمولاً افراد این نشانه را این گونه توصیف میکنند: «نفس کشیدن مرا به زحمت میاندازد،» «حس میکنم که نفسم بند آمده» یا «نمیتوانم نفس عمیقی بکشم و هوای زیادی را وارد ریههایم کنم.»
البته ممکن است که عبارات مختلفی در فرهنگهای گوناگون استفاده شود. معمولاً تنگی نفس با اعمال فشار بدتر میشود و مدتی طولانی ادامه مییابد و به مرور اوضاع به مراتب ناخوشایندتر نیز میگردد. در مراحل پیشرفته این اتفاق ممکن است که در مواقع استراحت و در همه حال رخ دهد. افرادی که بیماری COPD دارند، این بیماری نشانهٔ آشفتگی و کیفیت بد زندگی آنهاست.
بسیاری از افراد با نمونههای شدید بیماری COPD مجبور به نفس کشیدن از طریق لبهای فشرده میشوند و این امر در برخی افراد میتواند تنگی نفس را بهتر کند.
ویژگیهای دیگر
در بیماری COPD ممکن است که بازدم بیشتر از دم طول بکشد.تنگ شدن قفسهٔ سینه ممکن است اتفاق بیفتد اما معمول نیست و ممکن است که به خاطر مشکل دیگری ایجاد شده باشد.آنهایی که مسیر هواییشان مسدود شده، ممکن است خس خس کردن داشته باشند یا هنگام معاینه سینه با گوشی پزشکی و موقعی که میخواهند نفس را به داخل ریهها بفرستند، صدای خفیفی شنیده شود. گشاد شدن سینه یکی از علائم بیماری COPD است. اما نسبتاً نامحتمل است.
نشستن به شکل چمباتمه با بدتر شدن بیماری رخ میدهد.نمونههای پیشرفتهٔ بیماری COPD باعث فشار بالا در شریانهای شُش میشود که باعث مواردی همچون از کار افتادن بطن راست قلب میشود.
این وضعیت نارسایی قلبی ریوی نامیده میشود و به تورم پاها و تورم ورید گردن منجر میگردد. بیماری COPD بیش از هر بیماری ریوی دیگری عامل نارسایی قلبی ریوی است. از زمان استفاده از اکسیژن مکمل، دیگر نارسایی قلبی ریوی کمتر اتفاق میافتد.بیماری COPD اغلب به همراه وضعیتهای دیگری نیز پیش میآید که بخشی از آن به خاطر عوامل خطر مشترک است.این وضعیتها شامل این موارد میشوند: بیماری ایسکمیک قلب، فشار خون بالا، مرض دیابت، از بین رفتن حجم ماهیچهها، پوکی استخوان، سرطان ریه، اختلال اضطراب، افسردگی.
ممکن است در کسانی که به نمونهٔ شدید این بیماری مبتلا هستند، که احساس همیشگی خسته بودن علامتی طبیعی باشد.چماقی شدن ناخن انگشتها ویژگی انحصاری بیماری COPD نیست و لازم است تحقیقات سریعی برای روشن شدن احتمال بیماری سرطان ریه انجام شود.
نوع شدید
نوع شدید و حاد نوع شدید و حاد COPD به این شکل تعریف میشود: افزایش تنگی نفس، افزایش تولید خلط سینه، تغییر رنگ خلط سینه از سفید شفاف به سبز یا زرد، یا افزایش میزان سرفه در شخصی که به COPD مبتلاست.این امر میتواند نشانههای تنفس بیش از حد همچون سریع شدن تنفس، بالارفتن میزان تپش قلب، عرق ریختن، استفاده شدید از ماهیچههای گردن، یک نوع کبودی آبی رنگ روی پوست و آشفتگی یا در نمونههای بیماری بسیار شدید رفتار تهاجمی باشد. همچنین ممکن است که هنگام معاینه با گوشی پزشکی از ریهها صدای ترق توروق شنیده شود.

پیشگیری از عفونت ریه
سیگار نکشید.
- سیگار کشیدن باعث آسیب ریه و ابتلا به بیماری های مزمن ریوی می گردد.
- اگر شما دچار یک بیماری مزمن ریوی شوید، بیشتر مستعد ابتلا به عفونت ریوی خواهید بود.
- حتی اگر بیماری مزمن ریوی نگیرید، کشیدن سیگار بهبود بیماری هایی مثل آنفلوانزا و ذات الریه را طولانی می کنید.
دستانتان را با آب و صابون بشویید.
- دست ما هر روزه در تماس با میلیون ها میکروب است که می توانند باعث عفونت گردند.
- بنابراین برای جلوگیری از عفونت ریه، دستان خود را با آب گرم و صابون خوب بشویید.
- اگر دسترسی به آب و صابون ندارید، از مواد ضدعفونی کننده دست استفاده کنید.
- اگر شما دچار بیماری جزئی ریوی مانند سرماخوردگی شدید، از خودتان مراقبت کنید تا زود بهبود یابید و از انتشار عفونت به ریه جلوگیری کنید
واکسن بزنید.
- واکسن آنفلوانزا و ذات الریه از این عفونت ها جلوگیری می کنند.
- واکسن آنفلوانزا برای کودکان زیر 5 سال و بزرگسالانی که در معرض خطر بالای عوارض آنفلوانزا قرار دارند و بیشتر از 65 سال دارند، توصیه می شود. این واکسن همچنین برای افراد دارای دیابت و ایدز نیز توصیه شده است.
- قبل از تزریق این واکسن ها، با پزشک مشورت کنید.
خوب بخورید و خوب بخوابید.
- یکی از راه هایی که موجب تقویت سیستم ایمنی بدن می گردد، خوب خوردن و خوب خوابیدن است.
- استراحت کافی باعث می شود که بدن با ویروس هایی که موجب عفونت می شوند، بجنگد.
- بیشتر افراد به 8 ساعت در شب خواب نیاز دارند.
- غذاهای دارای ویتامین C مانند مرکبات، باعث تقویت سیستم ایمنی بدن می شود.
درمان بیماری را جدی بگیرید.
- اگر شما دچار بیماری جزئی ریوی مانند سرماخوردگی شدید، از خودتان مراقبت کنید تا زود بهبود یابید و از انتشار عفونت به ریه جلوگیری کنید.
- مایعات فراوانی بنوشید، بدن خود را گرم نگه دارید و استراحت کافی کنید تا زودتر بهبود یابید.

درمان عفونت ریه
درمان شناخته شدهای برای COPD وجود ندارد، اما نشانههای آن قابل درمان بوده و پیشرفت آن قابل کم شدن است. اهداف اصلی مدیریت شامل کاهش فاکتورهای خطر، مدیریت COPD ثابت، جلوگیری و درمان تشدید بیماری و مدیریت بیماریهای مرتبط میباشد. تنها معیاری که کاهش مرگومیر را نشان داده است ترک سیگار و استفاده از اکسیژن اضافی است.ترک سیگار خطر مرگ را تا ۱۸٪ کاهش میدهد.
توصیههای دیگر شامل این موارد میشود: واکسیناسیون آنفلوآنزا یک بار در سال، واکسیناسیون پنوموکوک هر پنج سال و قرار گرفتن کمتر در معرض هوای آلوده.در موارد پیشرفته بیماری، مراقبت تسکینی ممکن است باعث کاهش علائم بیماری شود و مورفین احساس کوتاهی نفس را افزایش دهد. ممکن است از تهویه غیرتهاجمی برای کمک به تنفس استفاده کرد.
ورزش
توانبخشی ریوی یک برنامه ورزشی، مدیریت بیماری و مشورتی است که به منظور کمک به فرد تنظیم شده است. ثابت شده است توانبخشی ریوی در افرادی که به تازگی در آنها بیماری شدت گرفته باعث بهبود کلی کیفیت زندگی و توانایی ورزش و کاهش مرگومیر شده است. این برنامه همچنین حس کنترلی که فرد در برابر بیماری خود دارد و همچنین احساسات بیماران را بهبود بخشیده است. به نظر میرسد فعالیتهای مربوط به داخل دادن هوا به ریه نقش چندانی در این موارد ندارد.وزن زیاد یا کم میتواند بر نشانههای بیماری، میزان ناتوانی و تشخیص COPD تأثیر بگذارد. افرادی دچار COPD که وزن کمی دارند میتوانند به وسیله افزایش دریافتی کالری، قدرت عضلههای تنفسی خود را افزایش دهند.
این امر با ترکیب با ورزش منظم یا برنامه توانبخشی ریوی میتواند منجر به بهبود علائم COPD شود. تغذیه مکمل برای افراد دچار سوء تغذیه مؤثر است.
برونکودیلاتورها
برونکودیلاتورهای استنشاقی از درمانهای اولیه مورد استفاده هستند و درکل اندکی تأثیر دارند.دو نوع اصلی آن وجود دارد، بتا ۲ آگونیست و آنتی گولینرژیک؛ هر دو به صورت طولانی اثر و کوتاه اثر موجود میباشند. آنها باعث کاهش تنگی نفس، خس خس سینه و محدودیت ورزش شده و کیفیت زندگی بهبود یافته را به همراه دارند.مشخص نیست آیا وضعیت پیشرفت بیماری موجود را تغییر میدهند یا خیر.
در افرادی که دچار بیماری ملایم هستند، توصیه میشود عوامل زود اثر هنگام نیاز استفاده شوند.
در افرادی که دچار بیماری ملایم هستند، عوامل طولانی اثر توصیه میشود.در صورتی که برونکودیلاتور طولانی اثر کافی نباشد، کورتیکواستروئید استنشاقی افزوده میشود.
در رابطه با عوامل طولانی اثر، مشخص نیست آیا تیوتروپیوم بروماید (یک آنتی کولینرژیک طولانی اثر) یا بتا آگونیست طولانی اثر (LABAs) بهتر است و ارزش دارد هر دو را امتحان کرده و از هرکدام که بهتر بود برای همیشه استفاده کرد.هر دو نوع این عوامل خطر وخیمتر شدن بیماری را ۲۵-۱۵٪ کاهش دهند. این در حالی است که استفاده هر دو در یک زمان مفید باشد، این فایده، در صورت وجود، تأثیر بحثبرانگیزی است.
چند آگونیست بتا ۲ زود اثر از جمله سالبوتامول (Ventolin) و تربوتالین موجود است. آنها علائم را برای چهار تا شش ساعت تسکین میدهند/ آگونیست بتا ۲ طولانی اثر مانند سالمترول در اکثر موارد به عنوان درمان نگاهدارنده استفاده میشود. بعضی افراد احساس میکنند مدارک مفید بودن آن محدود است، این در حالی است که بعضی دیگر شواهد مفید بودن آن را قبول دارند. به نظر میرسد استفاده طولانی مدت برای بیماران COPD ضرر نداشته باشد اما اثراتی مانند لرزش و تپش قلب دارد. هنگامی که با استروئید استنشاقی استفاده میشوند خطر سینه پهلو را افزایش میدهند. این در حالی است که ممکن است استروئید و LABAs با هم اثر بهتری داشته باشند، مشخص نیست این مزیت جزئی در برابر خطرات افزایش یافته به وجود آمده زیاد نباشد.
دو آنتی کولینرژیک اصلی یعنی ایپراتروپیوم و تیوتروپیوم برای COPD استفاده میشود. ایپراتروپیوم یک عامل زود اثر است در حالی که تیوتروپیوم یک عامل طولانی اثر است. تیوتروپیوم با کاهش شدت گرفتن بیماری و بهبود کیفیت زندگی ارتباط دارد و بهتر از ایپراتروپیوم عمل میکند.تیوتروپیوم بر نرخ مرگومیر یا بستری شدن تأثیر ندارد.آنتی کولینرژیکها باعث خشکی دهان و علائم مجازی اداری میشوند.
آنها همچنین با افزایش خطر بیماریهای قلبی و سکته مغزی میشوداکلیدینیوم، یک عامل طولانی اثر دیگر که در سال ۲۰۱۲ وارد بازار شد به عنوان جایگزین تیوتروپیوم مورد استفاده قرار میگیرد.
کورتیکواستروئیدها
کورتیکواستروئیدها معمولاً به صورت استنشاقی مورد استفاده قرار میگیرند اما ممکن است به صورت قرص استفاده شوند و از تشدید بیماری جلوگیری کنند. اگرچه کورتیکواستروئیدها (ICS) برای افرادی که دچار COPD ملایم هستند فایدهای نداشته است، آنها تشدید بیماری افرادی که بیماری معمولی یا شدید دارند را کاهش میدهد.
هنگامی که ترکیب با LABA استفاده میشوند نرخ مرگومیر را بیشتر از استفاده تنها از ICS و LABA کاهش میدهند. آنها به تنهایی تأثیری بر نرخ مرگومیر کلی یک ساله ندارند و با نرخ افزایش یافته سینه پهلو ارتباط دارند. مشخص نیست که بر پیشرفت بیماری تأثیر دارند یا خیر. درمان دراز مدت با قرصهای استروئید با اثرات فرعی قابل توجهی ارتباط دارد.
درمان دیگر
استفاده دراز مدت از آنتیبیوتیکها، مخصوصاً از دسته ماکرولید مانند اریترومایسین باعث کاهش شدت بیماری در افرادی میشود که دو سال یا بیش از یک سال از این بیماری رنج میبرند. ممکن است این روش در برخی نقاط جهان صرفه اقتصادی داشته باشد.
نگرانیها شامل مقاومت آنتیبیوتیکی و مشکلات شنوایی با آزیترومایسین میشود. ضرر گزانتینها مانند تئوفیلین بیشتر از نفعشان است و به همین دلیل توصیه نمیشوند، اما ممکن است به عنوان عامل دوم در مواردی که اقدامات دیگر کنترل نشده است مورد استفاده قرار بگیرد. ممکن است موکولیتیکها در بعضی از افراد دارای مخاط غلیظ مفید باشد اما معمولاً مورد نیاز نیست.داروی سرفه توصیه نمیشود.
اکسیژن
اکسیژندرمانی در افراد دارای سطح اکسیژن پایین ثابت (فشار جزئی اکسیژن کمتر از mmHg55-50 یا اشباع اکسیژن کمتر از ۸۸٪) توصیه میشود. این امر در این دسته افراد در صورتی که 15 ساعت در روز استفاده شود خطر نارسایی قلب و مرگ را کاهش میدهد و ممکن است توانایی افراد برای ورزش کردن را افزایش دهد.
ممکن است اکسیژندرمانی در افراد دارای سطح اکسیژن معمولی یا نسبتاً پایین تنگی نفس را بهبود بخشد.خطر آتشسوزی در رابطه با استفاده از این روش وجود دارد و این روش برای افرادی که سیگار کشیدن را ادامه میدهند فایده چندانی ندارد.
در این شرایط بعضی عدم استفاده آن را توصیه میکنند.بسیاری از بیماران در طول وخامت شدید بیماری به درمان با اکسیژن نیاز دارند؛ استفاده از اکسیژن با غلظت بالا بدون در نظر گرفتن اشباع اکسیژن فرد میتواند باعث بالا رفتن سطح دی اکسید کربن شده و نتیجه معکوس به همراه داشته باشد.
برای افرادی که در معرض خطر سطوح بالای دی اکسید کربن قرار دارند، اشباع اکسیژن ۹۲-۸۸٪ توصیه میشود، این در حالی است که برای افرادی که در معرض این خطر نیستند سطوح ۹۸-۹۴٪ توصیه میشود.
عمل جراحی
عمل جراحی برای افرادی که بیماری آنها شدید است میتواند مفید باشد، عمل ممکن است شامل پیوند ریه یا کاهش حجم ریه شود.عمل کاهش حجم ریه شامل برداشتن بخشهایی میشود که بیشترین آسیب توسط آمفیزم به آن وارد شده است و اجازه میدهد که بخشهای باقیمانده یعنی ریه تقریباً سالم گسترش یابد و بهتر فعالیت کند. پیوند ریه در بعضی مواقع برای موارد بسیار شدید COPD و مخصوصاً در افراد جوان صورت میگیرد.
تشدید
معمولاً تشدید بیماری به وسیله افزایش استفاده از برونکودیلاتورهای زود اثر درمان میشود. این امر شامل ترکیب آگونیست بتای استنشاقی و آنتی کولینرژیک میباشد. میتوان این داروها را از طریق افشانه با دوز معین با آسم یار یا نبولایزر به فرد بیمار داد، که هردوی آنها به طور یکسانی مؤثر میباشند. افشانه کردن برای افرادی که حالشان بدتر است آسانتر میباشد.
کورتیکواستروئیدهای دهانی شانس بهبود را بهبود بخشیده و مدت کلی علائم را کاهش میدهند. در افرادی که بیماری در آنها تشدید شده است، آنتی بیوتیک نتیجه را بهبود میبخشد. آنتی بیوتیکهای زیادی مورد استفاده قرار میگیرند، از جمله: آموکسیسیلین، داکسیسایکلین یا آزیترومایسین؛ مشخص نیست کدام از دیگری بهتر است.
مدرک مشخصی برای افرادی که بیماری آنها شدید است موجود نیست.تهویه غیرتهاجمی در افرادی دارای سطوح CO2 بالا (نارسایی تنفسی نوع ۲) میباشند احتمال مرگ یا نیاز به مراقبتهای ویژه
تهویه مکانیکی را کاهش میدهد.علاوه بر این، ممکن است تئوفیلین در درمان افرادی که به روشهای دیگر جواب نمیدهند نقش داشته باشد. کمتر از ۲۰٪ تشدید بیماری نیازمند بستری شدن در بیمارستان میباشد.در افراد بدون اسیدوز از نارسایی تنفسی،مراقبت در منزل (بیمارستان در منزل) میتواند از بستری شدن او جلوگیری کند.

گردآوری شده ی مجله ی اینترنتی دلگرم
مرجان امینی
[ad_2]
لینک منبع
بازنشر: مفیدستان
عبارات مرتبط با این موضوع
علائم ناراحتی ها و اختلالات عصبی در بدن زیتونپاسخ سلا م باید ریشه آنها را هدف بگیری و بزنی یعنی علت اینکه خیلی ازان علائم را داری بیوشیمی پرولاکتیناعظم صادق آبادی، مینا عبادی، علوم آزمایشگاهی پرولاکتین پروتئینی است با وزن ملکولی مرکز جامع سرطان مقالاتسرطان ریهسرطان ریه سرطان ریه چیست؟ وقتی سلولها در قسمتی از بدن شروع به رشد خارج از کنترل می قلب انواع ، علت، علائم و نشانه های بیماری های قلب و …با سلام و تشکر چطور بفهمیم کدام بیماری قلبی را داریم؟ کمی بیشتر از علائم بیماری ها سکته مغزی – سیب سلامت با سلام و خسته نباشید و تشکر از اطلاع رسانی مفیدتون نامزد من چند ماه پیش سر پروژه علائم کیست تخمدان و چگونگی درمان آن…بیماریهاکیست تخمدان چگونه تشخیص داده می شود؟ بیشتر کیست ها به وسیله اولتراسوند تشخیص داده می آنچه باید در رابطه با حمله قلبی بدانید سایت …حمله قلبی عبارت است از مرگ سلول های عضلانی قلب در اثر کاهش یا توقف جریان خون بیماری مزمن انسدادی ریه ویکیپدیا، دانشنامهٔ آزادبیماریمزمنانسدادیبیماری مزمن انسدادی ریه به انگلیسی یا که همچنین به نامهای کم کاری تیروئید چیست آکا ۴ روش برای پیشگیری از مشکلات تیروئید از هر نوزاد ایرانی یک نفر مبتلا به کم کاری علائم و عوامل خطر نوع سرطان گوارشیسرطان اصطلاحی برای گروهی از بیماریها است که در آن سلولهای غیرطبیعی بدن، بدون علائم ناراحتی ها و اختلالات عصبی در بدن زیتون پاسخ سلا م باید ریشه آنها را هدف بگیری و بزنی یعنی علت اینکه خیلی ازان علائم را داری کمبود بیماری مزمن انسدادی ریه ویکیپدیا، دانشنامهٔ آزاد بیماریمزمن بیماری مزمن انسدادی ریه به انگلیسی یا که همچنین به نامهای دیگری مرکز جامع سرطان مقالاتسرطان ریه سرطان ریه سرطان ریه چیست؟ وقتی سلولها در قسمتی از بدن شروع به رشد خارج از کنترل میکنند انواع ، علت، علائم و نشانه های بیماری های قلب و عروق با سلام و تشکر چطور بفهمیم کدام بیماری قلبی را داریم؟ کمی بیشتر از علائم بیماری ها توضیح دهید سکته مغزی – سیب سلامت با سلام و خسته نباشید و تشکر از اطلاع رسانی مفیدتون نامزد من چند ماه پیش سر پروژه ساختمانی علائم کیست تخمدان و چگونگی درمان آن … بیماریها کیست تخمدان ساختمان های کیسه مانند پر از مایع در تخمدان هستند واژه کیست به ساختمانی پر از فیزیوتراپی اخلاق حرفهای ، ضرورتی برای سازمان چکیده یکی از عمدهترین دغدغههای مدیران آنچه باید در رابطه با حمله قلبی بدانید سایت پزشکان بدون مرز حمله قلبی عبارت است از مرگ سلول های عضلانی قلب در اثر کاهش یا توقف جریان خون سرخرگ بیوشیمی » پرولاکتین اعظم صادق آبادی، مینا عبادی، علوم آزمایشگاهی پرولاکتین پروتئینی است با وزن ملکولی که کم کاری تیروئید چیست آکا ۴ روش برای پیشگیری از مشکلات تیروئید از هر نوزاد ایرانی یک نفر مبتلا به کم کاری مادرزادی علایم از کار افتادن کبد
ادامه مطلب ...
علائم کمخونی در کودکان
[ad_1]یکی از مشکلات سلامتی شایع امروز در میان گروههای مختلف سنی و نیز جنسیتهای مختلف مشکل کمخونی است.مشکلی که در کودکان و زنان بیش از دیگران دیده میشود.
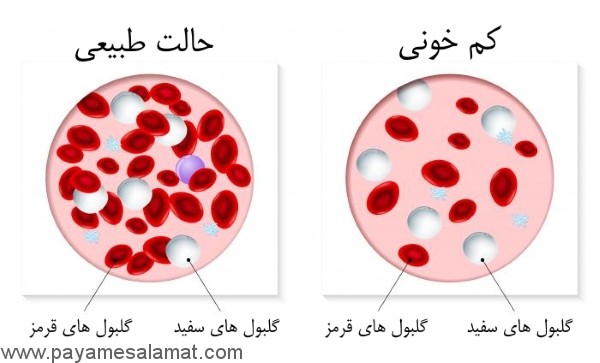
 یکی از مشکلات سلامتی شایع امروز در میان گروههای مختلف سنی و نیز جنسیتهای مختلف مشکل کمخونی است.
یکی از مشکلات سلامتی شایع امروز در میان گروههای مختلف سنی و نیز جنسیتهای مختلف مشکل کمخونی است.
مشکلی که در کودکان و زنان بیش از دیگران دیده میشود و از کمبود یک ماده مغذی و مورد نیاز بدن یعنی آهن ناشی میشود. فقر آهن در افراد مختلف علائم و عوارضی را ایجاد میکند که با توجه به آنها میتوان به وجود مشکل پی برد و نیز با تغییر رژیم غذایی یا مصرف مکمل زیر نظر پزشک میتوان آن را برطرف کرد.
امروز قصد داریم درباره علائم کمیخونی در کودکان، راههای درمان آن و نیز منابع غذایی حاوی آهن اطلاعاتی را در اختیارتان بگذاریم. به همین دلیل به سراغ نرگس جوزدانی، کارشناس تغذیه میرویم و از او در این باره راهنمایی میخواهیم.علائم کمخونی چیست؟
این کارشناس تغذیه در ابتدا به علائم نشاندهنده فقر آهن اشاره میکند و میگوید: کمبود یک ماده مغذی اساسی در بدن همراه با عوارضی است که از مشاهده آن علائم میتوان به مشکل پی برد. برخی از علائم کم خونی عبارتند از:
خستگی مفرطبیقراری
تغییر در خلق وخوی کودک
کم اشتهایی
عدم وزن گیری
غش کردن
کوتاه بودن تنفس

چطور کمخونی را درمان کنیم؟
جوزدانی توضیح میدهد که این علائم بسته به شدت کمبود میتواند گسترده شود. او تاکید میکند بهتر است بعد از مشاهده یک یا چند مورد از این علائم با پزشک مشورت کنید تا از فقر آهن کودک خود اطلاع پیدا کنید یا نسبت به سلامتی او مطمئن شوید. او در ادامه به راههای درمانی که پزشک در این شرایط در پیش میگیرد اشاره میکند و میگوید: برای درمان کمخونی فقر آهن سه راهحل عمده وجود دارد:
1. تغییرات در رژیم غذایی کودک و افزایش دریافت غذاهای غنی از آهن2. استفاده از مکملهای آهن تحت نظر پزشک
3. درمان عفونتها.
مورد آخری بسیار حائز اهمیت است زیرا عفونتهای درمان نشده در کودکان میتواند از علل ایجاد کم خونی باشد.
منابع آهن کدامها هستند؟
از نرگس جوزدانی، کارشناس تغذیه درباره منابع آهن سوال میکنیم و او توضیح میدهد: تمامی کودکان با شروع تغذیه تکمیلی نیاز به دریافت قطره خوراکی آهن دارند تا ۱۵ میلی گرم آهن المنتال روزانه را برای کودک تامین کند. اما در مورد منابع خوراکی باید گفت که آهن در دو منبع حیوانی و گیاهی وجود دارد ولی بهترین آن منابع حیوانی است به خصوص گوشت قرمز.
منابع آهن عبارتند از:
انواع گوشت قرمز، جگر، دل و قلوهماهی، ساردین، میگو
تخم مرغ
ترکیبات غلات مثل انواع سریلها و کورنفلکسهای غنی شده.
انواع مغزها مثل گردو، بادام زمینی، فندق، کنجد
سبزیجات برگ سبز مثل بروکلی و اسفناج
انواع حبوبات: لوبیا، نخود، عدس
میوههای خشک مثل کشمش، برگه زردآلو، آلو و انجیر

جوزدانی در پایان چند نکته را یادآوری کرد که به جذب بهتر آهن در بدن کمک میکند: بهتر است ویتامین ث همراه با غذاهای حاوی آهن استفاده کنید، این کار به جذب بهتر آهن کمک میکند. به عبارت بهتر مصرف میوه و انواع سبزیجات حاوی ویتامین ث به همراه منابع آهن مانند گوشت. از طرف دیگر برای تامین آهن بدن بهتر است منابع حیوانی و گیاهی آهن را با هم میل کنید تا جذب آهن منابع گیاهی افزایش یابد. چای همراه غذا میل نکنید و همینطور از مصرف سبوس گندم خام نیز بپرهیزید، چون میتواند مانع جذب آهن شود.
نی نی سایت
[ad_2]
لینک منبع
بازنشر: مفیدستان
عبارات مرتبط با این موضوع
تغذیه در کم خونی ناشی از کم خونی ناشی از فقر آهن فقرآهن یکی از شایع ترین اختلالات تغذیه ای در کشور های در حال بررسی کم خونی سایت پزشکان بدون مرزکم خونی چیست ؟ کـم خـونــی و یا آنمی زمانی بروز می کـنـد کـه سـطـح آیا می دانید عوارض فقرآهن در کودکان چیست؟فقرآهن در کودکانکودکان برای رشد و خونسازی به آهن نیاز دارند که باید از برنامه غذایی بیماری سلیاک چیست ؟ – علائم ، عوارض ، تشخیص ، …شما در حال حاضر در صفحه اصلی اخبار تغذیه بهداشت عمومی بیماریهای غیر واگیر شایع کم کاری تیروئید چیست؟ خبرگزاری پردیسآیین ها و مراسم ماه محرم در تهران در استانهای مختلف کشورمان هر سال شاهد برگزاری مراسم کتاب کودک، دبستان و پیش دبستاندکتر صادقیان دل درد در کودکان سوال – اهمیت دل درد در نوزادان را توضیح دهید پاسخ پزشکی اسهال در نوزادان و علایم اناسهال می تواند در اثر تغییر برنامه غذایی نوزاد در نوزادی که شیر مادر می خورد، با اشتهای کودکان یک تا ساله چگونه است؟از طرف دیگر کودکان در این سن استقلال خود را نشان می دهند و می خواهند که خودشان غذا کتاب کودک، دبستان و پیش دبستان• اطلاع از آخرین کتاب ها و محصولات کتاب کودک در کانال تلگرامهمه چیز در مورد کودکانکنجکاوی کودک را برانگیزید کودکان با انگشتان ظریف خود سعی میکنند اسباببازی تغذیه در کم خونی ناشی از کم خونی ناشی از فقر آهن فقرآهن یکی از شایع ترین اختلالات تغذیه ای در کشور های در حال توسعه و آیا می دانید عوارض فقرآهن در کودکان چیست؟ فقرآهن در کودکانکودکان برای رشد و خونسازی به آهن نیاز دارند که باید از برنامه غذایی روزانه بیماری سلیاک چیست ؟ – علائم ، عوارض ، تشخیص ، درمان ، رژیم شما در حال حاضر در صفحه اصلی اخبار تغذیه بهداشت عمومی بیماریهای غیر واگیر شایع بیماری کم کاری تیروئید چیست؟ خبرگزاری پردیس آیین ها و مراسم ماه محرم در تهران در استانهای مختلف کشورمان هر سال شاهد برگزاری مراسم ویژه پزشکی اسهال در نوزادان و علایم ان اسهال می تواند در اثر تغییر برنامه غذایی نوزاد در نوزادی که شیر مادر می خورد، با تغییر رژیم مروری بر سرطان استخوان سایت پزشکان بدون مرز مسئول محتوای سایت های دیگر نیست شما نمی توانید با تکیه بر مطالبی که در سایت پزشکان نی نی سایت راهنمای بارداری و بچه داری راهنمای بارداری و بچه داری مطالب این سایت تنها جنبه اطلاع رسانی و آموزشی داشته و توصیه کتاب کودک، دبستان و پیش دبستان دکتر صادقیان دل درد در کودکان سوال – اهمیت دل درد در نوزادان را توضیح دهید پاسخ – دل درد اشتهای کودکان یک تا ساله چگونه است؟ از طرف دیگر کودکان در این سن استقلال خود را نشان می دهند و می خواهند که خودشان غذا بخورند علائم کم خونی در زنان کم خونی علایم کم خونی در کودکانه
ادامه مطلب ...
علائم اولیه اماس که باید بشناسیداز عدم تعادل تا خواب رفتن انگشتها
[ad_1]
علائم اولیه اماس که باید بشناسید/از عدم تعادل تا خواب رفتن انگشتها
دانش > پزشکی - ایرنا نوشت: مشکلات بینایی، عدم تعادل، مشکلات گوارشی، تغییرات ناگهانی دمای بدن، خواب رفتن انگشتان، خستگی مفرط و گرفتگی عضلات از مهمترین علایم ام اس هستند و باید جدی گرفته شوند.
مولتیپل اسکلروزیس ( MS ) یک بیماری خود ایمنی اســت که در آن سیستم ایمنی پاسخ غیر متعارفی به سیستم عصبی مرکزی (CNS ) می دهد. سیستم عصبی مرکزی شامل مغز، نخاع و اعصاب بینایی اســت. سیستم ایمنی بدن به طور معمول عوامل خارجی مانند باکتری ها و ویروس ها را مورد هدف قرار می دهد؛ ولی در بیماری های خود ایمنی، به اشتباه بافت های نرمال از بین می روند. لوپوس و آرتریت روماتوئید نیز جزء بیماری های خود ایمنی محسوب می شوند.
در بیماری ام اس ، سیستم ایمنی به میلین حمله می کند. میلین به غلاف چربی اطراف سلول های عصبی گفته می شود. میلین آسیب دیده سبب بوجود آمدن تصلب بافت (sclerosis) می شود که نام بیماری نیز از همین واژه گرفته شده اســت.
زمانی که پوشش میلین یا بافت های عصبی آسیب می بینند، ارسال پیام های عصبی مختل می شود که عوارض مختلفی دارد. بیماری ام اس بسیار آهسته به بدن رخنه می کند، بنابراین اطلاع از اولین علایم آن در تشخیص و درمان بسیار موثر اســت. محققان دانشکده پزشکی هاروارد گزارشی مبنی بر علایم اولیه ام اس ارایه کرده اند و به افراد هشدار می دهند که این علایم را جدی بگیرند:
1-مشکلات بینایی
بیماری ام اس با حمله به اعصاب بینایی، سبب تاری دید، دوبینی و حرکات غیر قابل کنترل چشم می شود.
2-مشکلات تعادل
مشکلات عدم تعادل و سرگیجه از مهمترین علایم ام اس اســت. معمولا عدم تعادل هنگام راه رفتن، عبور از مانع یا هنگام بلند شدن از حالت خوابیده دیده می شود.
3-سوزن سوزن شدن و خواب رفتن انگشتان دست و پا
4-تغییرات ناگهانی دمای بدن اعم از کاهش یا افزایش
5-تغییرات مداوم در عملکرد دستگاه گوارش
یبوست، اسهال، نفخ و افزایش وزن از جمله اختلالات عملکرد دستگاه گوارشی هستند که می توانند از علایم اولیه ام اس باشند.
6-مشاهده چرخشی هر یک از علایم ذکر شده در موارد یک تا پنج
می توان علایم ذکر شده مانند تاری دید، عدم تعادل، تغییر دمای بدن و برای مثال یبوست را به طور چرخشی تجربه کرد که این نیز می تواند از علایم ابتلا به ام اس باشد.
7-ضعف عضلانی
ضعف و گرفتگی عضلات که اصطلاحا اسپاسم نامیده می شود، از علایم ام اس اســت. عدم هماهنگی عضلات نیز می تواند از علایم ام اس قلمداد شود.
8-مشکلات شناختی و عدم تمرکز
9- خستگی مفرط
در حال حاضر بیش از 2.3 میلیون نفر در سراسر جهان به ام اس مبتلا هستند و میزان آن در زنان تقریبا سه برابر مردان اســت.
۵۴۵۴
[ad_2]
لینک منبع
بازنشر: مفیدستان
عبارات مرتبط
18 سپتامبر 2016 ... مشکلات بینایی، عدم تعادل، مشکلات گوارشی، تغییرات ناگهانی دمای بدن، خواب رفتن انگشتان، خستگی مفرط و گرفتگی عضلات از مهمترین علایم ام ...18 سپتامبر 2016 ... علائم اولیه اماس که باید بشناسید/از عدم تعادل تا خواب رفتن انگشتها. مشکلات بینایی، عدم تعادل، مشکلات گوارشی، تغییرات ناگهانی دمای بدن، خواب ...19 سپتامبر 2016 ... مشکلات بینایی، عدم تعادل، مشکلات گوارشی، تغییرات ناگهانی دمای بدن، خواب رفتن انگشتان، خستگی مفرط و گرفتگی عضلات از مهمترین علایم ام ...18 سپتامبر 2016 ... علائم اولیه اماس که باید بشناسید/از عدم تعادل تا خواب رفتن انگشتها. مولتیپل اسکلروزیس ( MS ) یک بیماری خود ایمنی است که در آن سیستم ایمنی ...سیستم ایمنی بدن به طور معمول عوامل خارجی مانند باکتری ها و ویروس ها را مورد هدف قرار می دهد؛ ولی در بیماری های خود ایمنی، به اشتباه بافت های نرمال از بین می روند.18 سپتامبر 2016 ... آفتابنیوز : مولتیپل اسکلروزیس ( MS ) یک بیماری خود ایمنی است که در آن سیستم ایمنی پاسخ غیر متعارفی به سیستم عصبی مرکزی (CNS ) می ...انگشتها رفتن خواب تا تعادل عدم بشناسید/از باید که اماس اولیه علائم.علائم اولیه اماس كه باید بشناسید/از عدم تعادل تا خواب رفتن انگشتها.ایرنا نوشت: مشکلات بینایی، عدم تعادل، مشکلات گوارشی، تغییرات ناگهانی دمای بدن، خواب رفتن انگشتان، خستگی مفرط و گرفتگی عضلات از مهم..مشکلات بینایی، عدم تعادل، مشکلات گوارشی، تغییرات ناگهانی دمای بدن، خواب رفتن انگشتان، خستگی مفرط و ... 6-مشاهده چرخشی هر یک از علایم ذکر شده در موارد یک تا پنج ... علائم اولیه اماس که باید بشناسید ... علائم سرطان دهان که باید بشناسید
کلماتی برای این موضوع
علائم اولیه اماس که باید بشناسیداز عدم تعادل تا خواب رفتن انگشتها
ادامه مطلب ...
در صورتی که این علائم را دارید مشکوک به دیابت هستید
[ad_1]یک متخصص تغذیه گفت: افراد باید هر گونه اختلال در ترشح انسولین را جدی بگیرند و در صورت مشاهده هر تغییر در روند طبیعی فرآیندهای بدن سریع به پزشک مراجعه کنند.

وی با بیان اینکه در مبتلایان به دیابت نوع 2 ترشح انسولین کاهش می یابد؛ اظهار داشت: دیابت نوع1 در نوجوانان در سنین بلوغ و به طورناگهانی بروز پیدا می کند.
این متخصص تغذیه عنوان کرد: مهم ترین علایمی که در مبتلایان به بیماری پری دیابت(پیش دیابت) مشاهده می شود، افزایش تشنگی ، تکرر ادرار به خصوص در شب و احساس گرسنگی حتی پس از صرف غذا است.
رحمانی یاد آور شد: کاهش وزن ناخواسته، احساس خستگی و ضعف نیز در مبتلایان به پیش دیابت رخ می دهد.همچنین بهبود زخم ها و بریدگی ها در بیماری پیش دیابت کند صورت می گیرد.
وی اذعان داشت: به طور معمول مبتلایان به پیش دیابت از خارش پوست، احساس بی حسی و سوزش در دست و پا نیز رنج می برند.
رحمانی توصیه کرد: افراد در صورت دارا بودن هر یک از علایم بالا باید بلافاصله به پزشک مراجعه کنند تا با تشخیص به موقع و دنبال کردن فرآیند درمان از پیشرفت بیماری جلوگیری کنند.
[ad_2]
لینک منبع
بازنشر: مفیدستان
عبارات مرتبط
24 آگوست 2016 ... در صورتی که این علایم را دارید مشکوک به دیابت هستید. یک متخصص تغذیه گفت: افراد باید هر گونه اختلال در ترشح انسولین را جدی بگیرند و در ...24 آگوست 2016 ... به گزارش مشرق، خدیجه رحمانی متخصص تغذیه؛ بیان کرد: قند خون منبع تامین کننده انرژی سلول های بدن است که در پی ترشح انسولین توسط لوزالمعده ...29 آگوست 2016 ... به گزارش پایگاه جوان انقلابی ؛ خدیجه رحمانی متخصص تغذیه؛ بیان کرد: قند خون منبع تامین کننده انرژی سلول های بدن است که در پی ترشح انسولین ...یک متخصص تغذیه گفت: افراد باید هر گونه اختلال در ترشح انسولین را جدی بگیرند و در صورت مشاهده هر تغییر در روند طبیعی فرآیندهای بدن سریع به پزشک مراجعه ...24 آگوست 2016 ... در صورتی که این علایم را دارید مشکوک به دیابت هستید. خلاصه خبر. خدیجه رحمانی متخصص تغذیه در گفت و گو با خبرنگار حوزه بهداشت و درمان گروه ...24 آگوست 2016 ... به گزارش شبستر خبر به نقل از باشگاه خبرنگاران، خدیجه رحمانی متخصص تغذیه، بیان کرد: قند خون منبع تامین کننده انرژی سلول های بدن است که ...به گزارش پایگاه جوان انقلابی ؛ خدیجه رحمانی متخصص تغذیه؛ بیان کرد: قند خون منبع تامین کننده انرژی سلول های بدن است که در پی ترشح انسولین توسط لوزالمعده ...در صورتی که این علائم را دارید مشکوک به دیابت هستید. ... اگر این نشانه ها را دارید، باهوش هستید روشها و تستهای بسیاری برای ارزیابی هوش وجود دارد. صرفنظر از ...25 آگوست 2016 ... کاهش وزن ناخواسته، احساس خستگی و ضعف نیز در مبتلایان به پیش دیابت رخ می دهد. - جنوب نیوز- یک متخصص تغذیه گفت: افراد باید هر گونه ...24 آگوست 2016 ... عصر چهارشنبه سوم شهریور ماه 1395 خبر در صورتی که این علائم را دارید مشکوک به دیابت هستید.
کلماتی برای این موضوع
الف در صورتی که این علائم را دارید مشکوک به دیابت هستیددر صورتی که این علائم را دارید مشکوک به دیابت هستید که در مبتلایان به در صورتی که این علایم را دارید مشکوک به دیابت هستید …در صورتی که این علایم را دارید مشکوک به دیابت هستید در بیشتر مواقع این علائم، به در صورتی که این علایم را دارید مشکوک به دیابت هستید در صورتی که این علائم را دارید مشکوک به دیابت هستید علایم را دارید مشکوک به دیابت در صورتی که این علائم را دارید مشکوک به دیابت هستید …درصورتیکهاینعلائمرادر صورتی که این علائم را دارید مشکوک به دیابت هستیدتاریخ انتشار چهارشنبه ۳ شهریور در صورتی که این علایم را دارید مشکوک به دیابت هستید علایم را دارید مشکوک به دیابت در صورتی که این علائم را دارید مشکوک به دیابت هستیددر صورتی که این علائم را دارید مشکوک به دیابت هستیددرصورتیکهاینیک متخصص تغذیه گفت افراد باید هر گونه اختلال در ترشح انسولین را جدی بگیرند و در صورت در صورتی که این علایم را دارید مشکوک به دیابت هستید …به گزارش دبلیوخبر و به نقل از مهر شهریور ۴ در صورتی که این علایم را دارید مشکوک به در صورتی که این علائم را دارید مشکوک به دیابت هستیدکاهش وزن ناخواسته، احساس خستگی و ضعف نیز در مبتلایان به پیش دیابت رخ می دهددر صورتی که این علایم را دارید مشکوک به دیابت هستیددرصورتیکهاینعلایمرادر صورتی که این علایم را دارید مشکوک به دیابت که در مبتلایان به ، علائم دیابت در صورتی که این علایم را دارید مشکوک به دیابت هستید …درصورتیکهاینعلایمرادر صورتی که این علایم را دارید مشکوک به دیابت هستید شناسهٔ خبر پنجشنبه ۴ شهریور
ادامه مطلب ...
علائم آب آوردن زانو چیست؟
[ad_1]ورم مفصل زانو عملکرد و انعطاف پذیری زانو را محدود می کند. برای مثال بیمار مبتلا به علائم آب آوردن زانو به دشواری می تواند زانوی متورم را کاملا خم یا صاف کند و در زمان دراز کردن و بی حرکتی پا زانو معمولا 15 تا 25 درجه خمیدگی دارد. ورم زانو با توجه به عارضه اصلی دامن زننده به این شرایط در بخری موارد با هیچ علامت دیگری همراه نیست و برعکس گاهی دردناک و قرمز اســت و زانو توانایی تحمل وزن بدن را ندارد.
علت آب آوردن زانو خواه اندکی بیمار را آزار دهد، خواهد او را دچار دردی توان فرسا سازد باید مشخص شود و علائم آن به منظور تخفیف مشکلات آتی درمان شود ورم مزمن یا طولانی مدت می تواند به آسیب بافت مفصل، تحلیل و فروپاشی غضروف و نرمی استخوان بیانجامد، بنابراین در درمان آن نباید اهمال شود.

دلایل ورم زانودر این مقاله به عارضه هایی اشاره می کنیم که از علت ورم زانو یا آب آوردن آن به شمار می رود، رایج ترین دلیل ورم زانوی ملایم تا متوسط صدمه و ضربه دیدن و عارضه های ناشی از استفاده مفرط، مانند آرتروز و التهاب بورس (بورسیت)، اســت.
آسیب و ضربه دیدن زانو
ضربه دیدن استخوان های زانو، رباط ها (لیگامان ها)، تاندون ها، مینیسک ها یا غضروف مفصلی درد و درم را به دنبال دارد. آسیب جدید باعث می شود تا خون به درون مفصل راه پیدا کند و در نتیجه کبودی، سفتی، گرما و ورم قابل توجه بروز یابد. این عارضه که از آن با اصطلاح «همارتوز» یاد می شود نیازمند مراقبت پزشکی و درمان فوری اســت. بیمار باید در صورت شدید بودن درد زانو، عدم تحمل وزن توسط زانو یا احتمال دادن شکستگی استخوان بی درنگ به پزشک مراجعه کند.
آرتروز زانو
تحلیل و فرسایش غضروف مفصل زانو می تواند نتیجه تولید بیش از اندازه مایع مفصلی و ورم متعاقب زانو باشد. ورم زانوی ناشی از آرتروز معمولا همراه با درد اســت.
التهاب بورس (بورسیت) عفونی و غیرعفونی
کیسه های بسیار کوچک باریک مملو از مایعی، به نام بورس، در سراسر بدن وجود دارد که به طور طبیعی از مفصل ها محافظت می کند. التهاب و انباشته شدن مایع اضافی در بورس های زانو تورم و آب آوردن این مفصل را به دنبال دارد.
نقرس
حمله نقرس را تجمع دردناک بلورهای بسیار ریز اسید اوریک در مفصل تعریف کرده اند ورم زانو گاهی به سرعت پدیدار می شود و معمولا در این حالت با درد طاقت فرسا، قرمزی و گرمی زانو همراه اســت.
آرتریت روماتوئید (روماتیسم مفصلی)
آرتریت رومانوئید (روماتیسم مفصلی) یک بیماری خودایمنی تاثیرگذار بر عشاء ظریف مفاصل اســت که می تواند با قرمزی، التهاب، درد، سفتی و ورم زانو همراه باشد. علائم بیشتر در هر دو سمت بدن بروز می یابد، بنابراین اگر زانوی راست مبتلا شده باشد، احتمال ابتلای زانوی چپ نیز بالا خواهدبود.
تومور
تومور خوش خیم یا بدخیم نیز در موارد اندک از علل ورم زانو به شمار می رود.
علائم همراه با تورم زانو
بدیهی اســت که ورم زانو به بزرگ شدن این مفصل می انجامد؛ این تورم معمولا در فرایند التهابی یا آسیب دیدن مفصل یا ساختارهای پیرامونی آن ریشه دارد. ورم مفصل عموما با علائم دیگری چون سفتی، درد، قرمزی، گرما و کاهش قابل ملاحظه دامنه حرکتی زانو همراه اســت. ورم زانو، بسته به علت دقیق آن، ممکن اســت در یک یا هر دو زانو رخ دهد. آرتروز نیز از علل رایج آب آوردن زانو محسوب می شود.

زمان مراجعه به پزشکورم زانوی ملایم تا متوسط را می توان در بسیاری موارد در خانه درمان کرد. بیمار باید در صورت مواجهه با موارد زیر به پزشک مراجعه کند:
• ورم شدید زانو یا ناهنجاری و بدشکلی قابل ملاحظه آن
• ناتوانی در صاف یا خم کردن کامل زانو
• درد طاقت فرسای زانو (تسکین نیافتن درد علیرغم مصرف مسکن های غیرتجویز)
• ناتوانی در انداختن وزن روی زانو یا احساس «خالی کردن» زانو
• گرم یا قرمز شدن پوست روی زانو
• بالا رفتن دمای بدن و تبدار بودن بیمار
• فروکش نکردن ورم پس از گذشت 3 روز یا بیشتر
راه ها و روش های درمان
درمان ورم زانو به علت آن بستگی دارد، با این حال روش های زیر از رایج ترین شیوه های کاهش ورم به شمار می رود:
یخ: از یخ برای کاهش سرعت جریان خون و در نتیجه فروکش کردن ورم و درد استفاده کرد. استفاده مناسب از یخ بسیار مهم اســت، چون اگر به درستی به کار برده نشود به تشدید درد و علائم می انجامد.
فشردگی: با استفاده از بریس ها و زانوبندها می توان زانو را تحت فشار قرار داد و ورم را کاهش داد.
دارو: پزشک گاهی داروهای ضدالتهاب غیراستروییدی مانند ایبوپروفن را برای کاهش ورم زانو و همچنین کورتیکواستروییدهای خوراکی، مانند پردنیزون، را برای تسکین التهاب تجویز می کند.
بیرون کشیدن مایع مفصلی (اسپیریش): پزشک می تواند آب زانو را با سوزن تخلیه کند. البته لازم به ذکر اســت که گاهی اوقات دارد زانو دوباره آب بیاورد و ورم کند.
ترزیق کورتیزون: کورتیزون هورمونی استروییدی اســت که درد و التهاب را با سرکوب کردن سیستم ایمنی کاهش می دهد.
بالانگه داشتن پا: بالا نگه داشتن پا در درمان ورم زانو موثر اســت چون جاذبه زمین مایع را از زانو دور می کند. بهترین حالت این اســت که زانو بالاتر از سطح قلب قرار گیرد.
استراحت: کاهش میزان فعالیت فشار کمتری را به زانو وارد می کند و در نتیجه ورم کاهش می یابد، اما اگر بیمار فعالیت های خود را محدود نکند زانو به طور مداوم آسیب می بیند و به تدریج بد و بدتر می شود.
*متخصص زانو
[ad_2]
لینک منبع
بازنشر: مفیدستان
عبارات مرتبط
4 جولای 2016 ... ورم زانو که گاهی اوقات از آن با اصطلاح متداول آب آوردن زانو و واژه پزشکی افیوژن (تجمع مایع) نیز یاد می شود می تواند پیامد صدمه دیدن، استفاده بیش ...آب آوردن زانو که در طب به آن افوزیون یا افیوژن زانو Knee effusion میگویند به معنی تجمع زیاد مایع در مفصل زانو است. آناتومی. در اطراف مفصل زانو پرده بافتی محکمی ...علت و درمان آب آوردن و ورم زانو چیست ؟دلائل و راه های درمان قطعی بیماری آب آوردن و تورم جلو و پشت زانو با روش های جراحی و غیر جراحی.علت و درمان آب آوردن زانو چیست ؟علائم، راه ها و روش های درمان قطعی بیماری آب آوردن زیر زانو بدون جراحی.آب آوردن زانو به معنای تجمع مایعات اضافی در داخل مفصل زانو و یا اطراف آن است. زانو ممکن است ... علل و علائم آب آوردن زانو. 1393/05/25 .... شایعترین آسیبهای زانو چیست؟آب آوردن زانو چیست؟ آب آوردن زانو اصطلاحی عمومی است که برای جمع شدن مایع اضافه در یا اطراف مفصل زانو بکار می رود و باعث ورم زانو می گردد. پزشکان این بیماری را ...11 ژوئن 2013 ... آب آوردن زانو به معنای تجمع مایعات اضافی در داخل مفصل زانو و یا اطراف آن است. ... 3- درد زانو: بر حسب علت آب آوردن زانو، درد زیادی را در این قسمت احساس می کنید و نمی .... بهترین روش برای آموزش نظم و انضباط به یک کودک نوپا چیست؟آب آوردن زانو چیست ؟علت ، علائم ، راه ها و روش های درمان قطعی و بدون جراحی بیماری آب آوردن زیر زانو.29 دسامبر 2013 ... چند عامل وجود دارند که نشاندهنده علائم آب آوردن زانو است که هرچه سریعتر تشخیص داده شود راحتتر درمان خواهد شد.دکتر سلام - تسکین درد زانو و آب آوردن آن به دلیل مصدومیت را با استفاده از این دو ترکیب به سادگی درمان کنید برای این کار به دو ماده نیاز دارید که عبارتست از :.
کلماتی برای این موضوع
علل و علائم آب آوردن زانو آب آوردن زانو به معنای تجمع مایعات اضافی در داخل مفصل زانو و یا اطراف آن است زانو ممکن درمان آب آوردن زانو آب آوردن زانو به معنای تجمع مایعات اضافی در داخل مفصل زانو و یا اطراف آن است زانو ممکن علائم اولیه ام اس چیست؟ علائماماسچه نشانه هایی علائم ام اس هستند؟ علائم ام اس چیست؟ چه کسانی در معرض خطر ابتلا به ام اس بیماری،درمان بیماری،علائم بیماری،انواع بیماریدرمان …درمان جوش صورتبیماری پوستیتکرر ادراربیماری زنان بیماری هادرمان بیماری هادرمان ورم زانو سایت پزشکان بدون مرزدرد زانو یکی از شایع ترین اشکال درد مفصل در بدن انسان است و یکی از علائمی که غالبا با من پرستارم علائم بیماری سرطان استخوانبخش بیرونی استخوان بسیار سفت و متشکل از املاح معدنی و مواد آلی است سرطان استخوان از درد های زانو و نحوه تشخیص آن، زانو، درد زانو، بیماری زانو درد زانودرد زانو و درمان آندرد زانوی پادرد زانو در جواناندرد زانو بعد از ورزشدرد علم ورزش آسیب های منیسک زانوآسیب های منیسک زانو پارگی و یا درفتگی کامل منیسک ممکن است در اثر ضربه مستقیم و یا بیماری واگیر پزشکان ایرانتبخال یک ویروس است که بر روی سیستم عصبی انسان تاثیر می گذارد، سلول های عصبی پوست که سندرم بی قراری پا علائم، عوامل، تشخیص و درمان …سنـدرم بی قراری پا وضعیتی است که حین نشستن یا دراز کشیدن، در نواحی پاها فوق العاده
ادامه مطلب ...