مجله مطالب خواندنی
سبک زندگی، روانشناسی، سلامت،فناوری و ....مجله مطالب خواندنی
سبک زندگی، روانشناسی، سلامت،فناوری و ....علائم و نشانهها: زونا را با آبلهمرغان اشتباه نگیرید
احمدرضا طاهری با اشاره به اینکه بیماری زونا و آبله مرغان دارای یک ویروس مشترک هستند، اظهار کرد: هنگامی که شخص برای اولین بار با این ویروس روبهرو میشود، دچار آبله مرغان شده و بعد از بهبود کامل این ویروس به صورت نهفته در بدن باقی میماند و ممکن است بعد از چند سال دوباره فعال شود که به صورت بیماری زونا خود را نشان میدهد.
وی ادامه داد: آبلهمرغان معمولا به صورت دانههای آبدار پراکنده در بدن دیده میشود، ولی زونا به صورت تاول و جوشهای آبدار محدود در مسیر عصب آن قسمت از بدن به حالت یک طرفه و خطی ایجاد شده و برعکس آبلهمرغان درد زیادی به همراه دارد.
این متخصص پوست تصریح کرد: معمولا نیمی از سالمندان به خصوص در سنین ۷۰ تا ۸۰ سال به زونا مبتلا میشوند، ولی ممکن است این بیماری در سنین پایینتر نیز مشاهده شود.
طاهری با بیان اینکه زونا در اثر کاهش عملکرد سیستم ایمنی بدن ایجاد میشود، افزود: عواملی چون بیماریهای سخت، استرس و عفونت تبدار میتواند سیستم ایمنی بدن را کاهش دهد و موجب فعال شدن مجدد ویروس نهفته آبله مرغان شده و به صورت زونا در شخص بروز کند.
وی خاطرنشان کرد: قبل از ظاهر شدن کامل زونا، فرد در بخشی از بدن احساس درد میکند و سپس تاولهای کوچکی درآن قسمت مشخص میشود که حدودا دو تا سه هفته تا بهبودی کامل طول میکشد، ولی ممکن است آثار آن باقی مانده و فرد ماهها دردی را در ناحیه عصب احساس کند.
این متخصص پوست با اشاره به اینکه تشخیص زونا اگر خود را به صورت کامل نمایان کند، آسان است، عنوان کرد: گاهی ممکن است بیماری زونا محدود باشد و به صورت پراکنده در پوست ظاهر شود. به همین دلیل با آبلهمرغان یا گاهی با گزش حشرات اشتباه گرفته شود و تشخیص آن مشکل شود.
طاهری بیان کرد: در فرد مبتلا به زونا به دلیل وجود ویروس در تاولهای پوستی و تنفس ممکن است این ویروس به شکل اولیه خود یعنی آبلهمرغان به اطرافیان وی سرایت کند، به همین علت به زنان باردار توصیه میشود از این بیماران فاصله بگیرند. ولی کودکان و افراد بالغ اگر در گذشته مبتلا شدند، مصون هستند.
این متخصص پوست یادآور شد: توصیه میشود به محض بروز علائم بیماری زونا در فرد فورا به پزشک مراجعه شود، زیرا درمان این بیماری در مراحل اولیه بسیار سادهتر است و معمولا اکثر افراد دارای ویروس نهفته آبلهمرغان هستند، پس امکان دارد به بیماری زونا نیز مبتلا شوند.
طاهری اظهار کرد: ایران نسبت به سایر کشورهای دنیا آمار پایینتری در خصوص مبتلایان بیماری زونا دارد و در مناطقی که واکسیناسیون آبلهمرغان انجام میشود، ابتلا به زونا نیز پایین میآید. (ایسنا)
594
ادامه مطلب ...
خونریزی معده و علائم آن را جدی بگیرید
دکتر ناصر ابراهیمی دریانی افزود: خونریزی معده ممکن است به چند صورت ظاهر شود که یکی از آنها استفراغ خونی به رنگ متمایل به قهوهای و سیاه شدن مدفوع (ملنا) است.
وی یادآور شد: خونریزی معده میتواند به صورت آشکار نباشد که در این صورت بیمار از طریق آزمایش مدفوع و وجود خون در آن متوجه خونریزی میشود، در نتیجه خونریزی هم میتواند آشکار و هم ناآشکار باشد.
این عضو هیات علمی دانشگاه علوم پزشکی تهران سرگیجه، خستگی، ضعف، بیحالی و رنگ پریدگی را از علائم خونریزی معده دانست و گفت: در صورت شدید بودن خونریزی معده، به صورت استفراغ خون ظاهر میشود و بیماران مبتلا به گرفتگی عروق قلب ممکن است با تشدید درد قلب و افت هموگلوبین خون متوجه خونریزی معده شوند.
دریانی بیان کرد: این بیماری در سنین بالا یا در صورتی که فرد بیماری همراه مانند دیابت، نارسایی قلبی، تنفسی و کلیه داشته باشد، میزان مرگ و میر ناشی از خونریزی بسیار بیشتر و 5 تا 8 درصد است.
این فوق تخصص گوارش و کبد در خصوص راهکار درمانی خونریزی معده، تصریح کرد: اولین اقدام درمانی، آندوسکوپی است که در اغلب موارد با این روش میتوان خونریزی را از بین برد و بیمار باید در این زمینه از داروهایی که به کاهش اسید معده کمک میکند، استفاده کند.
رییس بخش گوارش بیمارستان امام خمینی در پایان خاطر نشان کرد: پرهیز غذایی خاصی برای این دسته از بیماران وجود ندارد و تنها در صورت شدید بودن خونریزی معده در 24 ساعت اول بیمار نباید مواد غذایی مصرف کند و پس از آن میتواند با غذای نرم شروع به تغذیه کند. (ایسنا)
198
ادامه مطلب ...
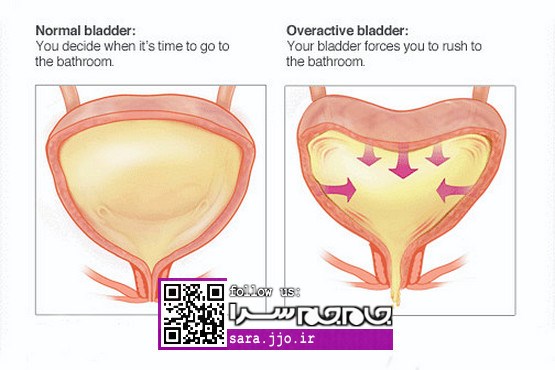
از علائم تا درمان: همه آنچه باید درباره سنگ مثانه بدانید
ادرار تغلیظ شده و بدون حرکت اغلب در نتیجه تخلیه ناکامل مثانه است. سنگهای مثانه همیشه باعث بروز علائم و نشانهها نمیشوند و ممکن است در طی انجام آزمایشاتی جهت شناسایی سایر مشکلات پی به وجود آنها برد.
گاهی اوقات سنگهای مثانه کوچک به خودی خود از بین رفته و دفع میشوند، اما شاید نیاز باشد بعضی از آنها را با کمک پزشک از بدن خارج کرد. سنگهای مثانهای که درمان نشوند میتوانند باعث ایجاد انواع عفونت و سایر عوارض گردند.
نشانه ها
بعضی از افرادی که در مثانه آنها سنگ وجود دارد، هیچگونه مشکلی ندارند، حتی زمانیکه سنگهای آنها بزرگ است. اما اگر سنگ، دیواره مثانه را خراش داده آن را آزرده کند یا مسیر جریان ادرار را مسدود نماید، میتواند موجب ایجاد علائم و نشانههای این بیماری گردد. این علائم عبارتند از:
• درد ناحیه پایین شکم
• ادرار دردناک
• تکرر ادرار
• مشکل در دفع ادرار یا قطع شدن و ایجاد وقفه در جریان ادرار
• وجود خون در ادرار
• ادرار تیره رنگ یا ادرار با رنگ تیره غیرطبیعی
علت
عموماً سنگهای مثانه وقتی ایجاد میشوند که مثانه شما تخلیه کامل نمیشود. ادراری که در مثانه شما باقی میماند،تشکیل کریستالهایی را میدهد که سرانجام به سنگهای ادراری تبدیل میشوند.در بیشتر موارد یک وضعیت یا عارضه، زمینهسازی است که در توانایی مثانه جهت تخلیه به طور کامل تاثیر میگذارد.
شایعترین این عوارض که باعث به وجود آمدن سنگهای مثانه میشوند عبارتند از:
• بزرگی غده پروستات: پروستاتی که بزرگ شده یا هایپرپلازی خوشخیم و بیخطر پروستات، میتواند باعث ایجاد سنگهای مثانه خصوصاً در مردان شود. همچنانکه پروستات بزرگ میشود، به مجرای ادراری نیز فشار وارد کرده و باعث توقف و ایجاد وقفه در جریان ادراری میگردد، همین امر موجب میشود ادرار در مثانه شما باقی بماند.
• اعصاب آسیبدیده (مثانه نوروژنیک): به طور طبیعی، اعصاب پیامها را از مغزتان به ماهیچههای مثانه شما انتقال میدهند، پیام های مانند دستور سفت و فشرده شدن یا آزاد و رها شدن ماهیچههای مثانه. اگر این اعصاب به علت سکته، یا آسیب طناب نخاعی و یا سایر مشکلات مربوط به سلامتی آسیب ببینند، این امکان وجود دارد که مثانه شما قادر به انجام عمل تخلیه کامل نباشد.
سایر موقعیتهایی که باعث ایجاد سنگهای مثانه میشوند عبارتند از:
• التهاب: سنگهای مثانه میتوانند در مثانه ملتهب به وجود آیند. عفونتهای دستگاه تناسلی و رادیوتراپی ناحیه لگن، هر دو میتوانند از عوامل التهاب مثانه باشند.
• ابزار و تجهیزات پزشکی: گاهی اوقات سوندهای مثانه، لولههای باریکی که برای جمعآوری ادرار از مثانه شما، داخل مجرای ادراری قرار داده میشوند، میتوانند باعث ایجاد سنگهای مثانه باشند. همینطور وسایل واشیایی که به طور اتفاقی به طرف مثانه شما حرکت میکنند مثل وسایل و تجهیزات پیشگیری از بارداری و یا استنت. بلورها و کریستالهای معدنی که بعداً تبدیل به سنگ میگردند، دورادور سطح این وسایل را فرا میگیرند.
• سنگهای کلیه: سنگهایی که در کلیه شما به وجود میآیند، همانند سنگهای مثانه نیستند. آنها به طرق متفاوت و اغلب به دلایل متفاوتی به وجود میآیند. اما گاهگاهی، سنگهای کوچک کلیه از حالبها به سمت مثانه پایین رفته و در صورتیکه دفع نشوند، میتوانند به سنگهای مثانه تبدیل شوند.
در کشورهای در حال توسعه، سنگهای مثانه اغلب به علت کمشدن آب بدن، عفونت و رژیم های کم پروتئین ایجاد شده و خصوصاً در بچهها شایع میباشد. در نواحی دیگر دنیا، سنگهای مثانه اصولاً در بزرگسالان به خصوص در مردان 30 سال و بالاتر رخ میدهد.
شرایط و موقعیتهایی که احتمال خطر ابتلاء به سنگ های مثانه را افزایش می دهند عبارتند از:
• انسداد مجرای خروجی مثانه: انسداد مجرای خروجی مثانه به هر گونه وضعیتی که مانع جریان ادرار از مثانه به سمت مجرای ادراری میشود، اشاره دارد. مجرای ادراری، لولهای است که ادرار را از بدنتان بیرون میبرد. انسداد مجرای خروجی مثانه دلایل متعددی دارد، ولی شایعترین شکل آن بزرگی پروستات میباشد.
• مثانه نوروژنیک: سکته، آسیب طناب نخاعی، بیماری پارکینسون، دیابت، بیرونزدگی دیسک بین مهرهها، و شماری مشکلات دیگر، میتوانند به اعصابی که عملکرد مثانه را تحت کنترل و نظارت دارند آسیب برسانند. ممکن است بعضی از افراد با مشکل مثانه نوروژنیک، مشکل بزرگی پروستات و یا سایر انواع انسداد مجرای خروجی مثانه را نیز داشته باشند، که احتمال خطر ابتلاء به سنگهای مثانه را افزایش میدهند.
عوارض
سنگهای مثانهای که دفع نمیشوند، حتی آنهایی که علائم و نشانههایی ایجاد نمیکنند، منجر به بروز عوارضی میشوند که شامل موارد زیر است:
• اختلال عملکرد مزمن مثانه: سنگهای مثانهای که درمان نمی شوند، میتوانند مشکلات ادراری درازمدتی مانند سوزش و درد در حین ادرارکردن یا تکرر ادرار ایجاد کنند. همچنین سنگهای مثانه میتوانند در دهانهها وجاهای خالی، جایی که ادرار از مثانه خارج شده به سمت مجرای ادراری رفته و مسیر عبور ادرار از بدن را مسدود کنند.
• عفونتهای دستگاه ادراری: عفونتهای باکتریایی عودکننده و مکرر در دستگاه ادراری شما ممکن است باعث ایجاد سنگهای مثانه شوند.
آمادگی برای ویزیت پزشک
اگر علائم و نشانههای مربوط به سنگ مثانه را در خود میبینید، احتمالاً باید ترتیب ملاقاتی با پزشک خانوادگی خود و یا یک پزشک عمومی را بدهید. هرچند ممکن است به پزشکی که متخصص در درمان اختلالات دستگاه ادراری میباشد(اورولوژیست) ارجاع داده شوید.
چه میتوانید بکنید؟
برای آمادهسازی در روز ملاقات با پزشکتان لیستی از موارد زیر را تهیه کنید:
• هرگونه علامت و نشانهای که تا کنون تجربه کردهاید: شامل هر گونه موردی که ممکن است به نظر با موقعیت و عارضه شما نامرتبط میباشد.
• اطلاعات شخصی کلیدی: شامل هر گونه استرس و فشار روانی بزرگ و یا تغییراتی که اخیراً در زندگی شما به وجود آمده است.
• هر گونه دارویی که مصرف میکنید: شامل هر نوع ویتامین ویا سایر مکملها.
• سوالاتی که باید از پزشکتان بپرسید: به ترتیب اهمیت.
• از هر گونه محدودیت و یا ممنوعیتی قبل از دیدار با پزشکتان اطلاع داشته باشید: سوال کنید اگر موردی وجود دارد که نیاز است از قبل آن را انجام دهید، مثل محدودیت در رژیم غذایی.
• از یکی از اعضاء خانواده یا دوست خود بخواهید شما را همراهی کند: ممکن است فردی که شما را همراهی میکند، اطلاعاتی را به یاد داشته باشد که شما آن را فراموش کرده یا از قلم انداختهاید.
در مورد سنگهای مثانه، سوالات اولیه و مهمی که باید از پزشک معالجتان بپرسید شامل موارد زیر است:
• آیا سنگهای مثانه به خودی خود دفع شده و از بین میروند؟
• اگر اینطور نیست، آیا نیازی به بیرون آوردن آنها میباشد، و بهترین روش جهت خارج نمودن آنها چیست؟
• خطرات احتمالی درمان پیشنهادی شما چیست؟
• اگر این سنگها از بین نروند، چه اتفاقی خواهد افتاد؟
• آیا درمان دارویی جهت از بین بردن سنگهای مثانه وجود دارد که بتوانم از آن استفاده کنم؟
• چگونه میتوانم از برگشت مجدد سنگهای مثانه جلوگیری کنم؟
• من دچار سایر مشکلات از لحاظ وضعیت سلامتی هستم، چگونه میتوانم تمامی این مشکلات و عوارض را به بهترین شکل ممکن اداره کنم؟
• آیا در زمینه این بیماری محدودیت غذایی وجود دارد که نیاز به پیروی کردن از آن باشم؟
• آیا سنگهای ادراری دوباره باز خواهند گشت؟
• آیا دستورالعملهای چاپی و منتشرشدهای موجود میباشد که بتوانم از آنها استفاده کنم؟ چه سایتهایی را توصیه مینمایید؟
از پرسیدن سوالات دیگری که ممکن است در طول زمان دیدار با پزشک برایتان پیش بیاید تردید نکنید.
چه انتظاراتی از پزشکتان میرود؟
• پزشکتان احتمالاً سوالاتی شامل موارد زیر از شما خواهد پرسید:
| هیچ مطالعهای تا کنون تایید نکرده که درمانهای گیاهی میتواند سنگهای مثانه سفت و سختی را از بین ببرد که به کاربرد لیزر، اولتراسوند و یا سایر روشهای خرد کردن و از بین بردن نیاز دارند |
• از چه زمانی علائم و نشانههای بیماری را تجربه کردهاید؟
• علائم و نشانهها در شما مدتدار بوده یا مربوط به بعضی مواقع و به صورت گاه و بیگاه؟
• تا چه اندازه علائم و نشانههای شما شدید و طاقتفرسا است؟
• آیا تا به حال تب و یا لرز داشتهاید؟
• آیا موردی به نظر میرسد که علائم و نشانهها را در شما بهبود بدهد؟
• آیا موردی میباشد که این علائم و نشانهها را بدتر و وخیمتر نماید؟
آزمایش های تشخیصی
مراحل تشخیصی سنگهای مثانه میتواند شامل موارد زیر باشد:
• معاینه بدنی: پزشکتان احتمالاً ناحیه پایین شکم شما را معاینه خواهدکرد، تا ببیند آیا مثانه شما بزرگ شده یا خیر(ورم مثانه) و در بعضی موارد آزمایش مربوط به مقعد نیز انجام خواهد داد. برای تصمیمگیری در مورد اینکه آیا پروستات در شما بزرگ شده است یا خیر. همچنین باید هرگونه علائم و نشانههای ادراری که دارید را مطرح نمایید.
• آنالیز ادرار (تجزیه شیمیایی ادرار): ممکن است یک نمونه از ادرار شما جهت شمارش مقادیر میکروسکوپی خون، باکتری و املاح بلوری شده، جمعآوری گردد و مورد آزمایش قرار گیرد. همچنین تجزیه شیمیایی ادرار به تصمیمگیری در مورد اینکه آیا عفونت دستگاه ادراری دارید کمک میکند، که میتواند در نتیجه ایجاد سنگهای ادراری باشد.
• سیتیاسکن کامپیوتر اسپیرال (چرخشی): انجام یک سیتیاسکن مرسوم و متداول، همراه با پرتونگاریهای متعدد، با دانش و تکنولوژی کامپیوتری، برای ایجاد و خلق تصاویر بدن در یک مقطع زمانی. انجام یک سیتیاسکن اسپیرال(چرخشی) به فرایند کار سرعت میبخشد، اسکنی سریعتر با دقت بالاتر و مشخصات بیشتری از ساختار داخلی بدن. سیتیاسکن اسپیرال(چرخشی) میتواند حتی کوچکترین سنگها را نمایان کند و به عنوان یکی از حساسترین آزمایشها جهت تشخیص انواع سنگهای ادراری در نظر گرفته میشود.
• امواج اولتراسوند(ماوراء صوت): روش اولتراسوند، روشی است که امواج صوتی را به سمت اندامها و ساختار داخلی بدن شما پرتاب میکند تا تصاویری را ایجاد کند، که این روش نیز به پزشک در شناسایی سنگهای ادراری کمک میکند.
• عکسبرداری به روش اشعه ایکس: عکسبرداری به روش اشعه ایکس از کلیهها، حالبها و مثانه شما، به پزشک در تشخیص وجود سنگ در سیستم ادراری کمک میکند. اما بعضی از انواع سنگها با این روشهای متداول قابل رویت نیستند.
• تصویربرداری اختصاصی از دستگاه ادراری (پیلوگرام درون وریدی) : پیلوگرام درونوریدی آزمایشی است که در آن از یک ماده حاجب جهت پررنگ کردن و مشخص نمودن اندامها و اعضاء دستگاه ادراری به کار میرود. یک ماده حاجب به داخل سیاهرگی از بازو تزریق میشود و به سمت کلیهها، حالبها و مثانه شما جریان پیدا میکند و هرکدام از این اندامها را مشخص مینماید. با عکسبرداری به روش اشعه ایکس، در طول انجام فرایند تصاویری در زمانهای مشخص و جهت بررسی وجود سنگها گرفته میشود.عموماً سیتیاسکنهای چرخشی به جای پیلوگرام درونوریدی، انجام میشود.
درمان دارویی
عموماً سنگهای مثانه باید بیرون آورده شده و از بین بروند. اگرسنگ کوچک باشد، ممکن است پزشک به شما توصیه کند هر روز مقادیر زیادی آب، جهت کمک به دفع سنگ از بدن بنوشید. هرچند، چون اغلب سنگهای مثانه به علت عدم توانایی مثانه در تخلیه کامل ادرار به وجود میآیند، عبور و دفع خود به خودی سنگها بعید به نظر میرسد. تقریباً در تمامی موارد نیاز به خارج کردن سنگها از بدن میباشد.
خرد کردن و شکستن سنگها:
سنگهای مثانه اغلب در طول فرایندی و روشی که سیستولایتو لاپاکسی نامیده میشود، بیرون آورده میشوند. لوله کوچکی به همراه دوربینی در انتهای آن(سیستوسکوپ)، برای دیدن سنگ، از میان مجرای ادراری وارد مثانه میشود، پزشک سپس از لیزر، اولتراسوند، یا یک وسیله مکانیکی برای خرد کردن سنگ به قطعات کوچکتر استفاده میکند و آنها را از مثانه شما شستشو میدهد.
قبل از انجام این روش، احتمالاً به شما داروی بیهوشی، جهت بیحس کردن قسمت پایینی بدن( بیهوشی ناحیهای و موضعی) تزریق میکنند یا دارویی که شما را بیهوش سازد و قادر به احساس درد نباشید(بیهوشی عمومی). عوارض ناشی از سیستولایتولاپاکسی، شایع نمیباشد، اما ممکن است عفونتهای دستگاه ادراری، تب، پارگی مثانه و خونریزی رخ دهد.
ممکن است پزشک برای کاهش احتمال خطر انواع عفونت، قبل از انجام عمل، برای شما آنتیبیوتیک تجویز نماید.
پس از گذشت یک ماه از انجام سیستولایتولاپاکسی، احتمالاً پزشک برای اینکه اطمینان پیدا کند هیچ خرده سنگی در مثانه شما باقی نمانده باشد، بررسی های لازم را انجام خواهد داد.
برداشت سنگ از طریق انجام عمل جراحی:
بعضی از اوقات، سنگهای مثانهای که بزرگ هستند یا آنقدر سخت هستند که نمیتوان آنها را خرد کرد، از طریق انجام عمل جراحی باز خارج میگردند. در این چنین مواردی، پزشک شکاف و بریدگی در مثانه شما ایجاد میکند و سنگها را مستقیماً خارج مینماید. ممکن است هر عاملی که علت بهوجود آورنده سنگها بوده، در همین زمان اصلاح گردد.
درمانهای جایگزین:
• هیچ مطالعهای تا کنون تایید نکرده که درمانهای گیاهی میتواند سنگهای مثانه سفت و سختی را که معمولاً نیاز به لیزر، اولتراسوند و یا سایر روشها برای برطرف شدن دارند را خرد کرده و از بین ببرند.
• قبل از استفاده از هر گونه درمان دارویی جایگزین، همواره با پزشک خود مشورت کنید تا از ایمن بودن آنها اطمینان پیدا کنید و اینکه با داروهای دیگری که مصرف میکنید تداخلی نداشته باشند.
پیشگیری
معمولاً سنگهای مثانه از عواملی به وجود میآیند که پیشگیری از آن عوامل زمینهسازدشواری است، اما میتوان شانس ابتلاء به سنگهای مثانه را با رعایت نکات زیر کاهش داد:
• در مورد علائم و نشانههای غیرمعمول ادراری سوال کنید و در موردآنها آگاهی داشته باشید: تشخیص و درمان زودهنگام پروستاتی که بزرگ شده و یا هر عارضه اورولوژیک دیگری، میتواند احتمال خطر ابتلاء به سنگهای مثانه را کاهش دهند.
• مقدار زیادی آب و مایعات بنوشید: نوشیدن حجم زیادی از مایعات، بهخصوص آب میتواند به جلوگیری از ایجاد سنگهای مثانه کمک کند، چراکه مایعات، غلظت املاح موجود در مثانه را کاهش داده، آن را رقیق میکند. اینکه چه مقدار آب مورد نیاز شما میباشد، بستگی به عوامل زیر دارد: سن، اندازه بدن(جثه)، سلامتی و سطح فعالیت. از پزشک خود بپرسید مقدار مناسب مایعات مورد نیاز شما چه میزان است. (عصر ایران به نقل از رژیم درمانی نوین)
434
ادامه مطلب ...
از علائم تا درمان: همه چیز درباره نازایی و ناباروری
چنانچه مسئله باردار شدن برای شما و همسرتان تبدیل به یک نگرانی شده است، بدانید تنها شما نیستید که دچار این مشکلید: ۱۰ تا ۱۵ % از زوجها در ایالات متحده نابارور هستند. ناباروری به معنای عدم توانایی در بارداری، علی رغم وجود روابط جنسی متعدد و بدون جلوگیری کردن از بارداری در عرض حداقل یک سال، تعریف میشود. چنانچه تعریف ناباروری شامل حال شما و همسرتان میشود، این احتمال وجود دارد که عاملی قابل درمان، تلاشتان را برای بچهدار شدن مختل کرده است.
ناباروری میتواند به دلیل یک عامل منفرد در فرد یا در همسر وی ایجاد شده باشد و یا ترکیبی از عوامل مختلف، از حامله شدن فرد و یا تداوم حاملگی جلوگیری میکند. خوشبختانه درمانهای مختلف موثری برای غلبه بر ناباروری وجود دارند که احتمال بارداری را به طور قابل توجهی میافزایند.
نشانهها
بیشتر زوجها طی ۶ ماه اولی که تلاششان برای باردار شدن را آغاز میکنند به هدفشان یعنی (باردار شدن) نایل میگردند. به طور کلی بعد از ۱۲ ماه آمیزش بدون جلوگیری، حدود ۸۵ % از زوجها باردار میشوند و اغلب زوجهای باقی مانده نیز بلاخره با یا بدون درمان به هدف میرسند.
نشانه اصلی ناباروری عدم توانایی زوجها در باردارشدن است و نشانه مهم دیگری وجود ندارد. در برخی موارد خانمهای نابارور دوران قاعدگی غیر نرمالی دارند. این احتمال وجود دارد که یک مرد نابارور نیز نشانههایی از مشکلات هورمونی مانند تغییراتی در رشد موها و یا عملکرد جنسیاش داشته باشد.
علت
فرایند تولید مثل انسان، فرایند پیچیدهای است. از این رو، برای باردار شدن باید فرایند تخمک گذاری و لقاح بدرستی صورت گیرد.
هر ماه غده هیپوفیز در مغز یک خانم پیامی را برای تخمدانها به منظور آماده سازی یک تخمدان جهت تخمک گذاری صادر میکند.
هورمونهای هیپوفیزی (هورمن FSHو هورمن LH) تخمدانها را تحریک به رهاسازی تخمک میکنند که این مرحله تخمک گذاری نامیده میشود. در این مدت که معمولاً در روزهای ۱۴ تا ۲۸ سیکل قاعدگی واقع است، زن بارور میباشد.
تخمک در طول لوله فالوپ حرکت میکند و میتواند در مدت تقریباً ۲۴ ساعت بعد از رهاسازیاش بارور شود. احتمال حاملگی در هنگامی که آمیزش یک تا دو روز پیش از تخمک گذاری صورت گرفته باشد، بیشتر است.
برای اینکه بارداری صورت گیرد میبایستی در این مدت یک اسپرم با تخمک در لوله فالوپ ترکیب شود. اسپرم قابلیت بارورسازی تخمک را تا ۷۲ ساعت دارد و باید همزمان با تخمک در لوله فالوپ حضور داشته باشد. به منظور رسیدن یک اسپرم به تخمک، مرد باید نعوظ و انزال کافی برای تحویل مایع منی به واژن داشته باشد. باید تعداد اسپرم به اندازه کافی باشد و باید شکل درستی داشته و در مسیر درست حرکت کند. به علاوه زن باید محیط رحمی و واژن سالمی داشته باشد تا امکان حرکت اسپرم به سمت تخمک وجود داشته باشد.
چنانچه تخمک بارور گردد تخم حاصله به درون رحم حرکت کرده جاییکه به آستر رحمی میچسبد و یک فرایند رشد ۹ ماهه را شروع میکند.
در برخی از زوجها که قصد بچه دار شدن دارند، با اختلالی در این فرایند پیچیده روبه رو میشوند که منتج به ناباروری میگردد.
هر یک از والدین و یا هر دوی آنها میتوانند علت ایجاد ناباروری باشند:
• در حدود ۲۰ درصد از موارد ناباروری به دلیل اختلال در جنس مرد میباشد.
• در حدود ۳۰ تا ۴۰ درصد از موارد، ناباروری به دلیل اختلالی در هر دو جنس زن و مرد میباشد.
• در ۴۰ تا ۵۰ درصد باقی مانده ناباروری به طور کامل به دلیل وجود اختلالی در زن میباشد.
دلایل ناباروری زنان
دلایل معمول ناباروری زنان عبارتند از آسیب لوله فالوپ، التهاب آندومتر، اختلالات تخمدان، بالا بودن سطوح هورمون پرولاکتین، سندرم تخمدان پلی کیستیک (PCOS)، یائسگی زودهنگام، فیبروئید خوش خیم رحمی و چسبندگی لگنی.
• آسیب یا انسداد لوله فالوپ:
معمولاً آسیب لوله فالوپ به دلیل التهاب لوله فالوپ میباشد. Chlamydiaکه یک بیماری انتقالی جنسی است بیشترین و رایجترین علت این عارضه میباشد. ممکن است فرد متوجه التهاب لوله فالوپ نشود و نشانهای در وی وجود نداشته باشد؛ ولی همچنین میتواند منجر به درد و تب نیز شود. آسیب لولهای منتج به نوعی حاملگی میشود که تخم بارور شده قادر به عبور از لوله فالوپ و جایگذاری در رحم نیست (حاملگی خارج از رحم). بخشی از عفونت لولهای منجر به ایجاد مشکلاتی در باروری میشود. خطر حاملگی خارج از رحم با هر بار ابتلا به عفونت لولهای افزایش مییابد.
• آندومتریوز:
آندومتریوز زمانی ایجاد میگردد که بافت رحمی در خارج از رحم جایگذاری و رشد داشته باشد و معمولاً عملکرد تخمدانها، رحم و لولههای فالوپ تحت تاثیر قرار میگیرد. اینجایگذاری به سیکل هورمونی پاسخ داده و همزمان با آستر رحمی به صورت ماهانه رشد کرده و دچار ریزش و خون ریزی میشود و بدین نحو منتهی به التهاب میشود. درد لگنی و ناباروری در زنان مبتلا به آندومتریوز معمول هستند.
• نارسایی تخمدان:
برخی از موارد ناباروری زنان به دلیل نارسایی تخمدانی است. اختلال قسمتی از مغز که تنظیم تخمدانی را به عهده دارد میتواند منجر به سطوح پایین دو هورمن LH، FSHشود. حتی بینظمی ناچیزی در سیستم هورمونی میتواند از آزاد سازی تخمک توسط تخمدان جلوگیری کند (عدم تخمک گذاری). دلایل اختلالات هیپوفیز- هیپوتالاموسی که منتج به عدم تخمک گذاری میشوند عبارتند از صدمات فیزیکی، تومور، ورزش شدید و گرسنگی. به علاوه برخی از داروها نیز میتوانند با نارسایی تخمدان مرتبط باشند.
• بالابودن میزان پرولاکتین (هیپر پرولاکتینمیا):
هورمون پرولاکتین، پستان را تحریک به تولید شیر میکند. سطوح بالای آن در زنانی که باردار یا شیرده نیستند میتواند تخمک گذاری را تحت تاثیر قرار دهد. همچنین افزایش سطوح پرولاکتین میتواند تعیین کننده وجود تومور هیپوفیزی باشد. به علاوه برخی از داروها میتوانند سطوح پرولاکتین را افزایش دهند. ترشح شیر در صورت باردار نبودن یا شیرده نبودن نشانهای از سطوح بالای پرولاکتین است.
• سندرم تخمدان پلی کیستیک (PCOS):
در این سندرم بدن مقدار زیادی هورمون آندروژن تولید میکند که تخمک گذاری را تحت تاثیر قرار میدهد. همچنین این سندروم با مقاومت انسولین و چاقی نیز مرتبط است.
• یائسگی زودهنگام (نارسایی تخمدان نارس):
یائسگی زودرس به معنای قطع قاعدگی و تخلیه تخمدانها قبل از سن ۴۰ سالگی است. اگرچه علت مشخصی ندارد ولیکن شرایط خاصی با ایجاد یائسگی زودهنگام مرتبطاند که عبارتند از: بیماریهای سیستم ایمنی، شیمی درمانی یا پرتو درمانی و استعمال دخانیات.
• فیبروئیدهای رحمی:
فیبروئیدها تومورهای خوش خیمی هستند که در دیواره رحمی وجود دارند و در زنان سنین ۳۰ تا ۴۰ سال معمول هستند. فیبروئیدها به ندرت از طریق مسدود کردن لولههای فالوپ منجر به ناباروری میشوند. غالباً فیبروئیدها در جایگذاری تخم بارور شده مداخله ایجاد میکنند.
• چسبندگی رحمی:
چسبندگیهای رحمی گروهی از بافتهای همبند جای زخم هستند که ارگانها را بعد از عفونت رحمی، آپاندیسیت یا جراحیهای شکمی و رحمی به یکدیگر متصل میکنند. این بافتهای همبند میتوانند در باروری اختلال ایجاد کنند.
دلایل دیگر مربوط به زنان
• برخی از داروها:
ناباروریهای زودگذر میتوانند با مصرف برخی از داروها ایجاد گردند. در بیشتر موارد ناباروری بعد از قطع داروی مربوطه برطرف میگردد.
• مشکلات تیروئیدی:
نارساییهای غده تیروئید اعم از پرکاری تیروئید (هیپرتیروئیدیسم) و یا کم کاری تیروئید (هیپوتیروئیدیسسم) میتوانند در سیکل قاعدگی اختلال ایجاد کرده و منجر به ناباروری شوند.
• سرطان و درمانهای آن:
سرطانهای خاصی – به ویژه سرطانهای دستگاه تولید مثلی زنان – به شدت بر باروری زنان اثر مخرب دارند. پرتودرمانی و شیمی درمانی هر دو توانایی تولید مثل زنان را تحت تاثیر قرار میدهند. شیمی درمانی برعملکرد تولید مثل و باروری زنان و مردان اثر مخرب دارد.
• دیگر شرایط پزشکی:
شرایط پزشکی مرتبط با بلوغ دیررس و یا آمنوره (قطع قاعدگی) میتوانند بر باروری زنان اثرگذار باشند و دیگر شرایطی مانند بیماری کوشینگ، بیماری سلولهای خونی داسی شکل، بیماری کلیوی و دیابت.
• دریافت کافئین:
مصرف بالای کافئین میتواند منجر به ناباروری در زنان شود.
عوامل خطر
فاکتورهای خطر:
بسیاری از عوامل خطر برای هر دو جنس مرد و زن مشابه هستند و عبارتند از:
• سن:
بعد از سن ۳۲ سالگی پتانسیل باروری در زنان به تدریج کاهش مییابد. شیوع ناباروری در زنان مسنتر به دلیل نسبت بیشتر غیرطبیعی بودن وضعیت کروموزمی آنها میباشد که با بالارفتن سن در تخمک ایجاد میگردد. همچنین زنان مسنتر مشکلات بیشتری در رابطه با سلامتی دارند که با باروری در آنها تداخل ایجاد میکند. خطر سقط جنین نیز با افزایش سن افزایش مییابد. مردان در سنین بالاتر از ۴۰ سال کمتر از مردان جوان قابلیت باروری دارند.
• استعمال تنباکو:
مردان و زنانی که استعمال تنباکو دارند شانس بچه دار شدن خود را کاهش میدهند و احتمال درمانهای ممکن را نیز کم میکنند. تکرر سقط جنین در زنانی که سیگار میشکند از درصد بالاتری برخورداراست.
• چاق بودن:
در میان زنان آمریکایی، غالباً ناباروری به دلیل سبک زندگی بیتحرک و چاق بودن آنها است. به علاوه تعداد اسپرمهای مردان با چاق بودن آنها تحت تاثیر قرار میگیرد و کاهش مییابند.
• لاغر بودن مفرط:
زنان در معرض خطر ناباروری عبارتند از زنانی که مبتلا به نارساییهای خوردن و نارساییهایی مانند بیاشتهای عصبی (انورکسیا نروزا) و یا پرخوری عصبی (بولیمیا) و نیز زنانی میباشند که از رژیمهای غذایی با محدودیت شدید کالری پیروی میکنند. گیاهخواران محض نیز مشکلات ناباروری را به دلیل کمبود دریافت برخی از ریزمغذیهای مهم مانند ویتامین ب۱۲، روی، آهن و اسید فولیک تجربه میکنند.
• فعالیت بدنی بیش از حد:
در برخی از مطالعات، فعالیت بدنی بیش از ۷ ساعت در هفته با مشکلات تخمدانی مرتبط بوده است. از طرف دیگر عدم فعالیت بدنی کافی با چاقی نیز مرتبط است در نتیجه از این طریق نیز میتواند ناباروری را افزایش دهد.
• دریافت کافئین:
نتیجه یکسان و واحدی در رابطه با ارتباط مصرف بیش از حد کافئین با کاهش باروری وجود ندارد. برخی از مطالعات احتمال کاهش باروری را با افزایش مصرف کافئین نشان دادهاند درحالیکه دیگر مطالعات اثر معکوس فوق را نشان ندادهاند. به هر جهت به طور قطع نشان داده شده که کافئین بر باروری زنان نسبت به مردان اثر بیشتری را دارد. دریافت بالای کافئین ریسک سقط جنین را افزایش میدهد.
آمادگی برای معاینه پزشکی
چنانچه شما و همسرتان برای مدت حداقل ۶ ماه برای باردار شدن تلاش کردهاید ولی بینتیجه بوده است، از پزشک معالجتان وقت ملاقات بگیرید. پزشک بسته به سن و تاریخچه سلامتی برایتان انواع ارزیابیهای بالینی یا آزمایشها را تجویز مینماید.
یک متخصص زنان برای خانمها و یک متخصص ارولوژیست برای مردان و یا پزشک خانواده آنها میتوانند در تشخیص وجود مشکل و نیازمندی به درمان کمک نمایند. در این صورت میبایستی شما و همسرتان کلیه آزمایشهای ناباروری را انجام دهید. در این قسمت اطلاعاتی که به شما در آماده سازی برای اولین ویزیت کمک میکنند آورده شده است.
کارهایی که میتوانید انجام دهید:
جزئیات مربوط به تلاش خود برای باردار شدن را بنویسید. پزشک شما به اطلاعات زیر نیاز خواهد داشت: زمانی که شروع به تلاش برای بچه دار شدن کردید، تکرر آمیزشها، زمان آمیزشها مطابق با سیکل ماهیانهتان و....
اطلاعات مهم بالینی خود را یادداشت کنید: هر نوع بیماری یا مشکلی که شما به آن مبتلا بودهاید و هر نوع دارویی که اکنون مصرف میکنید.
سوالات خود را برای پرسیدن از پزشک آماده کنید: لیستی از مهمترین سوالات خود تهیه کنید و بدین ترتیب بهترین بهره را از جلسه ملاقات با پزشکتان ببرید. برخی از سوالات پایهای مربوط به ناباروری عبارتند از:
دلایل ممکن برای عدم باروری ما چیست؟
چه نوع آزمایشاتی را باید انجام دهیم؟
چه نوع درمانی را برای آغاز کار پیشنهاد میکنید؟
درمانی را که شما پیشنهاد میکنید چه نوع عوارض جانبی را در پی دارد؟
احتمال چند قلوزایی با درمان پیشنهادی شما چه قدر است؟
درمان پیشنهادی شما را برای چند دوره باید اجرا کنیم؟
اگر درمان آغازین پیشنهادی شما عمل نکرد، چه درمانی را بعد از آن پیشنهاد خواهید کرد؟
آیا عوارض طولانی مدتی در پی این درمان و یا دیگر درمانهای ناباروری وجود دارد؟
علاوه بر سوالاتی که از قبل تهیه کردهاید، چنانچه در طول ویزیت، مطلبی را متوجه نشدید حتماً در آن رابطه از پزشک خود سوال نمایید.
آنچه باید از پزشک انتظار داشت
پزشک از هریک از شما دو نفر سوالاتی را خواهد پرسید. آمادگی داشتن برای پاسخگویی به آنها این امکان را به پزشک شما میدهد تا تشخیص سریع تری داشته و سریعتر وارد گامهای بعدی مراقبت و درمان شود.
سوالاتی که معمولا از زوجها میشود، عبارتند از:
برای چه مدت است که رابطه جنسی بدون جلوگیری دارید؟
چه مدت است که برای باردار شدن به صورت فعال تلاش میکنید؟
هر چند وقت یکبار آمیزش جنسی دارید؟
آیا از ژل یا لغزنده کنندهای در حین رابطه جنسی خود استفاده میکنید؟
آیا هر یک از شما دو نفر استعمال دخانیات دارد؟
آیا مبتلا به بیماری دیگری بودهاید مثلاً بیماریهای انتقالی جنسی (std) هستید؟
نقش استرس در زندگی شما چقدر است؟
چه میزان از رابطه خود احساس رضایت دارید؟
سوالاتی مربوط به خانمها:
از چه سنی دوران قاعدگی شما شروع شد؟
معمولا دوران قاعدگی شما به چه شکلی است؟
آیا منظم است؟
آیا طولانی است؟
آیا پریود سنگینی دارید؟
آیا قبلاً حامله بودهاید؟
آیا در گذشته در رابطه با ناباروری ارزیابی و تلاشی داشتهاید؟
آیا در گذشته درمانی برای دیگر بیماریها داشتهاید؟
آیا در حال حاضر دارو، مکمل غذایی و یا استروئیدهای آنابولیک مصرف میکنید؟
آیا از الکل و یا داروهای آرام بخش استفاده میکنید؟
رژیم معمول روزانه شما به چه شکلی است؟
آیا روزانه کافئین مصرف میکنید؟
آیا به طور منظم ورزش میکنید؟ چه میزان؟
آیا وزن شما اخیراً تغییر داشته است؟
چه زمانی به پزشک مراجعه کنیم؟
به طور کلی نباید خیلی نگران ناباروری بود مگر اینکه شما و همسرتان به طور منظم برای حداقل یک سال آمیزش داشتید. به هرجهت اگر شرایطی به شرح زیر برای شما مصداق دارد باید زودتر از گذشت یک سال با پزشک خود مشورت کنید:
• اگر خانمی هستید با سن بالاتر از ۳۰ سال و یا به مدت ۶ ماه دوران قاعده گی نداشتهاید.
• اگر خانمی هستید با سابقه سیکلهای پریودی دردناک یا نامنظم، درد لگنی، آندومتریوز، بیماری التهابی لگن (PID) و یا سقط جنینهای مرتبط.
• اگر آقایی با تعداد اسپرم کم هستید و یا سابقه مشکلات جنسی، پروستات و یا بیضه دارید.
آزمایشهای تشخیصی
قبل از انجام هر نوع تست و آزمایشی باید بدانید که نیاز به یکسری تعهدات و الزامات وجود دارد. پزشک شما باید عادات روابط جنسی را بداند و ممکن است توصیههای مبنی بر تغییر برخی از آن عادات برای شما داشته باشد. ممکن است تستها و دوره «آزمون و خطا» برای مدت چندین ماه به طول بیانجامد. در یک سوم از زوجهای نابارور علت مشخصی یافت نمیشود (ناباروری ناشناخته).
ارزیابی و سنجش ناباروری پروسه هزینه بری است و در برخی موارد شامل مراحل سخت و دشواری نیز میشود، و گاهی اوقات نیز هزینه صرف شده توسط بیمه پرداخت نمیگردد. نهایتاً نیز ضمانتی وجود ندارد که بعد از تمامی تستها و مشاورهها، حاملگی صورت گیرد.
تستهای مخصوص زنان
برای باروری یک زن لازم است که تخمدانها به طور منظم تخمکهای سالم را آزاد کرده و بایستی دستگاه تناسلی وی اجازه حرکت اسپرم و تخمکها را از لولههای فالوپ بدهد تا تخمک توسط اسپرم بارور شود. بنابراین ارگانهای تولید مثلی یک زن باید سالم بوده و عملکردهای خود را داشته باشند.
بعد از اینکه پزشک شما سوالات خود در رابطه با تاریخچه پزشکی، سیکل قاعدگی و عادات روابط جنسی را تکمیل کرد، نوبت به انجام آزمایشات جسمی میرسد که شامل تستهایی میباشد.
آزمونهای باروری عبارتند از:
• تستهای تخمک گذاری:
آزمایش خون برای اندازه گیری سطوح هورمونها انجام میشود تا مشخص شود که آیا شما تخمک گذاری دارید.
• رادیوگرافی از رحم و لولههای رحمی:
از طریق این تست وضعیت رحم و لولههای فالوپ ارزیابی میشود. ماده حاجب به درون رحم تزریق میشود و از طریق اشعه Xپیشروی این ماده در رحم و لولههای فالوپ ارزیابی میشود. مسدود بودن یا دیگر مشکلات مرتبط از این طریق تشخیص داده میشوند و ممکن است از طریق جراحی تصحیح شوند.
• لاپاراسکوپی:
این فرایند تحت بیهوشی کامل و از طریق وارد کردن وسیلهای به درون حفره شکمی و رحمی صورت میگیرد و بدین شکل لولههای فالوپ، تخمدانها و رحم ارزیابی میشوند. برش کوچکی به اندازه ۸ تا ۱۰ میلی متر در زیر ناف ایجاد میکنند و سوزنی به درون حفره شکمی وارد میکنند. معمولاً مقداری از گاز دی اکسیدکربن به درون حفره شکمی تزریق میشود تا فضایی را برای داخل کردن لاپاراسکوپ آماده کنند. لاپاراسکوپ تلسکوپی با لنز تهیه شده از فیبرهای شیشهای حاوی نور است که روشنایی ایجاد میکنند. معمولترین عارضه ایجاد شده از طریق لاپاراسکوپی، آندومتریوز و ایجاد جای زخم میباشند. از این طریق پزشکتان قادر خواهد بود بینظمیها و یا انسداد موجود در لولههای فالوپ و رحم را تشخیص دهد. لاپاراسکوپی را به صورت سرپایی انجام میدهند و نیاز به بستری شدن نمیباشد.
• آزمایش هورمونی:
آزمایشات هورمونی به منظور چک کردن سطوح هورمنهای تخمدان، هورمونهای تیروئیدی و نیز هورمونهای غده هیپیوفیزی صورت میگیرند.
• تستهای مربوط به تخمدان:
معمولاً این تستها به منظور تعیین میزان کارایی تخمک رها شده بعد از تخمک گذاری انجام میشوند. معمولاً انجام این تستها در اوایل سیکل دوران عادت ماهانه شروع میشود.
• تستهای ژنتیکی:
تستهای ژنتیکی به منظور تعیین هر نوع نارسایی ژنتیکی احتمالی انجام میشوند.
• تست اولتراسوند (فراصوت) لگن:
این تست نیز در جهت تعیین بیماریهای مربوط به لولههای فالوپ و رحم انجام میگیرد.
لازم به ذکر است که نیازی به انجام همه تستهای ذکر شده در قبل از تشخیص علت ناباروری نیست. تست انتخابی و ترتیب آنها بستگی به توافق ایجاد شده در جلسات ویزیت بین شما و پزشکتان دارد.
درمان دارویی
درمان ناباروری بستگی به علت ناباروری، مدت زمان نابارور بودن، سن والدین و بسیاری ترجیحات شخصی دارد. برخی علتهای ناباروری قابل درمان نیستند. به هرجهت امکان باردار شدن یک خانم از طریق تکنولوژی و فرایندهای مرتبط به تولیدمثل وجود دارد.
درمان برای هر دو نفر (زوجین)
روشهای زیر برای زن یا مرد و یا هر دوی آنها استفاده میشوند:
تعداد آمیزشهای خود را افزایش دهند. داشتن ۲ تا ۳ بار آمیزش جنسی احتمال باروری را افزایش میدهد. به هر جهت تعداد انزالهای بیشتر میتواند از تعداد اسپرمها نیز بکاهد. اسپرم در دستگاه تناسلی زنان تا ۷۲ ساعت مقاومت میکند و یک تخمک نیز میتواند تا ۲۴ ساعت بعد از تخمک گذاری بارور باقی بماند.
اصلیترین درمان برای زنان نابارور که به دلیل اختلالات در تخمک گذاری دچار ناباروری شدهاند، مصرف داروهای باروری میباشد. این داروها تخمک گذاری را تنظیم میکنند و یا منجر به تحریک تخمک گذاری میشوند. به طور کلی آنها مشابه هورمونهای طبیعی مثل LHوFSH عمل میکنند و روند تخمک گذاری را فعال مینمایند. داروهای معمول باروری عبارتند از:
• کلومیفن (کلومید، سروفن):
این دارو به صورت خوراکی استفاده میشود و در زنانی که دچار سندرم تخمدان پلی کیستیک و یا دیگر نارساییهای تخمدانی هستند، تخمک گذاری را تحریک میکنند. این دارو منجر به رهاسازی هورمونهای LH وFSHاز غده هیپوفیز میشوند و این دو هورمون نیز باعث رشد فولیکول تخمدانی یعنی فولیکولی که حاوی تخمک است، میشوند.
• گنادوتروپینهای یائسگی انسانی یا hMG (رپروکسن):
این داروی تزریقی برای زنانی استفاده میشود که به خودی خود به دلیل نارسایی غده هیپوفیزی تخمک گذاری ندارند. برخلاف داروی کلومیفن که غده هیپوفیز را تحریک میکند، این دارو و دیگر گنادوتروپینها به طور مستقیم تخمدانها را تحریک میکنند. این دارو شامل هر دو هورمون LH وFSHمی باشد.
• هورمون تحریک کننده فولیکول یا FSH (براول، گنال F):
عملکرد FSHتحریک تخمدانها به منظور رشد و بالغ شدن فولیکولها ی حاوی تخمک میباشد.
• گنادوتروپینهای جنین انسانی یا HCG (اویدرل، پرگنیل):
این دارو در ترکیب با کلومیفن، HMGو FSHاستفاده میشود. این دارو فولیکول را تحریک به رهاسازی تخمک میکند.
• آنالوگ هورمون آزاد کننده گنادوتروپین (Gn-RH):
این درمان برای زنانی با سیکلهای نامنظم تخمدانی و یا زنانی که تخمک گذاری نابالغی را قبل از رسیدن کامل فولیکول دارند، استفاده میشود. آنالوگهای GN-RHبه طور پیوسته GN-RHرا به غده هیپوفیز تحویل میدهند و در این حالت تولید هورمونی تغییر مییابد؛ در نتیجه پزشک توانسته است منجر به رشد فولیکولی از طریق FSHشود.
• مهار کنندههای آروماتاز (آروماتاز آنزیمی است که تبدیل تستوسترون را به ترکیب آروماتیک استرادیول تسریع میکند):
این دسته از داروها که شامل لتروزول (فمارا) و آناسترازول (آریمیدکس) هستند در درمان سرطان پیشرفته سینه به کار میروند. گاهی اوقات پزشکان این دارو را برای زنانی که تخمک گذاری ندارند و به درمان کلومیفن سیترات نیز پاسخ ندادهاند، به کار میبرند. لتروزول توسط سازمان غذا و دارو به عنوان دارویی برای ایجاد تخمک گذاری تایید نشده است. داروسازان به پزشکان اخطار دادهاند که از این داروی برای هدف درمان ناباروری استفاده نکنند چراکه عوارض جانبی مضری را به همراه دارد. این اثرات جانبی عبارتند از نارساییهای مادرزادی و سقط جنین.
• متفورمین (گلوکوفاژ):
این داروی خوارکی برای زیاد کردن میزان تخمک گذاری استفاده میشود. این دارو زمانی استفاده میشود که مقاومت به انسولین، علت شناخته شده ناباروری باشد. مقاومت به انسولین در توسعه سندرم تخمدان پلی کیستیک نقش دارد.
• بروموکریپتین (پارلودل):
این دارو برای زنانی استفاده میشود که به دلیل سطوح افزایش یافته پرولاکتین سیکلهای تخمک گذاری نامنظمی دارند؛ پرولاکتین هورمونی است که در زنان شیرده باعث تولید شیر میشود. بروموکریپتین تولید هورمون پرولاکتین را مهار میکند.
داروهای باروری و خطر حاملگیهای چند قلویی:
داروهای تزریقی باروری احتمال تولدهای چند قلوزایی را افزایش میدهند داروهای خوراکی باروری مانند کلومید، احتمال چند قلوزایی را در حد کمتری افزایش میدهند. استفاده از این داروها نیاز به کنترل دقیق از طریق آزمایشات خون، آزمایشات هورمونی و اندازه گیریهای اولتراسوند سایز فولیکول تخمدان دارد.
به طور کلی، هرچه تعداد جنینها بیشتر باشد، ریسک نوزاد نارس و درد زایمانی بیشتر است. نوزادان نارس در معرض ریسک بیشتر مشکلات و بیماریهای مختلف هستند. این ریسکها در سه قلو بیشتر از دو قلوها و حاملگیهای تک نوزادی است. ریسک حاملگیهای چند قلویی میتواند کاهش یابد چنانچه خانمی برای راه اندازی تخمک گذاری به تزریق HCGنیاز داشته باشد، و آزمونهای اولتراسوند نشان دهند که تعداد زیادی فولیکول بهبود یافتهاند، در این حالت است که این خانم و پزشک وی میتوانند تصمیم بگیرند که تزریق HCGرا محدود و یا قطع کنند. به هر جهت برای بسیاری از زوجها، میل و علاقه به بچه دار شدن بر نگرانی بارداری چندقلویی غالب است.
زمانی که چندین جنین در یک بارداری به وجود میآیند، برداشت یک یا تعداد بیشتری از جنینها (کاهش بارداری چندقلویی) میتواند شرایط بهتری را برای جنینهای بقایافته ایجاد کند. این کار مشکلات احساسی جدیای را برای بسیاری از افراد به وجود میآورد. چنانچه شما و همسرتان میبایستی تحت درمان با داروهای باروری قرار گیرید، بهتر است قبل از شروع درمان در رابطه با امکان فوق الذکر با پزشک خود مشاوره داشته باشید.
جراحی
برحسب علت، جراحی نیز میتواند یکی از راههای درمان ناباروری باشد. مسدود شدن لولههای فالوپ و یا دیگر مشکلات مربوط به لولههای فالوپ را میتوان از طریق جراحی اصلاح نمود. از طریق تکنیکهای لاپارسکوپی میتوان عملهای بسیار ظریف و حساسی را در لولههای فالوپ انجام داد.
معمولاً درمان ناباروری که علت آن آندومتریوز باشد، کار دشواری است. اگرچه هورمونهایی که در قرصهای ضدبارداری یافت میشوند، در درمان التهاب آندومتر و از بین بردن درد موثر هستند، ولی در درمان ناباروری کاربردی نداشتهاند. چنانچه شما مبتلا به آندومتریوز هستید، پزشک شما از درمان تخمک گذاری برای شما استفاده خواهد کرد یعنی از داروهایی که منجر به تحریک و تنظیم تخمک گذاری میشوند و یا اینکه از تخمک گذاری خارج از رحم استفاده خواهد کرد یعنی تخمک و اسپرم در آزمایشگاه ترکیب شده و نهایتاً تخم حاصله به درون رحم منتقل میشود.
تکنولوژی تولید مثل کمکی (ART)
ART انقلابی در درمان ناباروری است. در ایالات متحده سالانه هزاران کودک در نتیجه ARTبه دنیا میآیند. پیشرفتهای پزشکی بسیاری از زوجها را قادر به داشتن کودک بیولوژیک خودشان کرده است. تیم ARTکه کمک به بچه دار شدن زوجهای نابارور میکنند عبارتند از: پزشک، روانشناس، متخصص جنینشناسی، تکنیسین آزمایشگاه و پرستار.
معمولترین اشکال ARTعبارتند از:
• باروری خارج از رحم (IVF):
IVFیکی از موثرین اشکال ARTمی باشد. در این فرایند تخمک بالغ را از طرف خانم برداشته و آن را با اسپرم مرد در ظرفی در آزمایشگاه بارور میکنند و جنین حاصله را ۳ تا ۵ روز بعد از بارور شدن در رحم مادر جایگذاری میکنند. زمانیکه هر دو لوله فالوپ مسدود شده باشند، IVFپیشنهاد میشود. این درمان در بسیاری از شرایط دیگر نیز استفاده میشود من جمله آندومتریوز، ناباروری ناشناخته، ناباروی به علت فاکتورهایی از طرف مرد و نارساییهای تخمک گذاری. IVF احتمال چندقلو زایی را افزایش میدهد چراکه معمولاً چندین تخم بارور شده در بافت رحم جایگذاری میشوند. همچنین در IVF نیاز به تستهای مکرر خون و تزریق روزانه هورمونها میباشد.
• برنامه کمکی به نام Assisted Hatching:
این تکنیک کمک به جایگذاری جنین در لایههای رحمی میکند.
ART در شرایط زیر بهتر عمل میکند:
زمانی که خانم رحم سالمی دارد، به خوبی به داروهای باروری پاسخ میدهد، به صورت طبیعی تخمک گذاری دارد و یا شرایط خوبی دارد و میتواند به خوبی از تخمک اهدا شده استفاده کند. در این تکنیک مرد باید اسپرم سالم داشته باشد و یا اینکه باید اسپرم اهدا شده از فرد دیگر موجود باشد. درصد موفقیت ART بعد از سن ۳۵ سالگی کاهش مییابد.
عوارض خاصی با درمان ناباروری به وجود میآیند. این عوارض عبارتند از:
حاملگی چند قلویی:
بیشترین و معمولترین عارضه در درمان با ARTحاملگی چند قلویی است. کمیت جنینهای نگهداشته شده و بالغ شدن آنها و نهایتاً متولد شدن آنها، تصمیمی است که توسط زوجها گرفته میشود. چنانچه چندین جنین در طی لقاح به وجود آمده باشند، برداشت یک یا چند تا از آنها امکان پذیر است (کاهش بارداری چندقلویی)؛ بدین شکل احتمال بقا برای جنینهای باقی مانده افزایش مییابد.
سندرم تحریک بیش از حد تخمدان (OHSS):
در صورت تحریک بیش از حد، تخمدانها بزرگ میشوند و منجر به درد و نفخ میگردند. معمولاً علائم خفیف و متوسط این سندرم نیاز یه درمان ندارند و از بین میروند اگرچه بارداری میتواند بهبودی این علائم را به تاخیر بیاندازد. ندرتاً تجمع آب در حفره شکمی و قفسه سینه باعث تورم شکمی و تنگی نفس میشود. این تجمع آب میتواند حجم خونی را کاهش داده و فشار خون کاهش یابد. موارد شدید این سندرم نیاز به درمان فوری و اورژانسی دارند. زنان جوان و کسانی که مبتلا به سندرم تخمدان پلی کیستیک هستند نسبت به بقیه در معرض بالاتر خطرسندرم OHSSهستند.
خون ریزی یا عفونت:
همچون هر فرایند تهاجمی دیگری، در درمانهای ناباروری وتکنولوژیهای مربوط به آن نیز خطر خونریزی و ناباروری وجود دارد.
وزن کم هنگام تولد:
بالاترین درصد خطر وزن کم هنگام تولد به حاملگیهای چند قلویی مربوط میشود. در تولد تک نوزادی نیز بالاترین خطر وزن کم تولد به درمان از طریق ARTمربوط میشود.
نارساییهای مادرزادی:
امکان ارتباط بین نارساییهای مادرزادی با ARTوجود دارد. به تحقیقات بیشتری برای تایید این ارتباط نیاز میباشد. اگر تصمیم به دنبال کردن این درمان دارید، این فاکتور را نیز بسنجید. تاکنون ARTموفقترین درمان افزایش باروری بوده است.
• گنادوتروپین جفتی (CHORIONIC GONADOTROPHIN (HCG)
• کلومیفن (CLOMIPHEN CITRATE)
• منوتروپینها (MENOTROPINS (HMG)
تغییر شیوه زندگی
پشتیبانی، حمایت و سازگاری
سازش و سازگاری با ناباروری کار دشواری است. ناباروری مقوله مبهمی است؛ شما نمیتوانید پیش بینی کنید این پروسه چقدر طول میکشد و یا چه نتیجهای به دنبال دارد. الزاماً با تلاش سخت کوشانه افراد ناباروری بر طرف نمیگردد. بار احساسی تحمیلی بر زوجها مسئله مهمی است و باید مورد توجه قرار گیرد و معمولاً برنامه ریزی برای مرحله سازش و سازگاری میتواند کمک کننده باشد.
برنامه ریزی برای ناراحتیها و سختیهای احساسی:
تصمیم بگیرید که چه نوع درمان و فرایندی تا چه زمان برای شما و همسرتان قابل قبول است و سعی کنید حد نهایی آن را برای خود تعیین کنید. درمانهای ناباروری هزینههای بالایی دارند و معمولاً تحت پوشش بیمه نیستند و بارداری موفق به تلاشهای تکرار شده بستگی دارد. برخی از زوجها تمرکز زیادی بر درمان دارند و فرایندها و درمانهای باروری را تاز زمانیکه از لحاظ احساسی و مادی تهی شوند ادامه میدهند.
انتخابهای دیگری هم وجود دارند، آنها را در نظر بگیرید.
انتخابهای دیگر را تعیین کنید و در ابتدای فرایند درمان آنها را نیز در نظر بگیرید انتخابهایی مانند: سرپرستی کودکان پرورشگاهی، قبول تخمک و اسپرم دهنده از فرد دیگر، و یا حتی نداشتن بچه در زندگی. در این صورت از میزان استرس خود در طول درمان میکاهید و در صورت شکست درمان احساس ناامیدی کمتری خواهید داشت.
در رابطه با احساسات خود صحبت کنید و آنها را با نزدیکان خود درمیان بگذارید.
محل انجمنهای مشاوره و گروههای حمایت کننده را تعیین کرده و از آنها قبل و بعد از درمان کمک بگیرید؛ بدین نحو آنها در تحمل فرایند و آسان ساختن تحمل نتیجه شکست درمان به شما کمک خواهند کرد.
مدیریت استرس احساسی در طول درمان
• طب سوزنی.
نشان داده شده است که این درمان سنتی استرس را کاهش داده و خوش بینی را در طول IVFافزایش میدهد. با وجودی که طب سوزنی اثری بر احتمال بارداری ندارد ولیکن مسیر فرایند درمان را برای شما لذت بخش میسازد.
• به آرامش رسیدن و ریلکسیشن را تمرین کنید.
درمانهای ذهنی رفتاری که از متدهایی شامل آموزش ریلکسیشن و مدیرت استرس استفاده میکنند، ارتباط مستقیمی با میزان بالاتر بارداری دارند.
• احساسات خود را ابراز کنید.
به جای اینکه در تنهایی احساس گناه یا احساس عصبانیت کنید، با دیگران در ارتباط باشید.
• با کسانی که به آنها علاقه مندید، در اتباط باشید.
صحبت کردن با همسر، خانواده و دوستان میتواند بسیار سودمند باشد. معمولاً بهترین حمایتها از طرف افرادی است که به شما نزدیک هستند و شما را دوست دارند.
مدیریت اثرات احساسی نتیجه کار
نتیجه درمان ناباروریتان هرچه باشد، شما با مشکلات روحی روبه رو خواهید شد. چنانچه اثرات هر یک از این نتایج برای شما و یا همسرتان بسیار سنگین است، به دنبال کمکهای تخصصی باشید:
شکست:
استرسِ شکست میتواند حتی در قویترین و عاشقانهترین روابط نیز مخرب باشد. این اثر مخرب در افرادی که خود را برای رویارویی با نتیجه شکست آماده کردهاند نیز اتفاق میافتد. پاسخهای احساسی معمول عبارتند از: عصبانیت، احساس گناه، شوکه شدن، مشکلات عزت نفس، مشکلات جنسی و مشکلات زناشویی.
موفقیت:
چنانچه درمان موفقیت آمیز نیز باشد، تجربه استرس و ترس از شکست در طول بارداری وجود دارند. چنانچه تاریخچه افسردگی و اضطراب در شما وجود دارد، بعد از تولد نوزادتان در معرض ابتلای مجدد به این مشکلات هستید.
چندقلو زایی:
بارداری موفقی که منتج به چندفلوزایی میشود، خود مولد مشکلات جدید و استرس احساسی هم در طول بارداری و هم بعد از زایمان است.
پیشگیری
بیشتر انواع ناباروریها در آقایان قابل پیشگیری نیستند. به هر جهت از مصرف دارو، دخانیات و مصرف بیش از حد الکل اجتناب نمایید. همچنین دمای بالا نیز میتواند تولید اسپرم و توانایی حرکت آن را تحت تاثیر قرار بدهد. اگرچه معمولاً این اثرگذری و موقتی است ولیکن بهتر است از وان حمام داغ و حمام بخار اجتناب نمایید.
اگر شما آقایی هستید که همچنان مطمئن نیست آیا در آینده قصد پدر شدن دارد، وازکتومی را که راهی برای عقیم شدن دائمی است، انتخاب نکنید. اگرچه امکان برگشت این شرایط از طریق جراحی وجود دارد ولیکن در این صورت خطراتی به دنبال دارد که میتوانند از طرق دیگر باروری را تحت تاثیر قرار دهند.
روشهای زنانه برای افزایش احتمال باروری
• در حد اعتدال ورزش کنید.
ورزش منظم بسیار حائز اهمیت است. اما چنانچه شما بسیار شدید ورزش میکنید طوریکه پریود منظمی ندارید و یا پریود شما قطع شده است، باروری شما تحت تاثیر قرار گرفته است.
• از اضافه وزن و یا کمبود وزن دوری کنید.
اضافه وزن و یا کمبود وزن ترشح هورمونهای شما را تحت تاثیر قرار میدهند و منجر به ناباروری میشوند.
• از مصرف الکل و دخانیات اجتناب نمایید.
این مواد توانایی شما برای باردار شدن را کاهش میدهند و شما را از داشتن یک بارداری سالم محروم میکنند. الکل نخورید و استعمال دخانیات را کنار بگذارید. از داروها و مواد غیر مجاز مانند ماری جوانا و کوکائین اجتناب نمایید.
• دریافت کافئین را محدود کنید.
خانمهایی که قصد باردار شدن دارند باید دریافت کافئین خود را به کمتر از ۲۰۰ میلی گرم در روز محدود کنند (یعنی یک یا دو فنجان قهوه)
• دریافت دارو را محدود کنید.
مصرف هر دو نوع داروی تجویزی و غیر تجویزی میتواند احتمال باردار شدن و یا حفظ بارداری را کاهش دهد. پزشک خود را از هر نوع دارویی که به طور منظم دریافت میکردهاند، مطلع سازید. (زیست بوم به نقل از رژیم درمانی نوین)
ادامه مطلب ...
آشنایی با علائم و نشانههای صرع
شکوفه علایی اظهار داشت: نوعی حمله تشنجی با اختلال هوشیاری، فریاد، توقف تنفس، رنگ چهره کاملاً پریده و کبود و بالا رفتن سیاهی چشم همراه است.وی افزود: پس از این مرحله اندامهای فرد حالت سفت و کشیده پیدا میکند و بعد از چند ثانیه در حالی که تنفس قطع و رنگ پریده و کبود است لرزشهای متناوبی در اندامها دیده میشود که با خروج کف همراه است.
*کف خونآلود، ناشی از گاز گرفتگی زبان است
این نورولوژیست ادامه داد: خروج کف از دهان ممکن است خونآلود باشد که به علت گاز گرفتگی زبان اتفاق میافتد. همچنبن ممکن است به طور غیرارادی فرد دچار ادرار و مدفوع شود.
عضو کمیته علمی انجمن MS ایران اظهار داشت: بعد از این مرحله فرد وارد اغماء میشود که ویژگی این مرحله بیحرکت بودن آن است بعد از چند دقیقه نیز ممکن است فرد بیدار شود اما کاملاً گیج و مبهوت است و با محیط ارتباط برقرار نمیکند و به شدت تمایل به خواب دارد که مدت آن در مبتلایان متفاوت است.
وی افزود: بعد از این مدت فرد بیدار میشود و در حالی که حمله را به یاد نمیآورد معمولاً سردرد و بدندرد دارد. همچنین در صورتی که زبانش را گاز گرفته باشد از درد زبان نیز شاکی است.
* شکلهای دیگر تشنج
علایی گفت: ممکن است حمله تشنجی بدون از دست دادن هوشیاری باشد همچنین ممکن است هوشیاری به طور نسبی از دست برود یعنی فرد نه کاملاً هوشیار است که بتواند مانند افراد عادی صحبت کند و نه هوشیاری او کاملاً از دست رفته است که موجب افتادنش شود.
وی ادامه داد: در تشنج کانونی ساده، فرد هوشیاریاش را از دست نمیدهد و ممکن است هر علامتی در او دیده شود مثلاً ممکن است اشکالات حسی مانند احساس گزگز یا مورمور شدن در یک اندام یا اشکالات حرکتی مانند حرکات لرزشی پشت سر هم در اندامها رخ دهد که فرد کاملاً متوجه آن میشود.
این نورولوژیست افزود: این نوع تشنج در اغلب موارد چند ثانیه یا چند دقیقه رخ داده و سپس تمام میشود ممکن است حرکات از یک نقطه شروع شود و آرام آرام به سمت قسمتهای بالایی دست یا پا پیش رود یا ممکن است به صورت علایم خاص بینایی مانند خطوط یا اشکالی خاص باشد همچنین ممکن است با احساسهای خاصی مانند ریزش دل، اضطراب، نگرانی و احساسهای خاصی در ناحیه شکم همراه باشد.
* تشنجهای کانونی پیچیده
عضو کمیته علمی انجمن MS ایران تصریح کرد: فرم دیگری از تشنج که در آن هوشیاری به طور نسبی وجود دارد به تشنجهای کانونی پیچیده معروف است که در آن فرد به طور ناگهانی شروع به انجام رفتارهای غیرعادی میکند که هدف و معنای خاصی در آن وجود ندارد. مثلاً ممکن است بدون هدف خاصی پنجره را باز و بسته کند، لباسش را در آورد یا بپوشد.
وی افزود: در این وضعیت اگر با او صحبت کنیم ممکن است جوابهای کوتاه و نامربوط دهد این حالت حدود چند دقیقه طول میکشد سپس تمام میشود چنانچه بعد از آن از فرد درباره حمله سؤال شود چیزی به یاد نمیآورد. (سلامت نیوز به نقل از فارس)
121
ادامه مطلب ...
اولین نشانهها و علائم ابتلا به ایدز در دهان
آفتهای متعددی که در نواحی مختلف دهان ایجاد میشود، مرتب عود میکند و به راحتی درمان نمیشود از علایم مهم دیگر وجود ویروس ایدز در خون است.
ویروسهای مختلف به سلولها و بافتهای مختلفی از بدن حمله میکنند ولی ویروس ایدز یا HIV به سیستم ایمنی حمله میکند. سیستم ایمنی، گروهی از سلولها هستند که بدن را در برابر انواع عفونتها محافظت میکند و بدون آنها توانایی بدن برای مبارزه با انواع عفونتها تضعیف میشود. لذا وقتی ویروس HIV وارد بدن فردی شود، به تدریج قدرت دفاعی بدن وی ضعیف میشود و این فرد در برابر انواع بیماریها و عفونتها حتی آنهایی که در حالت عادی بیماریزا نیستند آسیبپذیر میشود.
این روند قابل رویت نیست و راهی وجود ندارد تا با نگاه کردن به افراد بگوییم که آیا به HIV مبتلا هستند یا خیر ولی آزمایش خون میتواند پس از چند ماه از اولین تماس، ویروس را در خون آشکار کند. افراد آلوده به HIV ممکن است سالها کاملا سالم بمانند و حتی خودشان ندانند که آلوده هستند. ولی در این دوره یا در دوره نهفته بیماری بعضی افراد میتوانند علایم دهانی خاصی داشته باشند که توجه به آنها در تشخیص به موقع این بیماری میتواند کمک کننده باشد. مثلا فرد دچار عفونت قارچی یا کاندیدایی در دهان شود.
منظور از کاندیدا ضایعات شیری رنگ یا سفید روی زبان، سطح داخلی گونهها و گاهی سقف دهان، لثهها و لوزهها میباشد.
از علایم بروز کاندیدا در دهان میتوان احساس طعم بد و سوزش در دهان را ذکر کرد. در ابتلای معمولی به کاندیدا درمانهای رایج میتواند جوابگو باشد ولی در فرد مبتلا به ایدز، درمان پاسخ نمیدهد.
علامت بعدی خطوط سفیدی است که در کناره زبان دیده میشود و ما اصطلاحا به آن لکوپلاکیای مویی میگوییم، که عامل اصلی به وجود آوردنده آن ویروس است. به محض مشاهده چنین ضایعهای باید فورا به متخصص بیماریهای دهان مراجعه کرد.
آفتهای متعددی که در نواحی مختلف دهان ایجاد میشود، مرتب عود میکند و به راحتی درمان نمیشود از علایم مهم دیگر وجود ویروس ایدز در خون است. از علایم دیگر تبخالهای مزمن و طولانی مدت چه در داخل دهان چه در لبهاست که به طور متعدد فرد را مبتلا میکند.
با مشاهده چنین علایمی دندانپزشک باید بیمار را مشکوک به ایدز فرض کند. البته باید توجه داشت که بسیاری از این علایم اختصاصی برای ایدز نیستند مثلا عفونت قارچی علل دیگرهم دارد؛ اما اگر به راحتی درمان نشود میتواند نشانگر ابتلا به ایدز باشد. همچنین آفت و تبخال معمولی در بسیاری از افراد دیده میشود اما اگر به صورت شدید در نواحی مختلف دهان و همراه با عود مکرر باشد میتواند نشانه ابتلا به ایدز باشد.
به هرحال در همه این موارد تشخیص پزشک ضروری است. در بعضی تحقیقات از بزاق دهان برای تشخیص ویروس ایدز استفاده میشود که با تایید این آزمایش میتوان به راحتی در مطب به بررسی وجود ویروس در بدن پرداخت و این اهمیت بزاق را در تایید تشخیص بعضی بیماریها نشان میدهد.
برای پیشگیری و احتیاط، اگر پوست دندانپزشک صدمه دیده نباید برای بیمار کار مستقیم دندانپزشکی انجام دهد. (صبحانه)
*انتشار مطالب خبری و تحلیلی رسانههای داخلی و خارجی در «جام جم سرا» لزوماً به معنای تایید یا رد محتوای آن نیست و صرفاً به قصد اطلاع کاربران بازنشر میشود.
225
ادامه مطلب ...
علائم و نشانههای عفونت گوش در نوزادان
پزشکان آمریکایی تاکید کردند: تشخیص و درمان عفونت گوش در نوزادان حائز اهمیت است چرا که میتواند عامل بروز مشکلات و عوارض دیگر شود. اختلال شنوایی میتواند در رشد توانایی گفتاری و دیگر عوامل مهم در روند رشد نوزاد مشکل ایجاد کند.
عفونت گوش معمولا در گوش میانی اتفاق میافتد. نشانههای عفونت گوش در نوزادان شامل تب، حساسیت، خواب نامناسب و احساس کشیدگی در گوشها میشوند. همچنین پزشکان توصیه میکنند مصرف آنتیبیوتیک زمانی تجویز شود که بدون آن امکان درمان عفونت وجود ندارد و تجویز ناصحیح این نوع از دارو خود میتواند علائم بیماری را تشدید کند.
به اعتقاد پزشکان مصرف داروی استامینوفن یا ایبوپروفن مخصوص کودکان در تسکین درد ناشی از عفونت گوش موثر است هرچند والدین باید از دادن خودسرانه آنها به فرزندشان خودداری کنند. همچنین گزینه درمانی غیردارویی گرم کردن بیرون گوش است که میتوان با کمپرس آب گرم (نه داغ) شدت درد را کاهش داد.
به گزارش هلث دی نیوز، در صورتی که نوزاد در طول شش ماه، سه نوبت یا چهار نوبت در ظرف یک سال به عفونت گوش مبتلا شد میتوان از لولههای گوش استفاده کرد. این لولهها که طی عمل جراحی در گوش قرار داده میشوند با بیرون کشیدن مواد زائد از انباشت مایع جلوگیری میکنند. این جراحی اگرچه به بیهوشی نیاز دارد اما در مجموع فقط ۱۵ دقیقه طول میکشد. (ایسنا)
633
ادامه مطلب ...
عفونت ادراری در زنان؛ علائم و راههای پیشگیری
فرد سالم هنگام دفع ادرار نباید هیچ گونه احساس سوزش و ناراحتی داشته باشد اما اگر غلظت ادرار تغییر کند، نشانهای از بیماری مثانه است، در ناراحتی مثانه ادرار تیره رنگ میشود.
۱۸ درصدی عفونتهای ادراری در دختران جوان شایع است و حداکثر شیوع عفونتهای ادراری در دختران هنگام بلوغ و در زنان در سنین باروری است که با علایمی مانند تکرر ادرار، سوزش و بوی بد ادرار و گاه خون ادراری نمایان میشود.
عفونت مثانه یا cyctite بدون تب و لرز است و در صورت عدم درمان عفونت مثانه، خطر ایجاد عفونت کلیه افزایش مییابد. برخی از میکروبها به دلیل دارا بودن پرزهای چسبنده، نسبت به میکروبهای هم خانواده خود تهاجمیتر عمل میکنند که E-Coli از این گروه است. E-Coli شایعترین عامل عفونت ادراری است.
درباره عوامل مستعد کننده عفونتهای ادراری میتوان گفت که عوامل زمینهساز محیطی، کاهش مصرف میوهها و اختلال کارکرد مثانه، زمینهساز ایجاد عفونتهای ادراری هستند.
تحقیقات انجام شده در این زمینه طی سالیان متمادی نشان میدهد که ارتباط مستقیمی میان یبوست و عفونت ادراری وجود دارد، لذا کارکرد مناسب و منظم رودهها به طور روزانه موجب کاهش قابل ملاحظه ابتلا به عفونتهای ادراری در افراد مستعد عفونت میشود.
مصرف خودسرانه آنتیبیوتیک برای درمان این گونه عفونتها عوارضی به همراه دارد. بر هم زدن تعادل همزیستی مسالمتآمیز میکروبهای مجاری ادراری، واژن و رودهها مهمترین عارضه مصرف نابجای آنتیبیوتیک است و نامتعادل شدن فعالیت میکروبهای مفید و مضر در اثر مصرف نابجای آنتی بیوتیکها، موجب کاهش توان دفاعی بدن و افزایش مقاومت دارویی در برابر میکروبها میشود.
ایجاد عفونت ثانویه باکتریایی در سیستم ادراری نیز از عوارض مصرف نابجای آنتیبیوتیک است. اغلب عفونتهای ثانویه باکتریایی سیستم ادراری در برابر درمانهای آنتیبیوتیکی مقاوم هستند. بنابراین جهت پیشگیری از این عارضه باید آنتی بیوتیک تحت نظر پزشک متخصص مصرف شود.
رعایت نکات لازم هنگام مصرف آنتی بیوتیکها ضروری است. کامل کردن دوره درمانهای آنتیبیوتیکی همراه با مصرف منظم دارو، مصرف مقادیر فراوان میوهجات، سبزیها و لبنیات بویژه شیر در افرادی که تحت درمانهای آنتی بیوتیکی هستند و مصرف مقادیر کافی مایعات مهمترین نکاتی است که موجب تسهیل دفع ویروسها و میکروبها از سیستم ادراری و روده میشود.
برای درمان عفونتهایی که به رغم درمانهای اولیه بهبود نمییابند (خصوصا در مواردی که عفونت همراه با تب مقاوم است)، باید پس از انجام کشت ادرار و انجام آنتیبیوگرام، داروها توسط پزشک متخصص تجویز شود.
یبوست نیز در ایجاد عفونتهای ادراری نقش دارد. جهت دفع سریع میکروبها از سیستم ادراری باید روزانه حداقل یک نوبت رودهها به طور کامل تخلیه شود.
رعایت نکات لازم مانند نوشیدن آب فراوان، ۲ لیوان صبح ناشتا، یک لیوان در میانه روز، یک لیوان نیم ساعت قبل از صرف غذا یا یک ساعت پس از صرف غذا، جلوگیری از ایجاد رطوبت در لباس زیر و تخلیه کامل مثانه در هر نوبت دفع ادرار از عوامل موثر در پیشگیری از بروز عفونتهای مکرر ادراری در زنان بویژه در طول سفر محسوب میشوند. (دکتر سیمین وحیدی - جراح و متخصص کلیه و مجاری ادراری)
701
ادامه مطلب ...
علائم اختلال در تصفیهخانه بدن
در آمریکا بیش از 26 میلیون نفر با بیماری کلیوی زندگی میکنند که بسیاری از آنها از بیماری خود مطلع نیستند و بیماری آنها پنهان است. آمارها نشان میدهد بیش از 90 درصد افرادی که علائم نارسایی کلیوی دارند، از بیماری خود بیخبرند در صورتی که مراجعه به پزشک در صورت مشاهده برخی علائم و آگاهی از وضع بدنی یکی از راههای تسریع در روند درمان به شمار میرود.
ادامه مطلب ...
سلامت مردان: درد بیضه؛ علل، علائم و درمان
ضربه و کوفتگی
معمولاً کوفتگی و تورم بیضه از جمله عوارض بد ضربات مستقیم به حساب میآیند ولی علیرغم وجود این حالت هشداردهنده، در اکثر موارد با انجام اقدامات محافظتی میتوان طی چند روز این مسائل را برطرف نمود.
اقدامات محافظتی شامل پوشیدن لباسهای زیر خاص، استفاده از مسکنها و کمپرس گرم است. تورم و کوفتگی ناشی از عمل وازکتومی نیز به همین طریق قابل درمان است.
عفونت بیضه
هم بیضه و هم بافتهای مجاور آنها استعداد قابل ملاحظهای جهت ابتلا به عفونت دارند. زمانی که این عفونتها رخ میدهند التهاب سبب بروز درد میشود و بیضهها بخصوص در هنگام لمس بسیار دردناک خواهند بود.
عفونتهای باکتریایی معمولاً از طریق سیستم ادراری بالا میروند و سبب عفونت در این اعضا میشود که البته به آنتیبیوتیک بسیار عالی پاسخ میدهند.
عفونتهای ویروسی نظیر اوریون در بالغین بندرت سبب درگیری بیضهها میشوند اما در صورت درگیری معمولاً یک بیضه را درگیر میکنند؛ هرچند که گاهی ممکن است در افراد کمی هر دو بیضه با هم درگیر شوند. عفونت بیضه ناشی از اوریون، در صورت درگیری هر دو بیضه میتواند منجر به عقیمی شود.
گاهی اوقات حین دفع سنگ ممکن است، درد تیزی در ناحیه شکم احساس شود که معمولاً این درد به ناحیه بیضهها انتشار مییابد. این نوع درد، وجه مشخصه دفع سنگ است. گاهی حتی ممکن است خون در ادرار ظاهر شود. زمانی که پزشک در حضور چنین علائمی هیچگونه اختلالی در بیضهها پیدا نکرد درمان جهت سنگهای کلیه توصیه میشود.
هیدروسل (تجمع مایع دور بیضه)
هیدروسل به معنای تجمع مایع شفاف در داخل کیسهای است که بیضه را احاطه کرده است. گاهی اوقات ممکن است از بدو تولد این حالت وجود داشته باشد که بیشتر به خاطر اختلالات شکلگیری کیسههای اطراف بیضههاست. هیدروسلهای کوچک بسختی قابل تشخیص بوده و خودبخود بهبود مییابند اما انواع بزرگ هیدروسل باید طی عمل جراحی درمان شوند.
واریسی شدن رگهای بیضه همراه با هیدروسل
هر دو حالت فوق میتواند منجر به بروز ناراحتی در اطراف بیضهها شود. در این حالت فرد بیشتر درد را در اطراف بیضهها حس میکند و خود بیضهها معمولاً فاقد درد است. وریدهای اطراف بیضه نیز همانند وریدهای پا میتواند واریسی شود که سبب بروز احساس گرمی در نوک بیضهها و محل واریسی شدن وریدها در اطراف بیضهها میشود.
گاهی عروق در هنگام لمس نیز حساس میشوند. در موارد متوسط تا شدید استفاده از روشهای جراحی برای برداشتن عروق واریس، راهکار درمانی مناسبی خواهد بود.
پیچخوردگی بیضهها
بیضهها تا حدی متحرکند و اتصالات آنها به پوسته بیضه سبب میشود میزان حرکت به حداقل برسد؛ اما گاهی اوقات با ایجاد فشارهای یکباره و شدید ممکن است بیضهها دچار چرخش و پیچخوردگی شوند و در نتیجه گردش خون آنها دچار مشکل شود. در این حالت، بیضهها متورم شده و باعث ایجاد درد در ناحیه تناسلی مردان میشود.
اگرچه گاهی اوقات ممکن است بروز تورم منجر به بازگشت پیچخوردگی شود اما پیچخوردگی دائمی میتواند بسیار خطرناک باشد زیرا در صورت کاهش یا عدم خونرسانی کافی به بیضهها طی ۶ ساعت، این بافت خواهد مرد.
برای تصحیح این اختلال باید بلافاصله و به صورت اورژانسی عمل جراحی انجام شود اما اگر بیضه دچار تخریب شده باشد، راهی جز برداشتن آنها وجود ندارد.
گفته میشود مرد با یک بیضه نیز میتواند فعالیت تناسلی خود را به طور طبیعی دنبال کند و بچهدار شود.
فتق
فتق زمانی رخ میدهد که دیواره عضلانی تشکیلدهنده شکم در یک نقطه ضعیف شده و بخشی از حلقههای روده از بین این شکاف بیرون بزند و سبب ایجاد تودهای شود که روی پوست قابل مشاهده است.
در ناحیه کشاله ران و در صورت بروز فتق، پائین آمدن حلقهای از روده سبب میشود که بیضه بزرگتر از معمول به نظر آمده و دردی ایجاد شود که بیشتر به نظر میرسد دارای منشأ شکمی باشد. این درد با حرکت، سرفه یا عطسه بدتر میشود.
تحریکات جنسی
گاهی اوقات تحریکات جنسی که در نهایت منجر به انزال نشود، منجر به بروز احتقان در لولههای منیبر (یا انتقالدهنده منی) خواهد شد که این امر منجر به بروز درد در بیضهها میشود، این حالت به طور کلی خطرناک نیست اما ناخوشایند خواهد بود (بسیاری از پزشکان و متخصصان این حوزه معتقدند جلوگیری از خروج منی هنگام انزال مشکلساز خواهد بود). در هر صورت این گونه درد بعد از چند ساعت بهبود خواهد یافت.
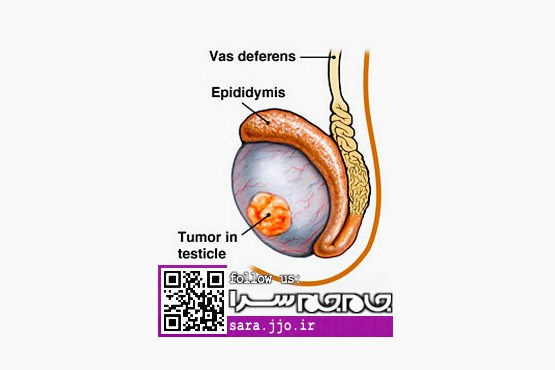
این نوع سرطان بندرت سبب بروز درد و ناراحتی در بیضهها خواهد شد. به طور معمول سرطان بیضه منجر به بروز تورم بدون درد در یک بیضه میشود. از طریق معاینه نمیتوان علت تورم را تشخیص داد که آیا مشکل از بیضههاست یا از مجاری اسپرمبر (انتقالدهنده منی).
از آنجا که این سرطان بیشتر در سنین بین ۱۵ تا ۳۵ سالگی شایع است و در صورت عدم درمان میتواند منجر به بروز عوارض خطرناکی شود، لذا در صورت وجود هر گونه توده در ناحیه بیضهها که جدیداً ایجاد شده باشد و به نظر غیرطبیعی برسد، باید به پزشک مراجعه کرد.
اکنون و در صورت تشخیص بموقع سرطان بیضه، تا حدود ۹۹ درصد میتوان به طور موفقیتآمیزی از این مشکل رهایی یافت و آن را درمان کرد؛ بنا بر این، در این مورد جای هیچگونه ترس و نگرانی نیست و فقط باید اقدامات تشخیصی و درمانی را بلافاصله و تا دیر نشده صورت داد. (شمسه به نقل از هایدکتر)
ادامه مطلب ...