مجله مطالب خواندنی
سبک زندگی، روانشناسی، سلامت،فناوری و ....مجله مطالب خواندنی
سبک زندگی، روانشناسی، سلامت،فناوری و ....مصرف نابجای آنتیبیوتیک = طغیان بیماریهای میکروبی
دبیر انجمن میکروبشناسی ایران هفته گذشته با اعلام این خبر به رسانهها زنگ خطری جدی را در حوزه بهداشت و سلامت عمومی مردم به صدا درآورد. دکتر محمدمهدی فیضآبادی در گفتوگو با جامجم نیز با ابراز تاسف ازمصرف بیرویه و گاهی تجویزهای زیاد آنتیبیوتیک در کشور به کاهش تاثیر آنتیبیوتیکها در برابر بیماری و نیاز بیماران به داروهای قوی به عنوان پیامد ناخوشایند این روند اشاره کرده و میگوید: این درست است که میکروب شناسان در آزمایشگاهها به شناسایی میکروبها و مقاومت آنها در برابر آنتیبیوتیکها میپردازند و نتایج حاصل را به پزشکان ارائه میدهند. اما فقط این مساله موجب کاهش مصرف آنتیبیوتیک نمیشود بلکه کاهش سرانه مصرف آنتیبیوتیک در کشور نیازمند همکاری بخشهای تشخیص و درمان است.
این متخصص میکروبشناسی با اشاره به تجویز نابجای آنتیبیوتیک توسط پزشکان در برخی موارد، تاکید میکند: تنها راهی که به کاهش مقاومت میکروبها و پیشگیری از طغیان بیماریهای میکروبی در کشور میانجامد ارائه و اجرای نظامی است که به افزایش آگاهی مردم از دوران تحصیل در مدارس برای مصرف صحیح و بجای آنتیبیوتیکها کمک کند. همچنین بر روند مصرف تخصصی آنتیبیوتیکها نیز نظارت داشته باشد. یعنی از روشهایی و با دادن امتیازات یا اختیاراتی به پزشکانی که در این زمینه تخصص دارند جلوی تجویز و مصرف نابجای آنتیبیوتیکها در کشور گرفته شود.
آسیب آنتیبیوتیکی به رشد کودکان
در مورد مصرف آنتیبیوتیکها در اطفال این نکته باید دقت شود که در بیماریهایی مانند سرماخوردگی یا اسهال و استفراغ ساده نیاز به مصرف آنتیبیوتیک نیست و مصرف بیرویه آنتیبیوتیک چه به صورت سر خود و چه اصرار پزشک برای تجویز آنتیبیوتیک میتواند به ایجاد گونههای مقاوم باکتری منجر شود.
دکــتر بهادر میررحیمی، متخصص داروسازی بالینی در گفتوگو با جامجم میگوید: باکتریهای مقاوم به آنتیبیوتیک معضل قرن جدید هستند و پیشبینی میشود در آینده نزدیک تبدیل به عامل اول مرگ و میر در جهان شوند. برخلاف باور غلط این بدن کودک نیست که به آنتیبیوتیک مقاوم می شود، بلکه مصرف بیرویه آنتیبیوتیک باعث مقاوم شدن باکتری میشود که حتی میتواند خود والدین را هم درگیر کند.
وی تاکید میکند: علاوهبر این مصرف خودسرانه آنتیبیوتیکها میتواند باعث از بین رفتن باکتریهای مفید روده شود که این مساله در دراز مدت به اسهالهای طولانی، سوءتغذیه و عدم جذب مناسب مواد لازم برای رشد ذهنی و جسمی کودک و بروز انواع مشکلات مانند حساسیت و آلرژی شود.
دکتر فیضآبادی نیز در این باره میگوید: از آنجا که سیستم ایمنی و غدد لنفاوی کودکان توسعه نیافته است بر اثر مصرف نابجای آنتیبیوتیک آسیب بیشتری میبینند. به گونهای که کودک را با مشکلاتی در زمینه رشد با بروز کم کاری در مغز استخوان مواجه میکند.
درمان گلو درد، آنتیبیوتیک نیست
اغلب موارد گلو درد در کودکان ویروسی بوده و دادن آنتیبیوتیک اثری روی شدت بیماری یا کوتاه شدن مدت درمان ندارد، اما میتواند به بروز عوارض ناخواسته دارویی و بروز مقاومت میکروبی منجر شود.
به همین دلیل دکتر میررحیمی تاکید میکند: بر خلاف تصور موجود رنگ ترشحات یا نمای حلق به تنهایی نشاندهنده عفونت چرکی نیست و باید مجموعهای از علائم در کنار هم به همراه معاینه پزشک برای تشخیص چرکیبودن گلودرد استفاده شود. در صورت تشخیص پزشک و قطعی شدن تشخیص عفونت، فواید درمان مانند پیشگیری از تب روماتیسمی به عوارض ناشی از آنتیبیوتیکها غلبه داشته و مصرف آنها منطقی خواهد بود.
تکمیل دوره درمان ضروری است
تکمیل دوره درمان بعد از عدم استفاده بیرویه از آنتیبیوتیکها از مهمترین عوامل جلوگیری از مقاومت میکروبی است. مصرف آنتیبیوتیک ابتدا باعث کاهش سرعت رشد و فعالیت میکروبها میشود که دلیل بهبود اولیه این مساله است، اما باکتریها در بدن بیمار موجود هستند و باید زمان کافی برای کشته شدن و حذف میکروب از بدن توسط سیستم ایمنی داده شود.
دکتر میررحیمی در این باره توضیح میدهد: در صورتی که دوره درمان ناقص بماند باکتری دوباره شروع به رشد و تکثیر و بیماریزایی کرده و بیماری با شدت بیشتر بازمیگردد. زیرا در صورتی که دوره درمان تکمیل نشود باکتری به آنتیبیوتیکی که ناقص مصرف شده مقاوم شده و مشکلات زیادی ایجاد خواهد کرد.
ناسازگاری لبنیات با آنتیبیوتیک
در مورد مصرف مواد خوراکی همراه آنتیبیوتیکها باید به صورتی موردی از دکتر داروساز خود کسب اطلاع کنید. اکثر آنتیبیوتیکها منع مصرف غذایی خاصی در کودکان ندارند. آنتیبیوتیکهایی که با لبنیات نباید مصرف شوند مانند سیپروفلوکساسین یا تتراسایکلین به علت همین تداخل با کلسیم در کودکان بخصوص سنین پایین و قبل از مدرسه منع مصرف دارند.
معمولا به علت تحریک گوارشی آنتیبیوتیکها نباید آنها را با معده پر مصرف کرد و حتما باید از داروساز خود در این مورد سوال کرد. برای تشویق کودک به خوردن دارویی که طعم مناسبی ندارد میتوان خوراکی که کودک علاقه دارد را بلافاصله بعد از دارو به وی داد تا هم طعم دارو را بپوشاند و هم دفعات بعد راحتتر دارو را مصرف کند.
هشدار نسبت به مصرف نابجای آنتیبیوتیک
دبیر انجمن میکروبشناسی ایران هشدار میدهد: جلوگیری از افزایش مقاومت میکروب در برابر آنتیبیوتیک در کشور ما نیازمند اقدامات عاجلانه است، زیرا اگر در این خصوص اقدامی نشود مشکلات عدیدهای گریبانگیر حوزه سلامت کشور خواهد شد. گروههای مختلف پزشکی باید در کنار هم نسبت به عوارض مصرف آنتیبیوتیک آگاه شوند و این دارو را کمتر تجویز کنند و از طرفی هنگام مراجعه بیمار به مطب نسبت به عوارض مصرف خودسرانه آنتیبیوتیک هشدار دهند.
پونه شیرازی
ادامه مطلب ...
این 5 علامت نشانه بیماریهای سختی هستند
به گزارش جام جم آنلاین به نقل از آوای سلامت ، اما برخی علائم وجود دارند که حتما نیاز به مراجعه سریع به پزشک و معاینات دقیق دارند.
ضعف در پاها و بازوها: احساس ضعف و بی حسی در بازو، ساق پا و یا صورت می تواند نشانه ای از یک سکته مغزی باشد بخصوص اگر این احساس در یک طرف بدن باشد. عدم حفظ تعادل، احساس سرگیجه یا مشکل در راه رفتن نیز می تواند نشانه ای از سکته مغزی باشد. شما باید همچنین اطرافیان خود را مطلع کنید اگر: نمی توانید به خوبی ببینید، احساس سردرد شدید، گیجی و یا مشکلا در صحبت کردن یا درک دارید. اگر این علائم مرتبط با سکته مغزی باشد، باید حداقل ظرف 4.5 که زمان طلایی محسوب می شود، برای جلوگیری از خطر ابتلا به ناتوانی های طولانی مدت ناشی از این سکته، اقدامات درمانی صورت گیرد.
درد در قفسه سینه: هر گونه درد در قفسه سینه بخصوص اگر همراه با عرق کردن، فشار، تنگی نفس، یا تهوع باشد، نیاز به مراجعه سریع به پزشک دارد. درد قفسه سینه می تواند نشانه ای از بیماری های قلبی یا حمله قلبی باشد بخصوص اگر شما این احساس را بعد از یک فعالیت بدنی شدید داشته باشید. همچنین این علائم می تواند نشانه ای از حرکت یک لخته خون به سمت ریه باشد. اگر در قفسه سینه خود احساس فشار و سنگینی می کنید، یا اگر درد این ناحیه از بدن برای بیش از چند دقیقه طول می کشد و یا از بین می رود و دوباره شروع می شود، سعی نکنید آن را نادیده بگیرید.
حساسیت به لمس و درد در پشت ساق پا: این علامت می تواند نشانه ای از بروز یک لخته خون در پا باشد که از آن به نام ترومبوز ورید عمقی یاDVTیاد می شود. این علامت بعد از مدت زمان طولانی نشستن در هواپیما یا بی تحرکی طولانی در اثر بیماری رخ دهد. اگر لخته خون رخ داده باشد، شما ممکن است درد بیشتری در زمان ایستادن یا راه رفتن احساس کنید. تورم نیز ممکن است همراه با لخته رخ دهد. حساسیت به لمس بعد از ورزش طبیعی است اما اگر همراه با قرمزی یا احساس گرما و تورم باشد، باید حتما فورا با پزشک تماس گرفت. چون اگر لخته وارد جریان خون شود، با عوارض جدی همراه خواهد بود.
وجود خون در ادرار: اگر این علامت را همراه با احساس درد در یک سمت از بدن خود داشتید، با پزشک تان فورا تماس بگیرید چون شاید نشانه ای از ابتلا به سنگ کلیه باشد. سنگ کلیه یک کریستال کوچک ساخته شده توسط مواد معدنی و نمک در کلیه است در لوله های ادرار در حال حرکت است. پزشک شما ممکن است برای مشاهده سنگ تصویربرداری با اشعه ایکس یا سونوگرافی را تجویز کند.
بسیاری از سنگ های کلیه خود به خود دفع می شوند اما گاهی نیاز به مداخلات پزشکی است. در عین حال اگر شما خون در ادرار مشاهده کردید و نیاز فوری و مکرر به دفع ادرار به همراه سوزش داشتید، ممکن است به عفونت شدید کلیه یا مثانه مبتلا شده باشید. وجود خون در ادرار بدون احساس درد نیز نشانه ای از ابتلا به سرطان کلیه یا مثانه است و نیاز فوری به مراجعه به پزشک دارد.
خس خس سینه: مشکلات تنفسی باید فورا درمان شوند. اگر شما خس خس سینه را به همراه شنیدن صدای سوت در سینه هنگام تنفس تجربه می کنید، فورا به پزشک تان اطلاع دهید. این علائم می تواند نشانه ای از ابتلا به آسم یا بیماری ریوی، و یا آلرژی شدید در اثر قرار گرفتن در معرض مواد شیمیایی باشد. خس خس سینه البته می تواند با ذات الریه یا برونشیت و در موارد شدید با پنومونی در ارتباط باشد.
ادامه مطلب ...
بیماریهای آمیزشی و عفونتهای کلامیدیایی
به گزارش جام جم آنلاین ، عفونتهای کلامیدیایی شایعترین بیماری آمیزشی باکتریایی در دنیا هستند. تا مدتها پیش مهمترین بیماری ناشی از کلامیدیا تراخم بود که یک بیماری چشمی است و از شایعترین دلایل نابینایی نیز به شمار میرود، ولی در حال حاضر گونهای از این باکتری بیشتر شایع شده است که منجر به عفونت در دستگاه تناسلی میشود. کلامیدیاها انگلهای داخل سلولی هستند که بسیاری از خصوصیات فیزیکی آنها مثل ویروسهاست. این میکروبها سبب التهاب مجرای ادرار، واژن، گردن رحم، لولههای رحمی، مقعد و تخمدانها میشوند.
البته از آنجا که کلامیدیا یک عفونت داخل سلولی است، تشخیص آن با روشهای معمول آزمایشگاهی مشکل است. این بیماری ممکن است بدون علامت یا دارای علائم خفیف و زودگذر باشد، ولی با گذشت زمان عوارض خود بویژه در زنان را ایجاد خواهد کرد. بیشتر افرادی که مبتلا به بیماریهای آمیزشی کلامیدیایی هستند، از آلودگی خود به این میکروب بیخبرند و به دنبال آزمایش یا درمان نمیروند. نکته حائز اهمیت این که اگر شریک جنسی نیز درمان نشود، فرد پس از درمان، مجدد مبتلا خواهد شد.
کلامیدیا با هر نوع رابطه جنسی قابل انتقال است. کلامیدیا میتواند در حین زایمان طبیعی از مادر به نوزاد منتقل شود، چون گردن رحم در خانمها و دختران جوان هنوز بخوبی تکامل نیافته است، بنابراین امکان ابتلای آنها بیشتر است. هر بیماری دارای یک دوره نهفته است یعنی مدت زمانی که طول میکشد تا علائم بیماری پس از آلوده شدن به میکروب یا ویروس مربوط ظاهر شوند. طول دوره نهفته در عفونت کلامیدیایی سه تا 14 روز است.
باید بدانید 75 درصد خانمهای مبتلا بدون علامت هستند که می تواند با علائمی مثل ترشح غیر طبیعی از واژن و سوزش هنگام ادرار کردن همراه باشد. حتی اگر عفونت از گردن رحم به لولههای رحمی منتشر شود، باز ممکن است بیمار بدون علائم و نشانه باشد. ولی در عدهای از خانمها سبب درد در قسمت تحتانی شکم، درد در قسمت پایین کمر، درد در حین مقاربت، تهوع، تب و خونریزی بین پریودها میشود. حتی عفونت کلامیدیایی گردن رحم میتواند به ناحیه مقعد نیز منتشر شود. از طرفی قسمت اعظم مردان مبتلا نیز بدون علامت هستند و در صورت وجود علائم به صورت ترشح سفید یا روشن از مجرا و سوزش هنگام ادرار کردن خواهد بود. مردها همچنین ممکن است دچار سوزش و خارش در نوک مجرای ادرار شوند. در هفته آینده به عوامل خطر، پیشگیری و راهکارهای درمانی این عفونت میپردازیم.
دکتر محمدرضا صفرینژاد
جراح و متخصص بیماریهای کلیه و مجاری ادراری
ادامه مطلب ...
بیماریهای بیعلامت را جدی بگیرید
به گزارش جام جم آنلاین ، در واقع در این مرحله بیماری هنوز چندان شدید و علامتدار نشده است. همه بیماریها چنین نیستند. برخی بیماریها مثل آسم یا نارسایی قلبی از همان ابتدا علائم آزاردهندهای دارند و بیمار از ابتدا درصدد معالجه بر میآید. متاسفانه بیشتر بیماریهای مزمن و خطرناک چنین نیستند و دیر ظاهر میشوند.
در مورد این بیماریها معاینه و آزمایش دورهای و سالانه میتواند بیماری را آشکار کند. البته برخی بیماریهای مخفی وقتی توسط علم روز پزشکی تشخیص داده میشوند، به دلیل استرس و وسواسی که پزشک و بیمار به خرج میدهند، بیش از آن که در جهت معالجه آن کوشش شود، باعث بههم خوردن سیر طبیعی زندگی فرد میشود که باید از این نوع زیادهرویها اجتناب کنیم .
چند مثال خوب
در سالهای نهچندان دور که روشهای تشخیصی بیماریهای تیروئیدی خیلی پیشرفت نکرده بود، پرکاری تیروئید زمانی تشخیص داده میشد که بیمار دچار لاغری شدید، ضعف شدید عضلات و نارسایی قلبی میشد.
در مورد چنین بیمارانی پزشک میتوانست با همت و تلاش زیاد تا حدی سیر بیماری را کاهش دهد و از طرفی تسکینی برای رنجها و آسیبهای بیماری فراهم کند. این در حالی بود که غول بیماری گاهی آنقدر سرکش شده بود که بیمار را از پا درمیآورد. اکنون چنین تابلویی از بیماری کمتر دیده میشود.
وقتی یک زن یا مرد با شکایت از کم شدن وزن، اضطراب بیدلیل و تپش قلب به پزشک مراجعه میکند، معمولا در قدم اول بعد از معاینه تیروئید و قلب برایش آزمایشهای تیروئید درخواست میشود که میتواند یک بیماری پرکاری تیروئید در مراحل اولیه را شناسایی و در همان مراحل اول آن را درمان کند.
اکنون دانش پزشکی از این هم فراتر رفته و گاهی بدون این که بیمار اصلا شکایتی داشته باشد، میتوان وجود یک بیماری مخفی را که ممکن است در شرایط خاصی به او آسیب بزند، کشف و مهار کرد.
کمکاری تیروئید ازجمله بیماریهایی است که علائم چندانی ندارد و فقط در آزمایش مشخص میشود. درمان با دارو قبل از این که فرد علائم زیادی پیدا کند در بیشتر موارد خوب و راهگشاست. کشف این بیماری در دوران بارداری با آزمایش اهمیت زیادی دارد، ولی نباید موجب تشویش مادر شود.
برای نمونه وقتی خانمی قصد باردار شدن دارد، میتوان با آزمایش تیروئید وجود کمکاری مخفی تیروئید را برایش تشخیص داد و او را درمان کرد تا در حین بارداری، جنین هورمون کافی تیروئید داشته باشد. فرض کنیم یک مادر باردار حین حاملگی متوجه کمکاری مخفی تیروئید میشود. اگر او به اشتباه تصور کند کودکش حتما دچار نقص ذهنی یا جسمی خواهد شد.
اضطراب ناشی از آزمایش، میتواند بیش از کمکاری ملایم تیروئید به او و جنینش آسیب وارد کند. در این شرایط پزشک باید توضیح دهد که: به خاطر داشته باش تنها درصد کمی از مادران دچار کمکاری مخفی تیروئید نوزادشان دچار مشکل میشود. ازطرفی درمان با تیروکسین حتی اگر دیر شروع شود احتمال این مشکل را به حداقل میرساند.
دکتر رضا کریمی
فوقتخصص بیماریهای غدد و متابولیسم
ادامه مطلب ...
نقش گروه خونی افراد در ابتلا به بیماریهای مختلف
به گزارش جام جم آنلاین به نقل از تسنیم ، پژوهشهای جدید حاکی از آن است که گروه خونی میتواند نشانگر میزان خطر ابتلای شخص به بیماریهای قلبی، آلزایمر و حتی سرطان باشد.
گروه خونی افراد ممکن است در میزان خطر ابتلایشان به بیماریها اثرگذار باشد.
در عین حال نتایج بهدستآمده از این پژوهشها کماکان در حال بررسی هستند و دانشمندان هنوز نتوانستهاند درباره علت ارتباط گروه خونی با افزایش ابتلا به برخی از بیماریها به نتیجه اطمینانبخشی دستیابند.
اگرچه هیچ شخصی نمیتواند گروه خونی خود را تغییر دهد، اما اطلاع داشتن از خطرات احتمالی میتواند برای پیشگیری مفید باشد.
«ماری کوشمن» متخصص خون در دانشگاه «ورمونت» در آمریکا میگوید: "گروه خونی با ابتلا به بیماریهای مختلفی همچون حمله قلبی، سکته مغزی و ترومبوآمبولی وریدی (تشکیل لخته در درون رگ خونی) ارتباط دارد".
براساس تحقیقات جدید، افرادی با گروههای خونی غیر از O، به میزان 60 تا 80 درصد بیشتر از افرادی با گروه خونی O دچار لختهشدن خون میشوند. منظور مواردی از لختهشدن است که پس از تشکیل شدن در رگخونی به سوی ریهها حرکت کرده و گاهی نتایج ویرانگری برجای میگذارند.
طبق مطالعات دانشکده بهداشتعمومی دانشگاه هاروارد، افرادی با گروه خونی A، B یا AB، در مقایسه با دارندگان گروه خونی O، در معرض خطر بیشتری در ابتلا به بیماری سرخرگهای قلبی قرار دارند.
دیگر تحقیقات نیز تائیدکننده این موضوع هستند که افرادی با گروههای خونی غیر از O بیشتر دچار التهاب میشوند.
«کوشمن» البته تصریح میکند که اگر دارای گروه خونی غیر از O هستید، خیلی ناراحت نشوید، چرا که با مدیریت عوامل خطرزا در قبال قلب مانند فشار خون بالا، دیابت، تغییر عادات زندگی و استفاده از داروهای مناسب میتوان به نتیجهای معکوس با پیشبینیها دستیافت.
مشکلات حافظه
مطالعه اخیر دانشگاه ورمانت بر روی 30 هزار نفر نشان داد افرادی که گروه خونی AB دارند، 82 درصد بیش از دیگران در معرض مشکلات حافظهای قرار میگیرند که در نهایت منجر به زوال عقل میشود.
دکتر کوشمن دراینباره میگوید:"نوع خون در ابتلا به بیماریهایی مانند سکته مغزی که مبنای عروقی دارند مؤثر شناخته شدهبود، بنابراین ما فکر کردیم که شاید مشکلات عروقی در ابتلا به مشکلات حافظه نقش داشتهباشند".
خوشبختانه آنطور که دکتر کوشمن میگوید اثرگذاری بیماریهای عروقی بر مشکلات حافظه، اندک است، اما این موضوع اهمیت دارد که برای حفظ سلامتی، فشار خون خود را کنترل کنید، از کشیدن سیگار بپرهیزید، فعال باشید و رژیم غذایی سالمی را دنبال کنید.
کوشمن افزود: "رعایت کردن هرکدام از این موارد میتواند روند ابتلا به مشکلات مربوط به حافظه را کند کند".
در ضمن خواندن کتاب، حل جدول و تعامل اجتماعی نیز در پیشگیری از ابتلا به زوال عقل، مؤثر هستند.
«گوستاف ادگرن»، دانشیار اپیدمیولوژی در انستیتو کارولینسکای سوئد، میگوید مطالعات متعددی نشان دادهاند افرادی که دارای گروه خونی A هستند، بیشتر در معرض خطر ابتلا به سرطان معده قرار میگیرند.
از سوی دیگر امکان ابتلا به بیماری زخم معده در افراد دارای گروه خونی O بیشتر است.
«ادگرن» معتقد است از آنجایی که هر دوی این بیماریها به باکتری به نام هلیکوباکتر پیلوری مرتبط هستند، نتایج تحقیقات باید به ارتباط گروه خونی با حساسیتهای مختلف به عفونتهای باکتریایی، مرتبط باشد.
این استاد سوئدی در عین حال تصریح کرد میزان اثرگذاری گروه خونی در ابتلا به بیماریهای دستگاه گوارش کمتر از آن است که تفاوت خاصی ایجاد کند، اما همه باید برای پیشگیری از ابتلا به این بیماریها، سه عامل مهم سیگار نکشیدن، مصرف نکردن الکل و کاهش وزن را رعایت کنند.
ادامه مطلب ...
عامل اصلی انتقال بیماریهای آمیزشی
به گزارش جام جم آنلاین ، باید بدانید عامل اصلی انتقال بیماریهای آمیزشی در جامعه خانمها هستند، چون یک خانم اگر در مواجهه با یک بیماری آمیزشی قرار گیرد، احتمال این که مبتلا شود بیشتر از مردان است و میتواند بدون علامت نیز باشد. در نتیجه اگر درمان نشود باعث انتقال بیماری در جامعه میشود. عوارض بیماریهای آمیزشی در خانم ها، عفونت لگنی و به دنبال آن حاملگی خارج رحمی یا ناباروری است که متأسفانه درمان بیماری آمیزشی باعث برگشت قدرت باروری زن نخواهد شد.
بهطور کل بیماریهای آمیزشی (STD) را به دو دسته بزرگ قابل درمان و غیرقابل درمان تقسیم میکنند. طبق آمار سازمان بهداشت جهانی سالانه 333 میلیون مورد جدید بیماری آمیزشی قابل درمان (سیفیلیس، سوزاک، کلامیدیا و تریکومونا) در جهان اتفاق میافتد. به عبارتی از هر 20 فرد جوان یک نفر در سال به بیماریهای آمیزشی قابل درمان مبتلا میشوند (در این آمار بیماریهای آمیزشی ویروسی مثل ایدز کنار گذاشته شدهاند). سه دهه قبل، شایعترین بیماری آمیزشی، سوزاک و دو دهه قبل شایعترین بیماری آمیزشی عفونت با کلامیدیا بود؛ ولی در حال حاضر شایعترین بیماری آمیزشی عفونت با دو نوع ویروس پاپیلوم انسانی و ویروس هرپس یا همان زوناست. البته این آمارها مربوط به کل دنیا هستند. در بعضی نقاط جهان شایعترین نوع بیماری آمیزشی متفاوت است. در عین حال بیش از 30 نوع بیماری آمیزشی وجود دارد که شایعترین آنها در چهار گروه طبقهبندی میشوند:
• باکتریایی شامل سوزاک، سیفلیس، کلامیدیا، گرانولوم مغبنی و شانکر
• قارچی شامل کاندیدیاز
• ویروسی شامل هپاتیت، هرپس سیمپلکس یا همان زونا، ایدز، ویروس پاپیلوم انسانی و مولوسکوم کونتاگیوزوم که به صورت زگیلهای ریز ظاهر میشود.
• انگلها شامل شپش ناحیه تناسلی و جرب
نباید فراموش کنید بهترین روش پیشگیری از بیماریهای آمیزشی اجتناب از تماس با فرد آلوده و تمامی مایعات طبیعی بدن او حتی بزاق دهان است. استفاده صحیح از کاندوم هم خطر ابتلا را خیلی کم میکند، ولی بعضی از بیماریها با وجود استفاده از کاندوم قابل سرایت هستند. البته در صورت لزوم میتوان برای تشخیص مبتلا بودن فرد به بیماری آمیزشی از تستهای آزمایشگاهی مربوط استفاده کرد. باید توجه داشت بسیاری از عفونتها بلافاصله پس از ابتلا قابل تشخیص نیستند، بنابراین باید یک مدت زمان مناسب اجازه داد تا تست مربوط مثبت شود. حتی بعضی بیماریهای آمیزشی مثل ویروس پاپیلوم انسانی را ممکن است نتوان با آزمایشات دقیق تشخیص داد. یکی دیگر از روشهای پیشگیری استفاده از واکسن است. بعضی از بیماریهای آمیزشی ویروسی مثل هپاتیت، هرپس سیمپلکس و تعدادی از گونههای ویروس پاپیلوم انسانی نیز واکسن مؤثر دارند.
دکتر محمدرضا صفرینژاد
جراح و متخصص بیماریهای کلیه و مجاری ادراری
ادامه مطلب ...
بیماریهای مشترک انسان و دام را جدی بگیریم!
چه افرادی در معرض خطر بیماریهای مشترک انسان و دام قرار دارند؟
گروههای هدف تمام مردم هستند. هر چند این بیماریها به خاطر شغل و نحوه ارتباط با دام انتقال بیشتری دارند.
شیوههای انتقال کدام است؟ چه افرادی بیشتر در معرض خطر قرار دارند؟
راههای انتقال از طریق تنفس، تماس مستقیم و خوردن فرآوردههای غذایی است. اطفال، افراد مسن، خانمهای باردار و افرادی که تحت استرس هستند مثل ورزشکاران بیشتر در معرض خطر قرار دارند. بهترین راه پیشگیری از بروز این بیماریها آموزش عمومی و اطلاعرسانی به مردم است.
آیا بیماریهای نوپدیدی که مشترک بین انسان و دام باشد وجود دارد؟
بله. در حال حاضر این بیماریها در ده سال اخیر مطرح هستند که هم توسط وزارت بهداشت و هم از سمت سازمان دامپزشکی پیگیری میشوند. مثال آن تبهای خونریزیدهنده است که مهمترین آن کریمه کنگو است. بیماریهای دیگر هم در حال پایش هستند.
در حال حاضر کشور ما برای کنترل بیماری هاری چه اقداماتی انجام داده و چه نتیجهای داشته است؟
آگاهیهای عمومی از طریق رسانهها و مراجعه بموقع بیماران و افراد به مراکز درمانی افزایش پیدا کرده و در ایران مرگ بر اثر این بیماری به چهار نفر در سال رسیده که این افراد یا دیر مراجعه کرده یا اصلا مراجعه نکردهاند.
مرغهای خانگی که به دنبال تورم شکم از بین میرود، آیا این بیماری مشترک بین انسان و حیوان است؟
عوامل مختلفی میتوانند موجب بروز این علامت شوند، ولی شایعترین علت در این خصوص، مشکلات تغذیهای است. احتمالا بیماری مورد نظر، مشترک نبوده است. مهمترین بحث که از طرف پرندگان انسان را تهدید میکنند آنفلوآنزای فوقحاد است که با خونریزی زیر پوستی، خونریزی در تاج، ریش و ساق پا مشخص میشود. وقتی گوشت سینه را باز میکنند لکههای حاصل از خونریزیهای متعدد را در محل میبینند. تماس با این دامها و گوشت و محصولات آن برای انسان خطرناک است. اگر این پرندگان و گوشتشان به طور کامل پخته شود باعث از بین رفتن عوامل پاتوژن یا بیماری زا میشود.
برای افرادی که از دام نگهداری میکنند یا افرادی که سر و کارشان با دام است چه توصیهای دارید؟
باید دام سالم را برای نگهداری و ذبح انتخاب کنند. حتما افراد از سلامت دام چه دام خانگی و چه دام صنعتی اطمینان حاصل کنند و حتی افرادی که از حیوانات خانگی در منزل نگهداری میکنند از سلامت این حیوانات مطلع باشند.
به نظرشما آغشته کردن در منزل یا ماشین به خون دام باور درستی است. در این خصوص چه توصیهای دارید؟
خیر. عوامل بیماریزا برای انتقال، به این نوع وسایل نیاز دارند و این یک اعتقاد غیرعلمی است. این کار در حقیقت باعث انتشار عوامل بیماریزا میشود. باید گوشت دام، تحت نظارت مصرف شود یا گوشت را به مدت 24 ساعت در دمای یخچال نگهداری، بعد آن را توزیع کنیم. افرادی که این گوشتها را دریافت میکنند به مدت 24 ساعت آن را در یخچال نگهداری و سپس مصرف کنند. همچنین از دستکاری فرآوردههای دامی و گوشت قبل از پخته شدن خودداری کنیم. از دستکش استفاده کنیم چراکه عوامل نوپدید به وجود آمده به هر علتی میتواند بسیار کشندهتر و سریعالاثرتر باشد و راه انتقال آنها ناشناخته است.
دکتر داریوش جهانپیما
معاون فنی سازمان دامپزشکی
ادامه مطلب ...
از پیشگیری تا درمان بیماریهای آمیزشی
به گزارش جام جم آنلاین ، همچنین پیشگیری اولیه را که از طریق آموزش است و پیشگیری ثانویه را که از طریق تشخیص بموقع و درمان مناسب شخص مبتلا انجام میگیرد، مورد بررسی قرار دادیم و گفتیم، عامل اصلی انتقال بیماریهای آمیزشی در جامعه خانمها هستند چون یک خانم اگر در مواجهه با بیماری آمیزشی قرار گیرد، احتمال بیشتری دارد که مبتلا شود و نیز احتمال این که بدون علامت باشد، بیشتر است. در نتیجه دنبال درمان نمیرود و بیماری را در جامعه منتقل میکند. در ادامه باید گفت، بعضی بیماریهای مقاربتی سبب ایجاد زخم در ناحیة تناسلی میشود. خطر ابتلا به ایدز در این افراد نیز 10 برابر افراد عادی است. بنابراین هرگونه زخم، بریدگی یا حتی خراش جلدی، خطر ابتلا به بیماریهای آمیزشی را بشدت افزایش میدهد.
اهمیت کاندومهای لاتکس
در این که کاندوم در پیشگیری از عفونتهای آمیزشی مؤثر است، هیچ شکی وجود ندارد ولی استفاده از کاندوم اگر به صورت صحیح صورت نگیرد، از قدرت پیشگیریکنندگی آن کم میشود. کاندوم فقط نواحیای را که میپوشاند حفاظت میکند. اگر ناحیهای از پوست بدن خراش داشته باشد (مثل دست)، عفونت بویژه ویروس ایدز براحتی وارد بدن میشود. حتی بعضی میکروارگانیسمها و ویروسها از سوراخهای کاندومهای معمولی عبور میکنند. بنابراین بهتر است از کاندومهایی که دارای جنس لاتکس هستند، استفاده کرد. از طرفی با کاندومهای لاتکس نباید از مواد روانکننده یا نرمکننده استفاده کرد، چون سوراخهای کاندوم را قابل نفوذ میکند. کاندومهایی هم که در آنها از مواد طعمدهنده استفاده میشود، سبب رشد قارچ میشوند.
علائم شایع بیماریهای آمیزشی
سازمان بهداشت جهانی، استراتژیهایی را برای دولتها جهت پیشگیری از بیماریهای آمیزشی ارائه کرده است که از جمله آنها میتوان به آگاهی دادن مردم نسبت به رفتارهای جنسی پرخطر، دسترسی عمومی به کاندومهای با کیفیت خوب و قیمت مناسب و تشویق افراد مبتلا به بیماری آمیزشی برای مراجعه سریع با شریک جنسی به مراکز بهداشتی درمانی اشاره کرد.
فراموش نکنید در افرادی که روابط مشکوک و خارج از خانواده داشتهاند، میتوان با اخذ شرح حال، هفت نوع بیماری آمیزشی(STD) یعنی سیفلیس، سوزاک، کلامیدیا، هرپس، تریکومونا، هپاتیت و ایدز را بررسی کرد. البته بیماریهای آمیزشی میتوانند بدون علامت باشند و این بویژه در باره خانمها صدق میکند. مثلا 70 درصد خانمهایی که مبتلا به سوزاک یا عفونت کلامیدیایی هستند،می توانند بدون علامت باشند.
از طرفی هر کدام از بیماریهای آمیزشی دارای علائم و نشانههای اختصاصی مربوط به خود هستند اما علائمی مثل ترشح از مجرا، زخم در ناحیة تناسلی، بزرگ شدن غدد لنفاوی کشاله ران، تورم کیسههای بیضه، ترشح از واژن، درد در قسمت تحتانی شکم و عفونت چشمی در نوزاد تازه متولد شده میتواند ناشی از وجود احتمالی بیماریهای آمیزشی باشد و باید بلافاصله به پزشک مراجعه و نسبت به درمان اقدام کرد.
دکتر محمدرضا صفرینژاد
جراح و متخصص بیماریهای کلیه و مجاری ادراری
ادامه مطلب ...
بیماریهای عفونی مرگبار در طول تاریخ
به گزارش جام جم آنلاین به نقل از ایسنا، داروهای مدرن و رعایت اصول بهداشتی به بشر کمک کرده تا بر بیماریهای عفونی مرگبار کنترل پیدا کرده و حتی بتوانند برخی از آنها همچون آبله را ریشه کن کند اما برخی از آنها همچنان با انسان است و اغلب قربانیان آنها از میان فقیرترین و آسیبپذیرترین افراد هستند.
سایت لایوساینس در مقالهای به تعدادی از این بیماریهای عفونی فاجعهبار اشاره کرده که به شرح زیر است:
آبله
در سال ۱۹۷۵ این بیماری در یکی از مناطق بنگلادش به شکل وحشتآوری شیوع پیدا کرد که موجب شد ۴۶ درصد مبتلایان به آن در بیمارستان داکا جان خود را از دست بدهند. محققان معتقدند آبله که موجب بروز ضایعات پوستی میشود حدود ۳۰۰۰ سال پیش در هند یا مصر بروز کرده است. ویروس واریولا طبق اعلام سازمان جهانی بهداشت (WHO) که عامل بیماری آبله است یک سوم مبتلایان را از بین میبرد و به نابینا شدن مابقی مبتلایان منجر میشود. این بیماری در سال ۱۹۸۰ و پس از اجرا شدن کمپینهای واکسیناسیون طولانی مدت ریشه کن شد. آخرین نمونههای باقی مانده از این ویروس در آزمایشگاههای آمریکا و روسیه نگهداری میشوند.
طاعون
این بیماری کشنده قدیمی بر خلاف آبله همچنان با بشر است. این بیماری از باکتریهایی ناشی میشوند که ککها عامل انتقال آن هستند و عامل قتل عام در مناطقی از جهان از جمله اروپا در قرن چهاردهم بوده و موجب از بین رفتن یک سوم جمعیت شده است. این بیماری در سه شکل ظاهر میشود اما شناخته شدهترین آن طاعون خیارکی است که با ورم دردناک غددهای لنفاوی شناخته میشود. اکنون بیماری طاعون در حیوانات سراسر جهان به خصوص غرب آمریکا و آفریقا پیدا میشود. در سپتامبر ۲۰۱۶ سازمان جهانی بهداشت از ۷۸۳ مورد ابتلا به طاعون در سراسر جهان خبر داد.
مالاریا
اگرچه این بیماری قابل پیشگیری و درمان پذیر است اما تاثیرات فاجعه باری در آفریقا داشته به گونهای که طبق اعلام سازمان جهانی بهداشت ۲۰ درصد مرگ و میر تمامی کودکان از این بیماری ناشی میشود. همچنین این بیماری در قارههای دیگرهم وجود دارد. انگل عامل این بیماری از طریق نیش پشه منتقل میشود و علائم اولیه بیماری شامل تب و لرز است و نشانههایی شبیه به آنفلوآنزا دارد. در سال ۱۹۵۱ این بیماری با کمک حشرهکشهای DDT در آمریکا ریشه کن شد. همچنین اقدامات دیگر سازمان جهانی بهداشت برای ریشه کن کردن این بیماری تنها در برخی مناطق موفقیت آمیز بوده است.
آنفلوآنزا
طبق اعلام سازمان جهانی بهداشت این بیماری عفونی و فصلی عامل سه تا پنج میلیون مورد شدید ابتلا به بیماری و حدود ۲۵۰ هزار تا ۵۰۰ هزار مورد فوتی در سال در سراسر جهان است. همچنین این بیماری در سال ۱۹۱۸ عالم گیر شد به گونهای که ۵۰ میلیون قربانی در جهان برجا گذاشت.
سل
این بیماری ریههای فرد را مورد هدف قرار میدهد و باعث میشود بیمار دچار سرفههای خونی شود. باکتریوم انتقال دهنده این بیماری تمام افراد آلوده به آن را بیمار نمیکند. بیش از یک سوم جمعیت جهان در حال حاضر این باکتریوم را در بدن خود دارند و حامل آن هستند. همچنین از میان افراد آلوده به سل پنج تا ۱۰ درصد افراد دچار علائم بیماری میشوند. عفونت سل در میان افراد آلوده به ویروس HIV شایعتر است.
HIV /ایدز
طبق اعلام سازمان جهانی بهداشت در پایان سال ۲۰۱۵ حدود ۳۶ میلیون و ۷۰۰ هزار نفر در جهان به ویروس HIV آلوده و یک میلیون و ۱۰۰ هزار نفر قربانی این بیماری بودهاند. تاثیرات مرگبار ویروس HIV بر سلولهای سیستم ایمنی اولین بار در سال ۱۹۸۱ مشاهده شد. این ویروس از طریق نابود کردن بخشی از سیستم ایمنی، قربانیان خود را در برابر تمامی انواع بیماریها آسیب پذیر میکند.
وبا
این بیماری که موجب اسهال شدید میشود در صورتیکه معالجه نشود، میتواند در مدت چند ساعت بیمار را از بین ببرد. باکتریوم عامل این بیماری در غذا و آب آلوده به مدفوع وجود دارد. به دلیل رعایت اصول بهداشتی موارد ابتلا به وبا در کشورهای صنعتی برای مدت ۱۰۰ سال نادر شده است. در طول قرن ۱۹ وبا از مبدا اصلیاش در هند گسترش پیدا کرد و در تمامی قارهها میلیونها قربانی برجا گذاشت. به تازگی شیوع وبا در هائیتی و پس از وقوع زلزله فاجعه بار سال ۲۰۱۰ گزارش شده که بیش از ۹۰۰۰ کشته بر جا گذاشته و تا آوریل سال ۲۰۱۶، ۷۷۵ هزار نفر را بیمار کرده است.
هاری
این بیماری دیگر تهدید جدی در آمریکا به حساب نمیآید اما همچنان عامل کشندهای در دیگر مناطق جهان است. طبق اعلام سازمان جهانی بهداشت هر سال در کشورهای آفریقایی و آسیایی دهها هزار نفر به دلیل این بیماری فوت می کنند. این بیماری از طریق بزاق حیوان آلوده به خصوص سگ به انسان منتقل میشود. نشانههای اولیه این بیماری در انسان به سختی شناسایی میشود چرا که با علائم مشابه به آنفلوآنزا ظاهر میشود. اما با پیشرفت بیماری، بیمار دچار توهم و بیخوابی شده و رفتارهای غیرمعمول از خود نشان میدهد.
ذات الریه
این بیماری همچون هاری یا آبله ترسناک و دلهره آور نیست اما این عفونت ریوی میتواند بخصوص برای افراد بالای ۶۵ و کمتر از پنج سال کشنده باشد. این بیماری از باکتری، ویروس یا ترکیبی از هر دوی آنها ناشی میشود.
اسهال عفونی
روتاویروس شایعترین دلیل گاسترو آنتریت ویروسی (التهاب روده و معده) است که می تواند کشنده باشد. در سال ۲۰۱۳، ۲۱۵ هزار کودک زیر پنج سال در جهان بر اثر این بیماری کشته شدهاند و حدود ۲۲ درصد این مرگ و میرها تنها در هند رخ داده است.
ابولا
بیماری ویروسی ابولا اگرچه نادر است اما اغلب عفونت کشندهای به حساب میآید و میتواند از طریق یکی از پنج نسخه ویروس ابولا ناشی شود. این ویروس به سرعت گسترش پیدا کرده و بر واکنش ایمنی بدن غلبه کرده و موجب تب، درد عضلانی، سردرد، ضعف، اسهال، استفراغ و درد شکمی میشود. برخی از مبتلایان به این بیماری در مراحل پایانی بیماریشان دچار خونریزی از بینی و دهان هم میشوند. جدیدترین شیوع بیماری ابولا مربوط به غرب آفریقا در سال ۲۰۱۴ است. تا آوریل سال ۲۰۱۶ تقریبا ۱۱ هزار و ۳۰۰ نفر بر اثر ابتلا به آن جان خود را از دست دادهاند. این ویروس از طریق ترشحات بدن بین افراد منتقل میشود.
بیماری کروتزفلد جاکوب (جنون گاوی)
این بیماری همان طور که از نامش مشخص است از طریق گاو به انسان منتقل میشود. انسان از طریق مصرف گوشت گاو آلوده به این بیماری به آن دچار میشود.
ماربورگ
این بیماری ویروسی همچون ابولا از طریق ترشحات بدن بین افراد منتقل میشود. ویروس ماربورگ اولین بار در سال ۱۹۶۷ در آلمان شناسایی شد. در آن سال یکی از کارکنان آزمایشگاه های این کشور که در حال آزمایش روی میمونهای آلوده به این ویروس و وارداتی از اوگاندا بود، آلوده شد. خفاشهای میوه خوار نیز از ویروس ماربورگ آلوده نمیشوند اما میتوانند میزبان ویروسها به حساب آیند. محققان معتقدند خفاشها می توانند بسیاری از ویروسها را که موجب بیماری در انسان میشود به او منتقل کنند بدون آنکه خود بیمار شوند.
سندرم تنفسی خاورمیانه
خفاشهای میوه خوار همچنین عامل سندرم تنفسی خاورمیانه هستند؛ بیماری تنفسی ویروسی که اولین بار در عربستان در سال ۲۰۱۲ شناسایی شد. افراد مبتلا به کرونا ویروس سندرم تنفسی خاورمیانه دچار بیماری شدید تنفسی از جمله تب، سرفه و تنگی نفس میشوند. این بیماری اغلب کشنده است.
تب دنگی
ویروسهای منتقله از پشه که تب دنگی تنها یکی از آنهاست در سال مرگ ۵۰ هزار انسان را در سراسر جهان رقم میزنند. تب دنگی بیماری است که یکی از چهار ویروس DENV۱، DENV۲، DENV۳ و DENV۴ عامل آن است و از طریق پشه بین افراد منتقل میشود. امکان سرایت این بیماری از فردی به فرد دیگر وجود ندارد و اغلب با علائمی مشابه با آنفلوآنزا ظاهر میشود.
تب زرد
این بیماری نیز همچون تب دنگی از طریق پشهها بین افراد منتقل میشود. بیشتر مبتلایان به این بیماری دچار یرقان یا دیگر علائم شدید نمیشوند، هر چند در صورتیکه بیماری وارد مرحله دوم و سمی شود سیستم بدن از جمله کبد و کلیهها تحت تاثیر آن قرار میگیرند. نیمی از بیماران پس از آنکه وارد مرحله سمی بیماری شوند در مدت هفت تا ۱۰ روز فوت میکنند. برای ساکنان ۴۷ کشور آمریکای مرکزی، آمریکای جنوبی و آفریقایی و افرادی که به این مناطق سفر میکنند واکسن کاملا موثری برای مقابله با این بیماری وجود دارد.
هانتا ویروس
این بیماری از طریق جوندگان بخصوص موش به انسان منتقل میشود. همچنین در صورتیکه فرد در تماس با ترشحات بدن این حیوانات باشد به این بیماری مبتلا میشود. مواردی از ابتلا به این بیماری در آمریکا، کشورهای آسیایی و اروپایی و بخشهایی از آمریکای مرکزی و جنوبی مشاهده شده که با علائمی همچون تب، ضعف و استفراغ همراه است و موجب خونریزی و نارسایی کلیوی میشود.
سیاه زخم
سیاه زخم بیماری عفونی است که از باکتریوم باسیلوس آنتراسیس ناشی میشود و در خاک یافت می شود و همیشه حیوانات وحشی و اهلی را آلوده میکند. انسان از طریق تماس با حیوان آلوده یا مصرف محصولات حیوانی به آن مبتلا میشود.
سیاه سرفه
سیاه سرفه عفونت باکتریایی دستگاه تنفسی است که به طور خاص برای کودکان خطرناک است. همچنین سرفههای طولانی مدت ناشی از بیماران میتواند به توقف تنفس منجر شود. طبق اعلام مرکز کنترل و پیشگیری از امراض آمریکا حدود ۵۰ درصد نوزادان مبتلا به سیاه سرفه باید در بیمارستان بستری شوند و ۲۵ درصد نوزادان بستری شده در بیمارستان به عفونت ریوی مبتلا میشوند. بیشتر افرادی که در سالهای ۲۰۰۰ تا ۲۰۱۲ بر اثر سیاه سرفه فوت کردهاند نوزادان زیر سه ماهگی بودهاند.
کزاز
واکسنی که بدن را در برابر سیاه سرفه مصون میکند میتواند در برابر کزاز هم موثر باشد. این بیماری از باکتری کلوستریدیوم تتانی ناشی میشود که با تولید مواد سمی در بدن گرفتگی دردناک ماهیچهها را به دنبال دارد. گردن و فک اولین قسمتهای بدن هستند که تحت تاثیر این بیماری قرار میگیرند. این باکتری از طریق پوست وارد بدن میشود اما در مکانهای کثیف یا خاک و روده حیوانات و انسان نیز وجود دارد.
مننژیت
مننژیت به التهاب مننژ یا غشای پوشاننده مغز و نخاع مرتبط است. این بیماری عفونی میتواند از فاکتورهای مختلفی از جمله ویروسها، باکتریها و قارچها ناشی شود. مننژیتهای ویروسی و باکتریایی شایعترین انواع آن هستند و میتوانند از فردی به فرد دیگر منتقل شود. در حالیکه مننژیت باکتریایی اغلب از طریق روبوسی کردن منتقل میشود مننژیت ویروسی به طور معمول از طریق تماس با مدفوع فرد آلوده گسترش پیدا میکند. برخی از افراد پس از وارد شدن ضربه به سر، عمل جراحی روی مغز یا ابتلا به نوع خاصی از سرطان دچار مننژیت میشوند که این نوع از بیماری مسری نیست.
سیفلیس
سیفلیس یک نوع بیماری مقاربتی است که به راحتی درمان میشود اما در صورتیکه به درستی مداوا نشود میتواند به مشکلات جدی در بیمار منجر گردد. در مراحل اولیه بیماری زخمهایی روی دستگاه تناسلی بیمار ظاهر میشود که ممکن است افراد آن را جدی نگیرند. مرحله دوم بیماری بیشتر قابل توجه است و معمولا با ظاهر شدن جوش در یک یا چند بخش بدن همراه است. همچنین بیماری می تواند با علائم دیگری همچون تب، ورم غدد لنفاوی و دردهای ماهیچهای خود را نشان دهد.
سارس
سندرم حاد تنفسی یا سارس در سال ۲۰۰۲ و ۲۰۰۳ عالم گیر شد و به کشته شدن بیش از ۷۵۰ نفر در سراسر جهان منجر شد. این بیماری از طریق خفاش منتقل میشود و علائم آن شامل تب بالا، سرفههای خشک، تنگی نفس و ذات الریه است.
جذام
این بیماری مزمن و مسری از باکتریومی به نام مایکوباکتریوم لپرا ناشی میشود. جذام بر پوست، عصب پیرامونی، دستگاه تنفسی و چشمها اثر میگذارد و در صورتیکه درمان نشود ضعف ماهیچهها و آسیب دائمی اعصاب را به دنبال دارد. افراد مبتلا به جذام برای جلوگیری از شیوع بیماری قرنطینه می شوند اما به گفته پزشکان این بیماری خیلی مسری نیست. جذام از طریق ترشحات فرد آلوده به هنگام سرفه یا عطسه کردن منتقل میشود و لمس کردن بیمار به تنهایی انتقالدهنده عفونت نیست. همچنین کودکان بیش از بزرگسالان در معرض ابتلا به جذام هستند.
سرخک
یکی از مسریترین بیماریها در میان تمامی بیماریهای عفونی سرخک است که با ظاهر شدن جوشهای قرمز رنگ روی پوست شناخته میشود. دیگر علائم این بیماری ویروسی با نشانههای سرماخوردگیهای معمولی مشابه است. سرخک به اندازه ای مسری است که ۹۰ درصد افراد به راحتی و هنگام قرار گرفتن در کنار فرد مبتلا به آن آلوده میشوند. خوشبختانه افراد میتوانند با تزریق واکسن در برابر این بیماری واکسینه شوند.
زیکا
ویروس زیکا از گروه فلاوی ویروسهاست که از طریق پشهها منتقل میشوند. این ویروس اولین بار در سال ۱۹۴۷ شناسایی شد و به طور خاص برای بیشتر افراد خطرناک نیست اما می تواند مشکلات جدی را متوجه جنین و نوزاد کند. از هر پنج فرد آلوده به ویروس یک نفر دچار بیماری میشود و علائمی همچون تب، حساسیت پوستی، درد مفصل و التهاب ملتحمه از نشانههای این بیماریست که به طور معمول شدت آن کاسته شده و تنها برای چند روز ادامه پیدا میکند. هر چند نارسایی شدید مادرزادی به خصوص میکروسفالی با ویروس زیکا مرتبط است علاوه بر این زیکا موجب سقط جنین در زنان باردار میشود.
ادامه مطلب ...
نشانههایی احتمالی از بیماریهای کلیوی
به گزارش جام جم آنلاین ، همچنین، آنهایی که دچار بیماری کلیوی هستند خیلی وقتها تا مراحل بسیار پیشرفته بیماری که کلیهها دچار نارسایی میشوند یا میزان بسیار بالایی پروتئین در ادرار دیده میشود، علامتهای آن را مشاهده نمیکنند. این یکی از علتهایی است که باعث میشود فقط ۱۰٪ از افراد مبتلا به بیماریهای کلیوی مزمن از داشتن این بیماری مطلع باشند.
با اینکه تنها راه اطمینان از بیماری کلیوی انجام آزمایش است، ولی این بیماریها ۱۰ نشانه احتمالی هم دارد. اگر شما هم بخاطر داشتن فشار خون بالا، دیابت، سابقه خانوادگی نارسایی کلیه یا سن بالاتر از ۶۰ سال، در معرض ابتلا به بیماریهای کلیوی هستید، خیلی مهم است که هر سال مورد آزمایش قرار گیرید. دقت کنید که در صورت مشاهده هر کدام از این علائم، حتماً آن را با پزشک خود در میان بگذارید.
1. خستهتر هستید، انرژی کمتری دارید یا برای تمرکز کردن دچار مشکل هستید. کاهش جدی عملکرد کلیهها موجب انباشته شدن سموم و ناخالصیها در خون میشود. این باعث میشود افراد احساس خستگی و ضعف کنند و این مسئله تمرکز کردن را برای آنها دشوار کند. یکی دیگر از مشکلات بیماریهای کلیوی، کمخونی است که این هم میتواند منجر به خستگی و ضعف شود.
2. برای خوابیدن دچار مشکل هستید. وقتی کلیهها به خوبی عمل تصفیه را انجام نمیدهند، سموم به جای اینکه از طریق ادرار از بدن خارج شوند، در خون میمانند. این مسئله میتواند فرد را برای خوابیدن دچار مشکل کند. همچنین بین چاقی و بیماریهای کلیوی مزمن ارتباط وجود دارد و آپنه خواب در افرادیکه دچار بیماریهای کلیوی مزمن هستند درمقایسه با سایرین متداولتر است.
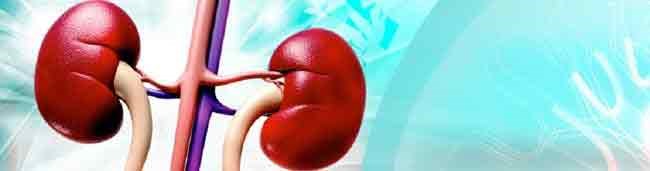
3. پوستتان خشک شده است و میخارد. کلیههای سالم وظایف بسیار زیادی در بدن دارند. آنها مواد زائد و آب اضافه را از بدن بیرون میکنند، به ساخت گلبولهای قرمز خون کمک میکنند، به استحکام استخوانها کمک میکنند و برای حفظ میزان درست موادمعدنی در خون همکاری میکنند. خشک و خارشدار شدن پوست میتواند نشانه بیماری مربوط به موادمعدنی بدن و استخوانها باشد که معمولاً در مراحل پیشرفته بیماریهای کلیوی اتفاق میافتد که کلیهها دیگر قادر به ایجاد تعادل بین موادمعدنی و موادمغذی خون نیستند.
4. بیشتر نیاز به دفع ادرار دارید. اگر احساس میکنید نیاز بیشتری به دفع ادرار، بخصوص در شب دارید، میتواند نشانه بیماری کلیوی باشد. وقتی فیلترهای کلیه خوب کار نکنند، میتواند موجب نیاز به دفع ادرار بیشتر شود. گاهیاوقات این میتواند نشانه یک عفونت ادراری یا بزرگ شدن غده پروستات در مردها هم باشد.
5. در ادرارتان خون مشاهده کردهاید. کلیههای سالم معمولاً وقتی موادزائد را از خون فیلتر میکنند و ادرار را درست میکنند، گلوبولهای خون را در بدن نگه میدارند. اما وقتی فیلترهای کلیهها آسیب دیده باشند، این گلوبولهای خون به ادرار نشت میکنند. وجود خون در ادرار نه تنها میتواند هشداری برای بیماری کلیوی باشد، بلکه میتواند نشانه تومور، سنگ کلیه یا عفونت هم باشد.
6. ادرادتان کفآلود است. وجود حباب زیاد در ادرار، مخصوصاً وقتی مجبور میشوید سیفون توالت را برای بردن آن چندین مرتبه بزنید، نشانه وجود پروتئین در ادرار است. این کف میتواند شبیه کفی باشد که روی نیمرو میبینید زیرا پروتئینی که در ادرار یافت میشود، آلبومین و همان پروتئین موجود در تخممرغ است.
7. دور چشمانتان مدام پف دارد. وجود پروتئین در ادرار یکی از نشانههای زودهنگام آسیبدیدگی فیلترهای کلیههاست. این پفآلودگی دور چشمها میتواند بخاطر این واقعیت باشد که کلیههایتان باعث نشت میزان بسیار زیادی پروتئین در ادرارتان شده است.
8. مچ به پایین پاهایتان ورم دارد. پایین آمدن عملکرد کلیهها میتواند موجب احتباس سدیم در بدن و درنتیجه آن ورم کردن پاها شود. البته ورم کردن پایینتنه میتواند نشانه بیماری قلبی، کبدی و مشکل عروقی مزمن پاها هم باشد.
9. اشتهایتان کم شده است. این یک علامت بسیار عمومی است ولی انباشته شدن سموم که درنتیجه کاهش عملکرد کلیهها اتفاق میافتد میتواند یکی از دلایل آن باشد.
10. درد عضلانی دارید. عدم توازن الکترولیت در بدن در نتیجه عملکرد ضعیف کلیهها اتفاق میافتد. بعنوان مثال، پایین بودن سطح کلسیم و کنترل ضعیف فسفر میتواند موجب درد عضلانی شود.
منبع : پرشین استار
ادامه مطلب ...