مجله مطالب خواندنی
سبک زندگی، روانشناسی، سلامت،فناوری و ....مجله مطالب خواندنی
سبک زندگی، روانشناسی، سلامت،فناوری و ....شایعترین بیماریهای پوستی کودکان
بعضی از بیماریهای پوستی هم درمانی ندارد و مشکلات زیادی برای خانوادهها و کودک به وجود میآورند. بیماریهای پوستی در کودکان بسیار متنوع است. در این مطلب به مهمترین و شایعترین آنها اشاره میکنیم.
راش یا سوختگی در پای شیرخوار
سوختگی پای شیرخوار عمدتا در نواحی باسن و بین کشاله ران شایع است؛ یعنی محلی که نوزاد پوشک میشود. سوختگی ناشی از تحریک مواد موجود در ادرار و مدفوع کودک است که باعث تحریک پوست شیرخوار شده و با قرمزی و التهاب ظاهر میشود و کودک را بیقرار و ناراحت میکند. حتما باید بین سوختگیها و عفونتهای قارچی فرق قائل شد. قارچهای کاندیدایی به دلیل وجود رطوبت در منطقه میتواند روی عارضه بنشیند و علائمی شبیه به راش ایجاد کند. بهترین راه برای درمان، تعویض پوشک بچه بلافاصله بعد از دفع مدفوع یا ادرار وخشک نگه داشتن آن ناحیه است. استفاده از کرمهای پوشاننده مانند زینک اکساید و کرمهای سوختگی که مانند یک لایه محافظ روی پوست قرار میگیرند، کمک زیادی به درمان میکند. بعضی از مادران هنوز از پودر تالک استفاده میکنند که امروزه اصلا توصیه نمیشود. اگر التهاب بیش از اندازه باشد، استفاده از داروهای ضداستروئیدی ضعیف هم بسیار کمککننده است و اگر شک به عفونت قارچ کاندیدا باشد، باید از کرمهای ضدقارچ استفاده کرد.
اگزمای آتوپیک
این بیماری اغلب در شیرخواران و کودکان دیده میشود و شیوع آن رو به افزایش است و علت مشخصی هم برای آن یافت نشده؛ ولی احتمال میدهند تغییرات آب و هوا و آلودگی در بروز این بیماری نقش داشته باشد. بیماری اگزمای آتوپیک بیشتر در کودکانی دیده میشود که یک یا هر دو والدینشان سابقه آلرژی دارند. منظور از سابقه ابتلا به بیماریهایی مانند کهیر، اگزما، آسم و بیماریهای تنفسی دیگر، تب یونجه، آبریزش و التهاب بینی در فصل بهار است. در بیماری اگزمای آتوپیک در شیرخوارها، پوست تغییر شکل میدهد و به صورت زبر درمیآید. زبری بیشتر در گونههای شیرخوار وجود دارد و باعث بیقراریاش میشود.
اگزمای آتوپیک با بالا رفتن سن کودک تغییر مکان میدهد؛ یعنی انتشارات ضایعات تغییر میکند و از نواحی چین اندامها به پشت اندام منتقل میشود و در سنین بعد از بلوغ معمولا به اگزمای دست محدود میشود. به این کودکان باید آموزش داد که مرتب نرمکنندهای که پزشک تجویز کرده روی پوست خود بمالند و از صابونهای ملایم و غیرتحریککننده استفاده کنند. چنین کودکانی را نباید زود به زود حمام برد. همه موارد گفتهشده باعث میشود حملات بیماری محدودتر شود. داروهای ضدالتهاب هم در موارد شدید بیماری کمککننده است. گاهی بیماری آنقدر شدید است که بیمار را بستری میکنند و از داروهای سیستمیک و خوراکی که تضعیفکننده دستگاه دفاعی بدن هستند استفاده میشود. بیماری درمان قطعی ندارد.
بیماری عفونی زرد زخم
از بیماریهای عفونی شایع میتوان به زرد زخم اشاره کرد. این عفونت سالهای گذشته به دلیل نبود بهداشت کافی بیشتر دیده میشد. امروزه این بیماری چندان عفونت نادری نیست و در فصل گرما شمار مبتلایان افزایش مییابد. این بیماری خطرناک است و ممکن است عوارض کلیوی ایجاد کند. زرد زخم در ابتدا محدود به پوست، سطحی و به صورت ضایعات مترشحه که خیلی زود خشک میشوند و تاولهای خیلی ریز که دلمه میبندند دیده میشود. ضایعات بیشتر در سر و صورت و اندام کودکان ظاهر شده و کودکانی که اگزمای آتوپیک دارند، ممکن است درجاتی از زرد زخم را بروز دهند. درمان عفونت زرد زخم ساده است: شستوشو با صابون، استفاده از آنتیبیوتیکهای خاص و داروهای خشککننده و جلوگیری از تماس دیگران با زخم، بیماری را محدود میکند.
ویروس آبله مرغان
ویروس آبله مرغان بسیار مسری است و هر کسی که در برابر آن مصون نباشد، بسرعت ویروس به بدنش انتقال مییابد. تقریبا 100درصد افراد بر اثر تماس با فرد مبتلا به ویروس آلوده میشوند. عفونت آشکار دو هفته بعد از تماس بروز میکند. هر چه سن بیمار کمتر باشد بیماری شدت کمتری خواهد داشت و بهبود هم سریعتر خواهد بود.
گاهی آبله مرغان در کودکان آنقدر خفیف بروز میکند که تشخیص آن هم دشوار است و تصور میشود ضایعهای بر اثر گزش اتفاق افتاده است. برای درمان از داروهای ضدویروس استفاده میشود. داروهای خشککننده ضایعات تجویز میشود. استحمام مکرر به خوب شدن سریع بیماری کمک میکند. ضمن این که واکسن آبله مرغان هم وجود دارد.
گزش حشرات
گزش حشرات بخصوص در فصل گرما مشکلاتی برای کودکان ایجاد میکند. گزش ممکن است ضایعاتی خارشدار همراه با ترشح در اندام کودک ایجاد کند. اغلب حالت کهیری دارند و در وسط منفذی وجود دارد که به متخصص پوست کمک میکند علت را تشخیص دهد. برای درمان از داروهای ضدالتهاب استفاده میشود.
البته گزش حشرات در مواقع نادری ممکن است در کودک حساسیت شدیدی به نام شوک انافیلاکسی ایجاد کند که موردی اورژانسی است و اگر بموقع اقدام درمانی مناسبی انجام نشود، ممکن است منجر به فوت کودک هم بشود.
شپش سر
موجودات ریزی که در موی سر زندگی و بسرعت تخمگذاری میکنند و میتوان تخمها را در پایه موها مشاهده کرد. شپش همچنان در شهرهای بزرگ بخصوص در مهدهایکودک و دبستانها دیده میشود و فقط محدود به مناطق روستایی با بهداشت پایین نیست. شپش سر با خارش شدید سر توام است. درمان فقط موضعی است و با شامپوهای مخصوص سر صورت میگیرد. مانند قدیمها نیازی به تراشیدن موی کودک نیست. همه خانواده همراه با کودک باید درمان شوند. به مدرسه کودک هم باید اطلاع داده شود تا بقیه کودکان هم درمان شوند.
سرخک و سرخجه
هر دو بیماری با علائمی مانند راشهای قرمز، ملتهب، ریز و زیرپوستی ظاهر میشوند. سرخک بیماری سختی است و گاهی ریه را درگیر میکند که ممکن است کشنده هم باشد. ولی سرخجه عوارض کمتری دارد. فرد مبتلا به سرخجه اصلا نباید به خانمهای باردار نزدیک شود. همه مادران باردار باید از لحاظ مصونیت به سرخجه چک شوند، ضمن این که بیماریهای ویروسی درمان خاصی جز درمان علامتی ندارند.
زگیل
این بیماری در کودکان و بزرگسالان بسیار شایع است. این عفونت ویروسی را ویروس پاپیلوما در بدن ایجاد میکند. زگیل در کودکان در اندامهاست و در بزرگسالان هم اغلب در اندام تناسلی وجود دارد که از طریق مقاربت منتقل میشوند. زگیلها در کف پا به شکل مقاوم یا معمولی دیده میشوند. زگیلها ممکن است منفرد یا به صورت تجمعی روی پوست دیده شود. سطح زبری دارند و بدون علامتاند. در کودکان معمولا در عرض دو سال تعداد زیادی از زگیلها از بین میروند. برای درمان زگیل درمانها متفاوتند و با درمانهای موضعی تخریبی، دارویی و درمانهای سنتی و غیرسنتی و روشهای جراحی استفاده از فریز (منجمدکردن ضایعات) و کرایوتراپی (سوزاندن ضایعات) با لیزر میتوان زگیل را از بین برد. ولی هیچکدام نمیتوانند تضمین کنند که ضایعه در آینده عود نخواهد کرد. (ضمیمه سیب)
دکتر کامران جزایری
متخصص بیماریهای پوست و مو
ادامه مطلب ...
درمان ترکهای پوستی در مراحل اولیه
دکتر سید مسعود داوودی در گفتوگو با جامجم افزود: ترکهای پوستی دلایل مختلفی دارد و گاهی در دوران بلوغ که نوجوان بسرعت قد میکشد در ناحیه زانوها، کمر، باسن و کشاله ران تشکیل میشود. این ترکها در مراحل اولیه ارغوانی رنگ است، ولی با گذشت زمان سفید یا بیرنگ میشود. گاهی نیز ترکها در دوران بارداری به دلیل افزایش حجم بدن جنین و بزرگ شدن شکم مادر ایجاد میشود.
وی تاکید کرد: البته احتمال ایجاد ترک پوستی در شرایط مساوی یعنی در دوران بلوغ یا بارداری در همه افراد یکسان نیست بلکه تفاوتهای ژنتیکی در افراد، منجر به آن میشود که پوستشان قابلیت کشتسانی متفاوتی داشته باشد. همچنین مصرف داروهای کورتونی نیز ممکن است با عوارضی چون ترکهای پوستی همراه باشد.
ادامه مطلب ...
زخمهای پوستی و زیرپوستی
جام جم سرا: بنابراین باید به هر نوع زخمی روی پوستمان توجه کافی داشته باشیم و روند بهبود آن را در نظر بگیریم و حتی با پزشکمان نیز در این باره مشورت کنیم. طبقهبندی زخمها در علم پزشکی به چند روش صورت میگیرد که در این مطلب به متداولترین آنها اشاره خواهیم کرد.
1. زخمهای سطحی: در این نوع از زخم لایههای سطحی درگیر هستند و ترمیمی که روی پوست اتفاق میافتد کاملتر خواهد بود و حتی بعد از بهبود هیچ اثر و نشانهای از زخم باقی نمیماند.
2. زخمهای با عمق متوسط و عمیق: در این نوع زخم لایههای پوستی بیشتری درگیرند و معمولا بعد از بهبود جوشگاه (scar) از خود بر جای میگذارند که برای از بین بردن آنها نیاز به مداخلات پزشکی است. البته عوامل دیگری در ایجاد جوشگاه نقش دارند. یکی از آنها وسعت زخم است. طبعا هرچه وسعت کوچکتر، حتی اگر عمق بیشتر باشد، ترمیم بهتر است. باقی ماندن جوشگاه به محل ایجاد زخم نیز وابسته است. اگر زخم ایجادشده در منطقه پرخونتر و پرموتر (موها نقش ترمیمی در پوست دارند) مانند سر و صورت قرار داشته باشد، ترمیم زخم بهتری خواهیم داشت و در انتهای بدن که جریان خون و موی کمتری است عکس این موضوع صدق میکند. نکته دیگر در باقی ماندن جوشگاه خاصیت ترمیمکنندگی پوست هر فردی است.
بعضی از بیماریهای زمینهای و خصوصیات ژنتیکی باعث میشود ترمیم زخم بخوبی در بعضی از افراد اتفاق نیفتد این ترمیم ممکن است به شکل نازکی پوست یا آوردن گوشت اضافه باشد به همین دلیل است که متخصصان پوست باید در کارهای ترمیمی و زیبایی به پوست بیماران توجه داشته باشند تا در صورت مناسب نبودن جنس پوست به کارهای ترمیمی اقدام نکنند.
از نگاه دیگر زخمها به دو دسته تقسیم میشوند:
الف: زخمهای غیرعفونی: زخمهایی هستند که به شکل تصادفی و اتفاقی در شرایطی تمیز اتفاق میافتند و مشکلی برای بیمار به وجود نمیآورند.
ب: زخمهای عفونی: در زخمهایی که عفونت میکنند باید به دنبال یک عامل میکروبی در زخم باشیم. معمولا این نوع زخمها از نظر بروز و ترمیم پردردتر و پرنشانهتر هستند. زخمهای عفونی اغلب ترشحات غلیظ، چسبنده و بدبویی دارند و اگر بموقع درمان نشوند عفونت به بافت سالم اطراف هم گسترش پیدا میکند. بیشتر بیماران هم از درد شکایت دارند. این زخمها حتما باید با آنتیبیوتیک مناسب درمان شوند. البته بهتر است با نمونهبرداری آزمایشگاهی نوع میکروب مشخص و داروی متناسب با آن تجویز شود. باید گفت سیاهزخم و زردزخم جزو زخمهای عفونی هستند که با خصوصیات ظاهریشان تقریبا میتوان براحتی آنها را تشخیص داد.
زردزخم: عامل این زخم میکروبی از دو خانواده استرپتوککها و استافیلوککهاست که در کودکان شایعتر است. کودکان چندان با نکات بهداشتی آشنا نیستند و براحتی این میکروب را به یکدیگر انتقال میدهند. درمان آن دارویی است؛ ولی یک نگرانی وجود دارد؛ زخم ایجاد شده در بعضی از کودکان باعث آسیب به کلیهها میشود. به همین دلیل درمان زودهنگام آن الزامی است.
سیاهزخم: عامل آن میکروبی به نام باسیل آنتراسیس است. این بیماری بیشتر در افرادی که در روستا و در کنار دام زندگی میکنند شایع است (این بیماری مشترک در بین انسان و دام است). معمولا این زخمها در محلی که پوست با زخم آلوده حیوان در تماس قرار میگیرد، ایجاد میشود. مشخصات آن هم به صورت یک ورم و دَلَمهای است که در وسط آن نقطه سیاهی مشاهده میشود. سیاهزخم بیماری خطرناکی است و ممکن است درگیری گوارشی و ریوی ایجاد کند که متاسفانه در این وضع اگر اقدام بموقعی صورت نگیرد باعث مرگ بیمار خواهد شد. سیاهزخم با دارو درمان میشود. اما همه زخمها در این طبقهبندیها جای نمیگیرند. انواع آن عبارتند از:
زخمهایی که به دلیل بیماریهای
زمینهای ایجاد میشوند
مهمترین زخمهایی که خودبهخود ایجاد میشوند ناشی از اختلالات گردش خونی است. این زخمها را با نام زخمهای عروقی میشناسیم که به دو نوع زخمهای «شریانی» و «وریدی» تقسیم میشوند.
زخمهای وریدی در کسانی است که سابقه واریس در پا را دارند. اختلال گردش خون در پاها باعث کمبود اکسیژن و مواد مغذی در پوست میشود و به شکل زخم بروز میکند. معمولا زخمهای وریدی بیشتر در اطراف مچ پا به وجود میآیند. این نوع از زخمها خیلی کند و بسختی بهبود مییابند و به مراقبتهای ویژهای مانند برداشتن بافت مرده در زخم، جلوگیری از عفونت و استفاده از داروهایی که ترمیم زخم را تسهیل میکنند، نیاز دارد. زخمهای شریانی مشکل بیشتری دارد، چون شریان خون را به بافت میرساند و اگر این روند دچار اختلال شود خیلی زود باعث از بین رفتن بافت خواهد شد. اصول مراقبت از زخمهای شریانی و وریدی تقریبا مشابه هم است، ولی مهمترین کار این است که بیماری زمینهای درمان شود. در زخمهای وریدی میتوان ورید آسیبدیده را برداشت، ولی در زخمهای شریانی گاهی لازم است شریان از محل دیگری پیوند زده شود تا راه جدید عروقی برای تغذیه بافت باز شود.
زخمهای دیابتی
بیماران دیابتی وضعشان تقریبا مشابه کسانی است که مشکل عروقی دارند، چون این بیماران نیز بتدریج دچار تنگی عروق میشوند؛ بخصوص این تنگی در پا بیشتر است که باعث زخم میشود. زخمهای دیابتی از زخمهای مشهوری هستند که بهبودِ بسیار کند و تدریجی دارند و اگر به آنها توجه نشود عفونت میکنند و بافت را از بین میبرند تا اینکه در نهایت برای کنترل بیماری، باید عضو بیمار قطع شود. برای بهبود این زخمها از تکنیکهای مختلف مانند اکسیژندرمانی، پانسمان یا ازندرمانی استفاده میشود.
زخم بر اثر عوارض دارویی
بعضی از داروها، مانند آنتیبیوتیکها، حساسیت پوستی ایجاد میکنند که ممکن است به شکل زخم بروز کند. مصرف داروهای ضدانعقادی نیز در نواحی خاصی از بدن ممکن است زخم ایجاد کند. این زخمها به دلیل ویژگیهایی که دارند شبههای برای پزشک ایجاد میکنند که به داروی مصرفی شک کند. در این مواقع با حذف دارو یا جایگزینی دارویی مشابه آن، معمولا بهبود حاصل میشود.
زخم بستر: در بیمارانی که به هر دلیلی مدتی طولانی بیحرکت روی تخت میمانند، ایجاد میشود. بیماران مبتلا به آلزایمر که وضع هوشیاری مناسبی ندارند و نمیتوانند درباره مشکل خود توضیح دهند، سالمندان، بیماران دچار شکستگی در لگن و... بیشتر در معرض ابتلا به زخم بستر هستند. این زخم نیز پیشرونده است و نیاز به مراقبتهای ویژه و فوری دارد. مهمترین نکته در زخم بستر برداشتن فشار از محل درگیر است. ولی در مراحل پیشرفته بیماری نیاز به جراحی است.
مضرات استراحت در بستر
زخم بستر ضایعهای است که در اثر فشار به پوست و لایههای زیرین آن به مدت طولانی رخ میدهد. دکتر مجتبی امیری، متخصص بیماریهای پوست و مو، در این باره میگوید: «این عارضه خاص بیمارانی است که روزهای متوالی در یک وضع ثابت قرار میگیرند. در کتفها، بین باسن، پاشنه، کناره لگن خاصره، گوشه لاله گوش و... که عضله کمتر است یا اصلا وجود ندارد و استخوانهای برجسته به پوست نزدیکترند زخم بستر سریعتر اتفاق میافتد.» این استاد دانشگاه میافزاید: «در مراحل ابتدایی پوست تغییررنگ میدهد و کمی قرمز میشود و تغییر قوام میدهد.
در مرحله بعدی لایه رویی از بین میرود ویک زخم سطحی ایجاد میشود. در مرحله سوم، عارضه شدیدتر و زخم زردتر و گودتر میشود و در مرحله آخر عضلات، تاندون و حتی استخوان نیز ممکن است دیده شود.» دکتر امیری بر پیشگیری تاکید کرد و ادامه داد: «زخم بستر نباید ایجاد شود، چون درمان آن دشوار است.
بنابراین جابهجا کردن مدام بیمار (حداقل هر ساعت یکبار)، استفاده از ملحفه خشک و بیاصطکاک (بیمارانی که قادر به کنترل ادرار خود نیستند باید به طور مرتب ملحفه زیرشان عوض شود)، کنترل نواحی تحت فشار و ماساژ دادن آن (ماساژ سرعت جریان خون را تسریع میکند) و گاهی نیز استفاده از تشکهای مخصوص برای بیماران، نوشیدن مایعات بیشتر و جابهجا شدن هر 10 تا 15 دقیقه یکبار بیمارانی که از ویلچر استفاده میکنند، احتمال بروز زخم بستر را به حداقل میرساند.» این متخصص اضافه کرد: «پیشگیری از زخم بستر بسیار راحتتر از درمان است. زخمهایی که در مرحله یک هستند با کمی آموزش و جابهجا شدن بیمار و ماساژ قابل درماناست؛ ولی مراحل دو به بعد نیاز به مداخلات تخصصیتر پزشکی و حتی جراحی دارند. در زخمهای عمقی بافت مرده خارج و زخم بازسازی میشود. از آنجا که عفونت نیز با زخم بستر وجود دارد، نیاز به مصرف آنتیبیوتیک است. متاسفانه وسعت زخم بستر همیشه بیشتر از آن چیزی است که در معاینه مشاهده میشود و اغلب لایههای زیرین بشدت تخریب شدهاند.»
دکتر سید مسعود داوودی / سیب (ضمیمه سه شنبه روزنامه جام جم)
متخصص بیماریهای پوست و مو
ادامه مطلب ...
بیماری پوستی «گال» و راههای درمان آن
جام جم سرا: خارش شدید در قسمتهای مختلف پوست، لای انگشتان دست و پا، اطراف سینه، کمر و زیر بغل از علایم بیماری گال است.
در خانوادهای که فردی به بیماری گال مبتلا میشود به علت واگیر بودن آن، همه افراد خانواده باید تحت درمان قرار گیرند و افراد بیمار نیز وسایلی از جمله حوله، لحاف و ملحفه را که از عوامل انتقال است، مجرا کنند.
این بیماری با کرم یا قرصهای مربوط به آن درمان میشود، اما بهتر است توسط پزشک متخصص تجویز شده باشد و به مدت دو هفته استفاده شود. درمان آن نیز قطعی بوده و به سرعت بهبود مییابد.
نوع دیگر این بیماری از طریق حیوانات خانگی منتقل میشود. علائم این دو بیماری مشابه یکدیگر بوده و تنها نوع انگل متفاوت است که توسط پماد مخصوص درمان میشود. (دکتر غلامرضا عشقی - متخصص پوست و مو)
ادامه مطلب ...
کشف سیگنالهای پوستی که به رشد مو کمک میکند
محققان میگویند: آنها موفق به کشف علائمی از سلولهای پوستی شدهاند که موجب فعال ساختن رشد مو میشود. این مطالعه که در مجله PLOS Biology منتشر شده است راه جدیدی را برای تحریک رشد مو ارائه میدهد.
محققان مرکز ملی تحقیقات سرطان اسپانیا به طور غیر منتظره موفق به کشف ارتباطی میان سامانه ایمنی بدن و باززایی پوست شدند. آنها متوجه شدند که سلولهایی به نام «ماکروفاژ» در این موضوع دخیل هستند. ماکروفاژها، سلولهایی از سیستم ایمنی بدن هستند که مسئول بلعیدن پاتوژن مهاجمند؛ این فرایند «فاگوسیتوز» نامیده میشود.
این پژوهندگان متوجه شدند که ماکروفاژها با احاطه و فعال ساختن سلولهای بنیادی در پوست موجب ترغیب رشد مو میشوند. این کشف که ماکروفاژها موجب فعال کردن سلولهای بنیادی پوست میشوند میتواند فنآوریها را با کاربردهای بالقوه در بازسازی بافت، پیری و سرطان تحت تاثیر قرار دهد. (پزشکنا)
ادامه مطلب ...
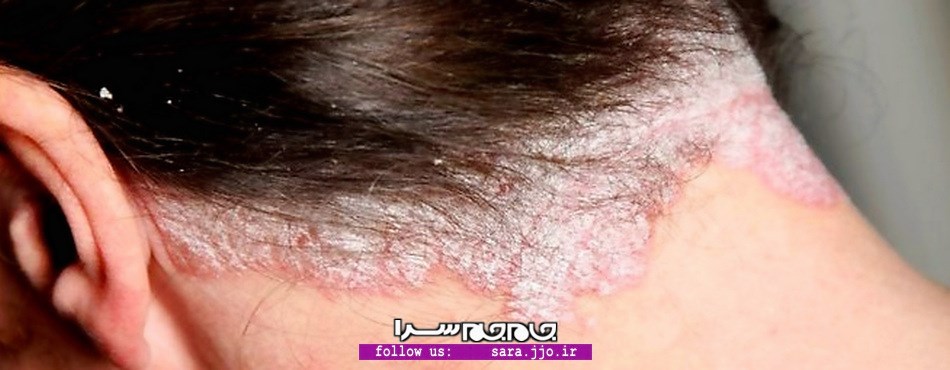
پسوریازیس؛ درد بیدرمان پوستی
جامجمسرا: بیماری پسوریازیس چه نوع بیماریای است و چه عواملی باعث ابتلا به آن میشود؟
بیماری پسوریازیس یک بیماری التهابی پوستهدار پوست است که علت اصلی بروز آن هنوز مشخص نشده. در این بیماری تکثیر سلولی افزایش پیدا میکند و به همین دلیل پوستههای ضخیمی روی پوست ایجاد میشود که حالتی فلسی دارد و پوستهها روی پوست قرمز و ملتهب میشوند. عوامل ژنتیکی و عوامل محیطی ممکن است در بروز این بیماری دخالت داشته باشند. در 40 درصد موارد عوامل ژنتیکی عامل ابتلا به این بیماری محسوب میشود. عوامل محیطی مانند آفتابسوختگی هرچند عامل ابتلا نیست، اما ممکن است باعث بروز و تشدید این بیماری شود. مشکلات دیگری مانند ضربهها یا خشکی پوست نیز عاملی برای بروز این بیماری محسوب میشود. اما عامل اصلی ابتلا به پسوریازیس هنوز در هالهای از ابهام قرار دارد. طبق آمارهای جهانی یک تا ۱/۵ درصد مردم به این بیماری مبتلا هستند. شایعهای وجود دارد که لمس ماهی قرمز باعث بروز این بیماری میشود که کاملا غیرعلمی است و واقعیت ندارد.
جامجمسرا: این بیماری چه نواحیای از بدن را درگیر میکند؟
این بیماری التهابی ممکن است تمام پوست را درگیر کند. اما در نواحی سر، پوست تنه و اندامها و بیشتر آرنج، زانو، پشت کمر، ناحیه کشالهران و زیر بغل دیده میشود.
جامجمسرا: چه عواملی باعث تشدید این بیماری میشود؟
یکی از مسائل مربوط به این بیماری پدیده «کوبنر» است. به این صورت که هر تروما یا ضربه در نواحیای که بیشتر در معرض ضربه، آفتابسوختگی یا ترکیبات شیمیایی قرار دارند باعث تشدید این بیماری میشود. البته این مساله در کسانی بروز میکند که مستعد این بیماری هستند. در نتیجه نواحی ضربهپذیر بدن مانند آرنج، زانو و ناحیه نشیمنگاه بیشتر درگیر پسوریازیس میشوند و در اثر اصطکاکهای طولانیمدت و هر نوع ضربه بیماری تشدید میشود.
در بررسیهای انجامشده مشخص شده است که افسردگی در بروز یا تشدید این بیماری دخالت دارد. البته نمیتوان بهدقت گفت که افسردگی باعث بروز این بیماری میشود یا اینکه مبتلایان به این بیماری دچار افسردگی میشوند. اما درهرحال بیماری پسوریازیس در بین افرادی که بدخلق و افسرده هستند شایعتر است. نتایج بررسیهای دیگری که روی میزان ویتامین A و E مبتلایان به پسوریازیس انجام شده است نشان میدهد که میزان این ویتامینها در افراد مبتلا از افراد سالم کمتر است. اما درخصوص اینکه کمبود این ویتامینها عاملی برای ابتلا به این بیماری است، به انجام بررسیهای بیشتری نیاز دارد.
جامجمسرا: مشکلاتی که این بیماری برای مبتلایان به وجود میآورد، چیست؟
ضایعاتی که به دلیل این بیماری روی پوست ایجاد میشود باعث بروز خارش شدید و مشکلات ناشی از آن میشود. در واقع پسوریازیس بیماری مزمن و مزاحمی است که به دلیل خارش و مشکلاتی که برای بیمار به وجود میآورد امکان بروز افسردگی را در آنها بیشتر میکند. معمولا این بیماری در سنین بزرگسالی بروز میکند، اما در مواردی در دوران کودکی نیز خود را نشان میدهد. معمولا کسانی که زمینه ژنتیکی دارند در سنین کودکی در معرض ابتلا به این بیماری قرار دارند.
یکی دیگر از مشکلات این بیماری مساله عود آن است. معمولا امکان دارد با قطع کورتونهای خوراکی یا تزریقی بیماری با شدت بیشتر بروز کند. مساله دیگر بارداری است. امکان دارد حاملگی باعث تشدید بیماری پسوریازیس در خانمها شود. در پسوریازیس پوسچولر که به صورت ضایعات دانهدار چرکی کوچک است حتی امکان سقط جنین نیز وجود دارد.
جامجمسرا: آیا پسوریازیس انواع مختلف دارد؟
بله. پسوریازیس به اشکال مختلف خود را نشان میدهد و صرفا به صورت ضایعات قرمز و پوستهدار نیست. از انواع آن میتوان به پسوریازیس پلاک یا ولگاریس، پسوریازیس پوسچولر، پسوریازیس معکوس، پسوریازیس اریترودرمتیک، پسوریازیس ناخن و پسوریازیس آرتریت اشاره کرد. برای تشخیص دقیق این بیماری نیاز به نمونهبرداری از ضایعه است.  این بیماری هم در خانمها و هم در آقایان بروز میکند. شدیدترین نوع این بیماری پسوریازیس پوسچولر است که به صورت ضایعات چرکی و با علائمی مانند تب بروز میکند. در نوع آرتریت آن مفاصل کوچک درگیر بیماری میشوند و ایجاد درد و التهاب مفصلی میکنند. پسوریازیس ناخن نیز باعث بروز تغییراتی در شکل ناخنها میشود. امکان دارد این تغییر شکل با بیماریهای قارچی اشتباه گرفته شود. در مواردی نیز این بیماری با اگزما اشتباه گرفته میشود. در این وضع بیمار را تحت درمان بیماریهای قارچی یا اگزما قرار میدهند که وضع را بدتر خواهد کرد.
این بیماری هم در خانمها و هم در آقایان بروز میکند. شدیدترین نوع این بیماری پسوریازیس پوسچولر است که به صورت ضایعات چرکی و با علائمی مانند تب بروز میکند. در نوع آرتریت آن مفاصل کوچک درگیر بیماری میشوند و ایجاد درد و التهاب مفصلی میکنند. پسوریازیس ناخن نیز باعث بروز تغییراتی در شکل ناخنها میشود. امکان دارد این تغییر شکل با بیماریهای قارچی اشتباه گرفته شود. در مواردی نیز این بیماری با اگزما اشتباه گرفته میشود. در این وضع بیمار را تحت درمان بیماریهای قارچی یا اگزما قرار میدهند که وضع را بدتر خواهد کرد.
جامجمسرا: در مورد روشهای درمانی بیماری پسوریازیس بفرمایید. آیا درمان کامل این بیماری ممکن است؟
این بیماری مزمن است و درمان آن نیاز به مراجعات طولانی دارد. در نتیجه مهمترین مساله مراجعه به متخصص و تشخیص درست بیماری است. درمان این بیماری به وسعت و نوع بیماری بستگی دارد. در مرحله اول اغلب از ترکیبات موضعی حاوی کورتون استفاده میشود. ترکیبات موضعی دیگری نیز وجود دارد که کمعارضهتر از انواع کورتوندار است و میتوان آنها را به تنهایی یا در کنار ترکیبات حاوی کورتون استفاده کرد. در مواردی که ترکیبات موضعی موثر عمل نمیکنند، پزشک متخصص تزریق داخل ضایعه را انجام میدهد. در موارد شدیدتر داروهای خوراکی و تزریقی عضلانی تجویز میشود. تمام این درمانها بسته به نتیجه آزمایشها و نوع پسوریازیس متفاوت است. در هر حال بیمار باید بداند که این درمانها طولانیمدت است و نمیتوان آنها را درمان قطعی بیماری دانست. متاسفانه این بیماری درمان قطعی ندارد و امکان دارد بعد از بهبود یا در حین مصرف دارو دچار عود شود. باید بدانید که پاسخ بدن نسبت به درمانهای خوراکی و تزریقی معمولا بین شش تا هشت هفته طول میکشد. در طول درمان بیمار نباید بدون نظر پزشک دارو را قطع کند یا دوز آن را تغییر دهد. در ضایعات مفصلی و ناخن نیاز به داروهای خوراکی و تزریقی خواهد بود.
سیب (ضمیمه سه شنبه روزنامه جام جم)
44
ادامه مطلب ...
خالهای پوستی و روشهای حذف و درمان آنها
عبدالرضا عرفانی، با بیان اینکه جراحی خالهای پوستی به مراتب از لیزر این خالها بهتر و کم عارضهتر است، اضافه کرد: روشهای دیگری مانند سوزاندن با کوتر shave یا استفاده از پانچ نیز برای برداشتن خال وجود دارد که از لیزر مناسبتر و کاراتر هستند. البته اگر پس از برداشت خال، رد جراحی باقی ماند، جوشگاه ناشی از جراحی با لیزر قابل رفع است.
این متخصص پوست با بیان اینکه خال فقط همان چیزی نیست که ما میبینیم بلکه سلولهای حاشیه خال بیرنگ هستند بنابراین باید با روشی برداشت شود که امکان رویش مجدد خال فراهم نشود، ادامه داد: در مواردی که چندین بار خال تحریک و برداشته شود، امکان سرطانی شدن آن وجود دارد. البته برداشتن خال منجر به سرطان نمیشود، بلکه سرطانی شدن خالهایی که تحریک شدند نسبت به خالهایی که تحریک نشدند ریسک بالاتری دارند.
عرفانی با اشاره به اینکه نوع خالها با توجه به زمان ایجاد شدنشان متفاوت است، خاطر نشان کرد: خالهای مادرزادی ترجیحا با توجه به اندازه آنها باید تا رسیدن به سن بلوغ برداشته و جای آنها ترمیم شود.
وی با اشاره به اینکه خالهای مادرزادی بسیار بزرگ که نمیتوان آنها را برداشت، مرتب باید تحت نظر پزشک باشند تا در صورتی که تغییری در آنها ایجاد شد، جراحی بر روی آنها انجام گیرد، ادامه داد: در خصوص خالهای اکتسابی نیز که به مرور زمان ایجاد میشود و زمینههای ژنتیکی و انواع مختلفی دارد روش برداشتن به اندازه و جای آن بستگی دارد.
این متخصص پوست با اشاره به اینکه کندن موی درون خال موجب تحریک آن میشود و بهتر است موی آن را کوتاه کرد، خاطر نشان کرد: در برخی افراد خالهایی به رنگ قرمز دیده میشود که وجود آنها ضرری ندارد، اما در صورت مشاهده توصیه میشود که آنزیمهای کبد را چک کنند. (ایسنا)
338
ادامه مطلب ...
خیر مقدم به اگزمای پوستی در حین خانهتکانی
دکتر کوروش صمدی گفت: در اثر تماس مواد شوینده با پوست، چربیهای سطح پوست از بین میرود و پوست در اثر عوامل محیطی دچار اگزمای پوستی و ملتهب میشود، در چنین شرایطی بهتر است تماس با شویندهها محدود شود.
وی افزود: در برخی مواقع پوست بدن نسبت به مادهای شوینده حساسیت دارد که این نوع را اگزمای آلرژیک میگویند، در این مورد تغییر نوع ماده شوینده ممکن است این مشکل را برطرف کند.
رئیس کمیته لیزر تخصصی پوست انجمن پزشکی لیزری ایران با بیان اینکه بهتر است از مواد شوینده فاقد فرمالدئید استفاده شود، گفت: همه شویندهها حاوی مادهای به نام فرمالدئید هستند که ایجاد اگزمای پوستی میکند و باعث از بین رفتن چربی روی سطح پوست، آسیب رسیدن به پوست و ایجاد حساسیت بدن میشود.
وی یادآور شد: در حال حاضر مواد شوینده فاقد فرمالدئید در سطح بازار موجود است که از قدرت پاک کنندگی کمتری برخوردارند اما در عوض آسیبهای پوستی ایجاد نمیکنند. هنگامی که چربیهای سطح پوست در اثر تماس با مواد شوینده از بین میروند کلیه موادی که با دست در تماس هستند ممکن است منجر به عوارضی در پوست شوند، زیرا با از بین رفتن چربی پوست در واقع سد دفاعی پوست کنار رفته و موجب خشکی پوست میشود.
صمدی گفت: این حالت موجب ورود عفونتهای پوستی به بدن میشود و حتی در برخی مواقع کل بدن را نیز تحت تاثیر قرار میدهند و حساسیت ایجاد میکند. افرادی که به طور مداوم با مواد شوینده سروکار دارند باید از دستکشهای دولایه استفاده کنند، از آنجایی که سطح داخلی دستکشهای یک لایه از جنس پلاستیک است احتمال ایجاد حساسیت وجود دارد به همین دلیل استفاده از دستکشهای دولایه مناسبتر هستند.
رئیس کمیته لیزر تخصصی پوست انجمن پزشکی لیزری ایران تصریح کرد: در مواردی که پوست نسبت به مواد شوینده حساسیت دارد باید به متخصص پوست مراجعه شود تا از داروهای ضد حساسیت استفاده کنند. مصرف این داروها از شش ماه تا یک سال به طول میانجامد تا بدن نسبت به ماده حساسیتزا مقاوم شود (ایسنا)
317
ادامه مطلب ...
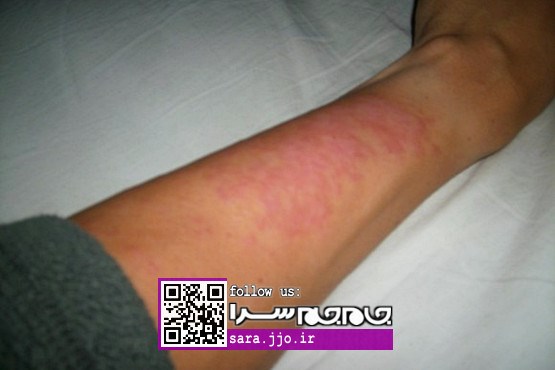
چند عامل شایع در ایجاد حساسیت پوستی
پوست حساس یعنی پوستی که به عوامل محیطی واکنش زیادی از خود نشان میدهد.
علل و عوامل خطرساز
مواد چربیزدا مثل مواد شوینده: این مواد اگر به طور مکرر استفاده شوند، باعث ایجاد خشکی، قرمزی، تحریک و ترک پوست میشوند. شست وشوهای مکرر، به مرور زمان لایههای چربی پوست را برداشته و سطح زیرین پوست را در تماس مستقیم با محیط و عوامل آلرژیزا قرار میدهد.
حساسیت پوستی در تماس با نور: در واقع این افراد در تماس با برخی مواد وقتی در برابر نور قرار بگیرند، حساسیتشان بروز میکند. این نوع حساسیتها بیشتر فصلی است.
حساسیت و رژ لب: وجود سرب در رژ لب، موجب بروز حساسیتهای پوستی، تورم، قرمزی، خارش و بروز ضایعات ترشح دار روی لب و همچنین تورم لبها در طولانی مدت میشود.
حساسیت و موبایل: عنصر نیکل یا کروم در موبایل، باعث افزایش حساسیتهای پوستی میشود. بیشتر این حساسیتها، در ناحیه انگشتان دیده شده است
حساسیت به کلر: سوزش شدید چشم، قرمزی چشم، تاری دید، سرفه، عدم تنفس راحت، خارشهای پوستی، کهیر و پوست خشک همه از عوامل حساسیت به کلر میباشد.
حساسیت و وسایل شنا: برخی ضایعات پوستی هستند که توسط وسایل شنا ایجاد میشوند. مثلاً حساسیت به عینک شنا یا ماسک غواصی و....
علایمی که ایجاد میکند: قرمزی پوست، خارش و گاهی ضایعات ترشحی همراه با دلمه در محل تماس.
دیگر عوامل آلرژیزا:
۰ چرم و لاستیک
۰ پمادهای آنتی بیوتیک
۰ مواد تمیز کننده
۰ مواد رنگی و نگه دارنده
۰ گیاهان
زمانهایی که حساسیت تشدید میشود
-حساسیتهای پوستی در فصول خشک سال مانند پاییز، زمستان و اوایل بهار شدت پیدا میکند.
- تغییر محیط زندگی هم ممکن است باعث تشدید و یا کمتر شدن حساسیت در افراد شود. به طور مثال کسی که از تهران به شمال میرود، ممکن است علائم حساسیت در او به دلیل وجود رطوبت شمال برطرف شود، اما با بازگشت به تهران دوباره ظاهر شود.
- بعضی از غذاها مانند شیر گاو، آجیل و تخمه در برخی از افراد باعث بروز و تشدید حساسیت پوستی میشود.
- تغییر ناگهانی محیط مثلا ورود ناگهانی از یک فضای سرد به یک فضای گرم و برعکس هم میتواند تاثیرگذار باشد.
- نقش استرس و فشارهای عصبی نیز اهمیت دارند.گاه یک خبر ناگوار باعث تشدید علائم و خارش در فرد میشود.
- نور آفتاب هم در ضمن اینکه گاهی درمان کننده است، گاهی تشدیدکننده حساسیت محسوب میشود. (شفا آنلاین)
65
ادامه مطلب ...
دختر بجنوردی با یک بیماری پوستی عجیب و دردآور [مجموعه عکس]
دوشنبه 24 فروردین 1394 ساعت 16:34
جام جم سرا- نرگس همیشه بدنش داغ است و تب دارد با این حال، او همیشه احساس سرما میکند و مدام باید کنار بخاری باشد یا لباسهای گرم زیادی به تن کند. روزی ۳ بار باید کرم دستسازی به بدنش مالیده شود تا پوستهای اضافه بریزد و بدنش چرب باشد.
ادامه مطلب ...