مجله مطالب خواندنی
سبک زندگی، روانشناسی، سلامت،فناوری و ....مجله مطالب خواندنی
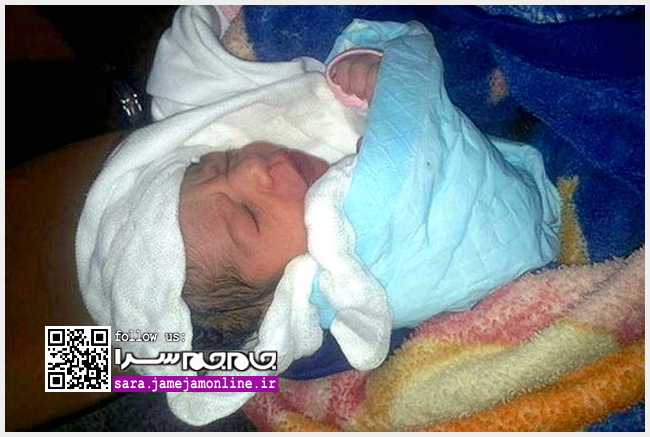
سبک زندگی، روانشناسی، سلامت،فناوری و ....هر سال یک میلیون نوزاد در بدو تولد میمیرند
جام جم سرا: یونیسف در گزارش خود با اعلام آمار مرگ و میر یک میلیون نوزاد در روز نخست زندگیشان در سال اعلام کرد که بسیاری از این نوزادان به دلایل قابل پیشگیری فوت میکنند و میتوان آنان را با اقدامات پیشگیرانه پیش از تولد، در طول وضع حمل مادر و پس از آن حفظ کرد.
در گزارشی مشابه آمده است فاصله بین کودکان فقیر و ثروتمند که فوت میکنند با گذشت زمان در حال از بین رفتن است. همچنین از سال ۱۹۹۰ در میزان مرگ و میر کودکان زیر پنج سال از ۱۲/۷ میلیون مورد فوتی به ۶/۳ میلیون مورد کاهش داشتیم بنابراین به طور کلی وضعیت رو به بهبود مشاهده میشود. هرچند به رغم این بهبود همچنان بیش از ۲/۸ میلیون کودک که کمتر از ۲۸ روز از تولدشان میگذرد در سال جان خود را از دست میدهند.
«گیتا رائو گوپتا»، معاون مدیر اجرایی یونیسف گفت: این اطلاعات کاملا نشان میدهد شانس زنده ماندن نوزاد به طور قابل توجهی با دسترسی مداوم مادر به مراقبتهای سلامتی در طول بارداری و وضع حمل افزایش مییابد.
بنابر این گزارش از سال ۱۹۹۰ میزان مرگ و میر کودکان زیر پنج سال که هر سال جان خود را از دست میدهند کاهش چشمگیری داشته است.
به نقل از مدیکال دیلی، همچنین در گزارش یونیسف آمده است: یکی از راههای پیشگیری از مرگ و میر زودرس نوزادان و کودکان تغذیه با شیر مادر است. تغذیه با شیر مادر در اولین ساعت تولد خطر مرگ آنان را تا ۴۴ درصد کاهش میدهند. (مهر)
ادامه مطلب ...
تولد کودکی عجیب با ۴دست و ۴پا [+عکس]
جام جم سرا به نقل از دیلی میل: این کودک که از او با عنوان «گادبوی» یا پسر خدا نام برده میشود شبیه خدایانی با اندامهای متعدد در میان خدایان هندو است و از همین رو آنها گمان میکنند پسر متولدشده فرزند براهما، خدایگانی با اندام هشتگانه (شش بازو و دو پا) است.
گزارش شده که مردم از نواحی دیگر نیز برای نظر انداختن به این کودک به شهر محل تولد وی در غرب بنگال سفر میکنند! پلیس محلی از سختی کنترل جمعیتی شکایت کرده که در خیابان و مسیر دسترسی به بیمارستان جمع شده و به گریه و ایجاد سروصدا پرداختهاند.
(ترجمه: زری حسینزاده)
ادامه مطلب ...
هشدار دانشمند آمریکایی درباره طرح تولد نوزاد با سه والد
جام جم سرا به نقل از ایسنا: این محققان هدف از اجرای این پروژه را مقابله با بیماریهای میتوکندریال مانند دیستروفی عضلانی و آتاکسی عنوان میکنند.
برخی بیماریهای ارثی به دلیل نقص میتوکندری ایجاد میشود و محققان مدعی هستند که با کمک این روش، زنان دارای میتوکندری ناقص میتوانند از انتقال ژنتیکی این نقص به نسلهای آینده پیشگیری کنند.
در این حال، یک محقق آمریکایی، شروع روش لقاح مصنوعی با سه والد در انگلیس از سال 2015 بدون انجام آزمایشهای پیشبالینی کافی و عدم پاسخگویی به خطرات احتمالی را یک اشتباه بزرگ خواند.
پروفسور «اوان اسنایدر» از مشاوران علمی برجسته سازمان غذا و داروی آمریکا (FDA) تأکید میکند: نگرانیهای زیادی در خصوص ایمنی این روش وجود دارد و صدور مجوز زودهنگام برای این روش بدون انجام مطالعات بالینی طولانی مدت میتواند با خطرات جدی همراه باشد.
«اسنایدر»، شکاف اصلی برای اجرایی شدن این روش را فقدان آزمایشهای پیشبالینی کافی عنوان کرده و خاطر نشان میکند: هنوز بطور دقیق نمیدانیم که آیا تغییرات اعمال شده بر روی میتوکندری به نسلهای بعد نیز منتقل میشوند؟
به گفته «اسنایدر»، برای کاربردی شدن این روش باید طی چند سال آینده آزمایشهای پیشبالینی مختلفی بر روی حیوانات انجام شود و در صورت مثبت بودن نتایج، مرحله آزمایش بالینی بر روی انسان آغاز شود.
این در حالی است که دولت انگلیس قصد دارد مجوز انجام لقاح مصنوعی با سه والد را تا تابستان 2015 صادر کند.
دو تکنیک مطرح شده در روش لقاح مصنوعی سه والد شامل انتقال اسپیندل (spindle transfer) است که طی آن مواد هستهای از تخمک مادر جدا و در پوسته تخمک اهدایی حاوی میتوکندری سالم و فاقد هسته سلول که با اسپرم پدر لقاح داده میشود، قرار میگیرد.
تکنیک دوم، انتقال هستهای (pronuclear transfer) نام دارد که شامل ایجاد دو جنین آزمایشگاهی یکی با اسپرم پدر و تخمک مادر و دیگری از تخمک اهدایی است؛ مواد ژنتیکی مرکزی تخمک اهدایی جدا شده و با مواد ژنتیکی گرفته شده از تخمک مادر جایگزین میشود. جنین در این روش دارای ژنهایی از پدر، مادر و دیانای میتوکندری تخمک اهدایی است، اما کودک متولد شده از لحاظ ژنتیکی کاملا شبیه پدر و مادر اصلی خود است.
ادامه مطلب ...
زن مینابی پس از تولد دوقلوهایش به کما رفت
جام جم سرا به نقل از فارس: به کما رفتن یک زن باردار در بیمارستان میناب، بخشی از مردم منطقه شرقی هرمزگان و رسانهها و افکار عمومی و جامعه پزشکی را ناخودآگاه به یاد درگذشت و مرگ تلخ بانو «فریده جعفری» مادر ۲۵ ساله مینابی طی نیمه نخست سال ۸۹ میاندازد که در آن زمان واکنش بسیاری را به دنبال داشت. اما طی روزهای اخیر، «ا. تقواییفرد»، زن ۲۲ ساله مینابی پس از عمل سزارین در زایشگاه میناب و به دنیا آوردن دوقلوهای خود به دلایل نامعلومی به کما رفته و هماکنون در بخش icu بیمارستان شهید محمدی بندرعباس با سطح هوشیاری «سه» بستری است.
محمودی، همسر بانو تقواییفرد در تشریح جزییات این موضوع گفت: بیست و یکم آبانماه سال جاری حدود ساعت ۲۲ همسرم را برای انجام زایمان به بیمارستان میناب منتقل کردیم. وی تا پیش از موعد زایمان حدود ۲۴ ساعت در بیمارستان بود و در حالت طبیعی غذا، کیک و حتی آبمیوه نیز استفاده کرد و هیچ مشکلی نداشت. سرانجام پس از ۲۴ ساعت دکتر متخصص زنان که در دوران بارداری همسرم مراقبتهای تخصصی را نیز عهدهدار بود، وی را مورد عمل سزارین قرار داد و پس از انجام عمل و تولد دو قلوهایم که دختر و پسر بودند، همسرم را در حالی که هیچ مشکلی نداشت با ویلچر از اتاق عمل خارج کردند.
وی افزود: با انتقال همسرم به بخش، متوجه خونریزی بخیهها شدیم که مسئولان بخش گفتند طبیعی است و مشکلی ندارد. با گذشت زمان، حوالی ساعت ۱۲ روز بعد، دکتر با مراجعه به همسرم گفت چون بخیهها با فاصله انجام شده است باید مجددا بخیه شود که بدون بیحسی روی همان تخت، کار بخیه را انجام دادند. اما با وخیم شدن وضعیت، همسرم را مجددا به اتاق عمل منتقل کردند که در این حین متوجه شدیم پزشکان متخصص کلیه و کبد نیز همسرم را مورد معاینه و اقدامات پزشکی قرار دادهاند. این روند ادامه داشت تا اینکه وی در کمال ناباوری به کما رفت و به icu منتقل شد.
وی افزود: فردای آن روز از پزشک جراح علت را جویا شدیم که عنوان کرد نمیدانم قند بیمار چطور تا ۴۰۰ رسیده و بعد عنوان کرد بیمار مشکل کلیوی دارد و دوباره عنوان کرد مشکل از کبد است و سرانجام نیز از مشکل پلاکت خون سخن به میان آورد.
به گفته محمودی، این پزشک همچنین در عین حال گفته که بیمار الان در سطح هوشیاری خوبی قرار دارد و حتی اسم خود را برای من اعلام کرده است؛ در حالی که با مراجعه ما، همسرم با سطح هوشیاری پایین در حالی که دست و پایش بسته بود در حالت کما قرار داشت. مسئولان بیمارستان برای توجیه این امر نیز عنوان کردند تعمدا بیهوش شده و مشکلی ندارد.
محمودی یادآور شد: در این حین ساعت چهار صبح به طور غیرمنتظره اعلام نیاز به خون کردند و ما مضطرب به بیمارستان رفتیم و بعد هم گفتند به یک نوع آمپول نیاز است و باید تهیه کنید. وخامت حال همسرم و بینتیجه ماندن اقدامات درمانی باعث شد سرانجام وی را به بندرعباس منتقل کنند، در بندرعباس پزشک معالج در icu گفت که بیمار در بیمارستان میناب دچار تشنج شده و هماکنون در سطح هوشیاری «سه» قرار دارد.
در همین حال، دکتر فاطمه نوروزیان، رئیس اداره روابط عمومی و امور بین الملل دانشگاه علوم پزشکی هرمزگان نیز با بیان اینکه موضوع یاد شده هماکنون تحت بررسی کمیتهای تخصصی قرار دارد، خاطرنشان کرد: این کمیته با فراخواندن تمام پزشکان اعم از عمومی و متخصص، پرستاران و همچنین کادر درمانی که بیمار در بخش آنان بستری بوده، پرونده بیمار را مورد ارزیابی تخصصی قرار میدهد و در صورت مشاهده قصور چه در حوزه پزشکی و چه پیراپزشکی طبق قانون برخورد خواهد شد و نتایج حاصله نیز جهت اطلاع و بررسی بیشتر به وزارت بهداشت، درمان و آموزش پزشکی منعکس میشود.
رئیس اداره روابط عمومی و امور بین الملل دانشگاه علو م پزشکی استان هرمزگان پیرامون علت به کما رفتن زن جوان مینابی پس از عمل سزارین گفت: برابر اظهارات پزشک معالج، بیمار در تاریخ ۱۸ آبان با مراجعه به مطب مورد معاینه قرار گرفت که به دلیل احتمال مسمومیت حاملگی نامه بستری برای وی صادر شده است.
نوروزیان ادامه داد: گویا بیمار توجهی به نامه بستری و مراقبتهای لازم نداشته و دو روز بعد با درد زایمان به بیمارستان مراجعه میکند که پس از انجام عمل سزارین و تولد دوقلوها دچار مسمومیت حاملگی، پره اکلامپسی، اکلامپسی و سندرم help (هلپ) میشود. از عوارض آن، اختلالات کلیوی و کبدی است که در نهایت منجربه تشنج بیمار میگردد و با پایین آمدن سطح هوشیاری به کما میرود.
وی یادآور شد: اکلامپسی آخرین و شدیدترین مرحله پراکلامپسی است که علاوه بر علائم پراکلامپسی، تشنج نیز روی میدهد و ممکن است منجر به کما و خدای ناکرده مرگ مادر و جنین شود.
رئیس اداره روابط عمومی و امور بین الملل دانشگاه علوم پزشکی استان هرمزگان تاکید کرد: با توجه به وضع موجود، هیچ نوع قصور یا خطای پزشکی در روند پذیرش و درمان این بیمار وجود ندارد و عوارض یاد شده که منجر به تشنج و نهایتا کما میشود ناشی از بارداری دوقلویی و مسمومیت حاملگی بوده است.
رئیس روابط عمومی دانشگاه علوم پزشکی هرمزگان در عین حال تاکید کرد: پیگیری حقوق بیمار یک حق مسلم است و در صورت شکایت پس از بررسی و کسب نتیجه با متخلف یا متخلفان در هر ردهای برخورد جدی میشود.
*انتشار مطالب خبری و تحلیلی رسانههای داخلی و خارجی در «جام جم سرا» لزوماً به معنای تایید یا رد محتوای آن نیست و صرفاً به قصد اطلاع کاربران بازنشر میشود.
ادامه مطلب ...
تولد نوزاد سالم از ۳ مادر مبتلا به ایدز در قزوین
جام جم سرا به نقل از ایرنا: مسئول کلینیک مشاوره بیماریهای رفتاری این مرکز گفت: مادران یادشده دو سال قبل توسط کارکنان این مرکز شناسایی شده و به دنبال آن خدمات پیشگیرانه برای جلوگیری از انتقال ویروس به نوزاد توسط همکاران در اختیارشان قرار گرفته بود.
دکتر بهزاد نجفپور که آبان ماه امسال مقالهای را با عنوان «بررسی تاثیر اقدامات پیشگیرانه انتقال ایدز از مادر به نوزاد (pmc) در زنان باردار اچای وی مثبت استان قزوین» به پنجمین سمینار سراسری ایدز در تهران ارائه داده بود، با اشاره به اینکه آمار بیماری اچایوی در سالهای اخیر در زنان مبتلا به ایدز رو به افزایش نهاده است، اضافه کرد: اغلب این زنان در سنین باروری ممکن است باردار شده و عفونت را به نوزاد خود انتقال بدهند.
وی گفت: هر سه مادر باردار شناساییشده در قزوین، از طریق همسر خود به این بیماری آلوده شده بودند و سابقه رفتار پرخطر جنسی یا اعتیاد نداشتند.
*انتشار مطالب خبری و تحلیلی رسانههای داخلی و خارجی در «جام جم سرا» لزوماً به معنای تایید یا رد محتوای آن نیست و صرفاً به قصد اطلاع کاربران بازنشر میشود.
ادامه مطلب ...
تولد کوچکترین زائر کربلا در راه کربلا [+عکس]
جام جم سرا: دکتر غزوان ریاض، مدیر بیمارستان الزهرا (ع) در کربلا گفت:ام البنین، زائر ۲۸ ساله ایرانی در حال پیاده روی برای شرکت در مراسم اربعین امام حسین (ع) به سوی کربلا بود که احساس درد کرد و بعد از مراجعه به این بیمارستان و انجام آزمایشهای اولیه، بیدرنگ به بخش زایمان منتقل شد و به صورت طبیعی زایمان کرد.
غزوان ریاض ادامه داد: این خانم ایرانی ساعاتی بعد مولود خود را که دختر بود به دنیا آورد و نامش را زهرا گذاشت.
به گفته وی، یک روز پس از تولد نوزاد، مادر جوان با اصرار از بیمارستان مرخص شد و در حالی که او و نوزادش در سلامتی کامل بودند به پیاده روی خود برای رسیدن به کربلان و شرکت در مراسم اربعین ادامه داد. (مهر)
ادامه مطلب ...
تولد دو نوزاد دختر به هم چسبیده در شیراز [مجموعه عکس]
لاله و لادنی دیگر
شنبه 29 آذر 1393 ساعت 15:07
لاله و لادن از سر به یکدیگر چسبیده بودند اما بتازگی دو نوزاد دوقلو در شیراز متولد شدهاند که از ناحیه قفسه سینه استحکام روابط خواهری خود را از بدو تولد به نمایش گذاشتهاند. این دو خواهر هم اکنون در مرکز آموزشی درمانی نمازی بستری و تحت مرقبتهای ویژه هستند.
ادامه مطلب ...
مرگ پیش از تولد ۳۲۳ هزار ایرانی
معاون وزیر بهداشت از ۲۲۰هزار سقط غیرقانونی در کشور خبر میدهد که اگرچه زیرزمینی و غیررسمی هستند، اما در کنار سقطهای قانونی و تولد ۱۰۰هزار نوزاد مرده در سال، رقمی حدود ۳۲۳هزار مرگ را شامل میشوند؛ ۳۲۳هزار مرگ، قبل از تولد.
آمارها وقتی عجیبتر میشوند که بدانید بر اساس گزارشهای سازمان ثبت احوال، در سال گذشته ۳۷۲هزار مورد مرگ در وقایع حیاتی کل کشور به ثبت رسیدهاست. این مرگها متعلق به کسانی بوده است که شناسنامه داشتند اما رقم مرگ نوزادانی که هیچوقت به دنیا نیامدند یا آنقدر عمر نکردند که صاحب شناسنامه شوند تنها ۱۴درصد کمتر از مرگ آنها است.
آنها قانونی کشته میشوند
تا ۱۱سال قبل، سقط جنین به هر شکل ممنوع بود. حتی اگر سلامت مادر یا جنین به مخاطره میافتاد، باز قانون اجازه سقط را نمیداد. اما سازمان پزشکی قانونی درسال ۸۲ بخشنامهای صادر کرد که بر اساس آن، در صورتی که ادامه بارداری مادر به مرگ جنین یا مادر منجر شود، درخواست صدور مجوز سقط درمانی مورد پذیرش قرار میگیرد؛ البته در صورت دستور مقام قضایی یا درخواست زوجین با معرفی نامه پزشک معالج و قبل از ۴ماهگی که روح در بدن جنین وارد میشود.
در این شرایط، پزشک باید معرفی نامهای همراه با عکس بیمار، مهر پزشک متخصص، مشخصات شناسنامهای، تشخیص بیماری و روش تشخیص (علایم، نشانهها و آزمایشهای پاراکلینیک) برای بیمار صادر کند و تصویر شناسنامه و مدارک احراز هویت زوج، نتایج آزمایشهای پاراکلینیک را به آن پیوست کند. این معرفی نامه به پزشکی قانونی ارسال میشود و ۲مشاور تخصصی تشخیص پزشک را تایید میکنند. بعد از انجام یک نوبت سونوگرافی و مشخص شدن سن دقیق جنین (درباره بیماریهای جنین باید دو نوبت سونوگرافی انجام شود)، مادر میتواند برای سقط جنین اقدام کند.
در جدول زیر میتوانید بیماریهای مادر را منجر به سقط قانونی جنین او میشود، بخوانید:
| موارد مجاز سقط جنین در بیماریهای مادر | ||
| ردیف | بیماری | انواع |
| 1 | بیماریهای قلبی | هر بیماری دریچهای که به نارسایی قلبی فانکشنال کلاس2 و 4 برسد و غیرقابل برگشت به 2 باشد هر نوع مساله حاد قلبی غیر از بیماری عروق کرونر (رگهای تغذیهکننده قلب) که به نارسایی قلبی فانکشنال کلاس 3 و 4 رسیده باشد؛ از قبیل میوکاردیت (التهاب دیوارههای میانی و خارجی قلب) و پریکاردیت سابقه بیماری کاردیومیوپاتی دیلاته در بارداریهای قبلی نشانگان مارفان (یک اختلال ژنتیکی نادر) در صورتی که قطر آئورت صعودی بیش از 5 سانتیمتر باشد آیزن منگر (نقص در دیوارههای داخلی حفرات قلب) |
| 2 | بیماریهای گوارشی | کبد چرب بارداری، واریس مری درجه3، سابقه خونریزی از واریس مری به دنبال افزایش فشار ورید پورت، هپاتیت خودایمنی غیرقابل کنترل |
| 3 | بیماریهای داخلی کلیه | نارسایی کلیه، فشارخون غیرقابلکنترل با داروهای مجاز در دوران بارداری |
| 4 | بیماریهای ریوی | هر بیماری ریوی اعم از آمفیزم، فیبروز، کیفواسکولیوز و برونشکتازی (این بیماریها از بیماریهای مزمن ریوی هستند که عملکرد ریه را مختل میکنند) به شرط ایجاد هیپرتانسیون پولمونر، (فشارخون شریان ریوی بالا میرود و به قلب آسیب میرسد) حتی از نوع خفیف |
| 5 | بیماریهای خونی | مشکلات انعقادی که با تجویز هپارین منجر به تشدید بیماری دیگری شوند که جان مادر را تهدید کند. آلفاتالاسمی (به شکل هیدروپس فتالیس)، اختلال ترومبوتیک مثل کمبود پروتئین C و فاکتور 5 لیدن |
| 6 | بیماریهای عفونی | ابتلا به ویروس HIV که وارد مرحله بیماری ایدز شده باشد |
| 7 | بیماریهای مفصلی | لوپوس فعال غیرقابل کنترل با درگیری یک ارگان ماژور واسکولیتها: بیماریهایی که علت اصلی آنها التهاب و درگیری رگها باشد |
| 8 | بیماریهای جراحی اعصاب | تمامی تودههای فضاگیر CN8 با توجه به نوع و محل آن که شروع درمان در جنین و عدم شروع درمان در مادر باعث خطر جانی شود |
| 9 | بیماریهای پوست | پمفیگوس وولگاریس، پسوریازیس شدید و ژنرالیزه و ملانوم نوع پیشرفته که باعث خطر جدی جانی برای مادر شود |
| 10 | بیماریهای داخلی اعصاب | صرع مقاوم به درمان اماسهایی که بیمار، ناتوان و از کار افتاده شده باشد میاستنی گراو (یک اختلال خودایمنی است که بدن به بافتهای خودی حمله میکند) در مراحل پیشرفته، به شرط اینکه خطر جانی برای مادر داشته باشد |
| 11 | بیماریهای جراحی و ارتوپدی | استئوژنزیس ایمپرفکتای مادرزادی (اختلال در تشکیل استخوانها) دیسپلازی استخوانی - غضروفی کشنده یا استیل اپی فیزال (نوعی اختلال در رشد غضروف و استخوانها که بسیار کشنده است) بیماری استئوپتروزیس انفانتیل (فرم بدخیم) (بیماری بدخیم مرتبط با استخوانها که تراکم آنها را غیرطبیعی میکند) |
| 12 | بیماریهای جراحی کلیه | آژنزی دو طرفه کلیه (عدم تشکیل کلیهها) کلیه پلیکیستیک نوع مغلوب (وجود کیستهای متعدد در کلیهها که عملکرد کلیه را مختل میکند) دیسپلازی مولتی سیستیک کلیهها (رشد و تکامل ناکافی کلیهها به خاطر وجود کیستهای متعدد) نشانگان پوتر (نشانگان نادری که در آن تحلیل کلیهها، اختلال اسکلتی و فرم خاص ظاهری به فرد میدهد) نشانگان نفروتیک مادرزادی به شرط ایجاد هیدروپس (اختلال مادرزادی ساختمان کلیوی همراه با درجاتی از ادم یا ورم مایع در بافتها) اختلال کروموزومی که موجب ضایعات پیشرفته و به ویژه گرفتاری مغز و کلیه شود (مانند نشانگان واکترل) هیدرونفروز شدید دوطرفه کلیهها (اتساع و تجمع ادرار در کلیهها) |
مردههای مادرزاد
مدتی قبل سازمان پزشکی قانونی آماری منتشر کرد که از رشد ۱۱. ۵ درصدی صدور مجوز سقط درمانی در سال ۹۳ خبر میداد. آماری که مربوط به نیمه نخست سال ۹۳ بود که ۴ هزار و ۱۳۷ نفر برای بررسی و دریافت مجوز سقط جنین درمانی به مراکز پزشکی قانونی کشور مراجعه کرده بودند و از این تعداد برای ۳ هزار و ۷۰ نفر این مجوز صادر شده بود. این رقم در مدت مشابه سال ۹۲، به ۲ هزار و ۷۵۳ مورد میرسید.
این رشد آمار فقط مربوط به امسال نبود؛ گزارش سازمان نظام پزشکی نشان میداد که در پنج سال گذشته آمار مراجعین متقاضی سقط درمانی همواره با افزایش مواجه بوده و از سه هزار و ۴۸۰ نفر در سال ۱۳۸۸ به ۷ هزار و ۶۱۶ نفر در سال ۹۲رسیده است.
در کنار این آمارها، معاون بهداشتی وزیر بهداشت هم از ۲۲۰ هزار سقط جنین غیرقانونی خبر داده که در سال ۱۳۹۱به ثبت رسیده و گفته است این موضوع نیاز به بررسی دارد. دکتر علی اکبر سیاری میگوید که دو سوم زنان پس از ۳۰ سالگی به فرزند آوری تمایلی ندارند و بعد از سن مشخصی هم به کنترل قطعی بارداری تمایل پیدا میکنند و همین منجر به از دست رفتن سالانه ۴۴۰ هزار فرصت فرزندآوری در کشور میشود. رقمی که اگر با میانگین ۲۰۰ هزار سقط غیرقانونی (بر اساس آخرین آمار رسمی موجود) و ۳هزار سقط قانونی جمع کنیم، از نزدیک به ۶۵۰ هزار فرصت از دست رفته تولد در کشور خبر میدهد.
فقط ۱۹هفته وقت دارید
مراجعه به پزشکی قانونی برای سقط درمانی همیشه با پاسخ مثبت مواجه نمیشود. به جز موارد پزشکی که ممکن است به تایید پزشکی قانونی نرسد، دیر مراجعه کردن افراد دلیل دیگری است که سقط را غیر ممکن میکند. بر اساس قوانین پزشکی قانونی مادران باردار تنها در صورتی که قبل از ۴ماهگی از مراجع قضایی گواهی دریافت کنند، میتوانند فرزندشان را سقط کنند. در غیر این صورت، مادر باید با بیماریهایی که ممکن است خود او را از پای در آورد یا منجر به تولد نوزاد بیمار شود، کنار بیاید.
بهترین زمان سونوگرافی برای تعیین سن حاملگی ۸ تا ۹ هفتگی و در اولویت بعدی بالای ۱۱هفتگی است. اگر کسی دو یا چند گزارش معتبر سونوگرافی داشته باشد که سن جنین را متفاوت گزارش کرده باشند، سونوگرافی که نزدیکترین زمان به ۱۰هفته، معتبرتر است.
در جدول زیر، بیماریهای جنین که منجر به سقط قانونی او میشود، آمده است:
| موارد سقط در بیماریهای جنین | ||
| ردیف | بیماری | علایم |
| 1 | تریزومی 13 | کپی اضافه از کروموزوم 13، هنگام تولد که عامل اختلال در سیستم اعصاب مرکزی، عقبماندگی ذهنی، لبشکری و کامشکری، و اختلالات پوستی و قلبی و تناسلی است |
| 2 | تریزومی 18 | کپی اضافه از کروموزوم 18 که با عقبماندگی ذهنی، ناهنجاری جمجمه، افتادگی پلک، کری، کوتاهی انگشتان و مشکلات قلبی همراه است |
| 3 | تریزومی 16 | کپی اضافه از کروموزوم 16 که باعث مرگ جنین میشود |
| 4 | آنانسفالی | تشکیل نشدن قسمتی از مغز به خاطر نبود قسمت فوقانی استخوانسر |
| 5 | هیدروپس فتالیس | تجمع مایع در بافتهای بدن جنین به هر علت |
| 6 | نشانگان فریاد گربه | نقص در کروموزوم 5 که منجر به عقبماندگیهای مختلف میشود و نوزاد صدای گریه شبیه گربه و سر کوچکتر از حد عادی دارد |
| 7 | هولوپروزنسفالی | دراین ناهنجاری چشمها به یکدیگر متصل میشوند |
| 8 | سیرنگومیلیا | به وجود آمدن کیستهایی در نخاع و متسع شدن آن که باعث نقص حس لامسه و حرارت در فرد میشود |
| 9 | کرانیوشیسیس | شکاف مادرزادی در جمجمه |
| 10 | مننگوانسفالوسل | شکل گیری غیرطبیعی و کشنده دستگاه اعصاب مرکزی |
| 11 | مننگوهیدروانسفالوسل | بیرونزدگی پرده مننژ و ماده مغزی از شکاف جمجمه |
| 12 | دیسپلازی تاتاتوفوریک | (یا کوتولگی کشنده نوزادی) رشد ناکامل و غیرطبیعی کشنده جنین |
| 13 | سیکلوبیا همراه با هولوپروزنسفالی | نقص تکاملی که فقط با یک حفره چشم یا فقدان بینی همراه است |
| 14 | ایگتیوزیس گراویس مادرزادی | هر مشکل شدید اختلال پوستی که با خشکی و سفتی پوست مشخص میشود |
| 15 | شیزنسفالی | داشتن شکافهای اضافی و غیرطبیعی درون ماده مغزی |
| 16 | اگزانسفالی | ناهنجاری رشدی با جمجمه ناکامل |
| 17 | مشاهده ویژگی ناشناخته کروموزمی | توضیح: در صورتی که پدر و مادرهم همان ویژگیها را در کروموزومها داشته و سالم باشند، سقط انجام نمیشود |
مجازات سقط جنین چیست؟
سقط جنین در ایران اگرچه یک اقدام غیر قانونی است اما مجازاتی به جز پرداخت دیه ندارد. در ماده ۴۸۹ قانون مدنی آمده است: هرگاه زنی جنین خود را سقط کند باید دیه آن را در هر مرحلهای که باشد بپردازد و خود از آن دیه سهمی نمیبرد.
اما اگر فردی دیگر زن باردار را به سقط جنین ترغیب کند، قانون او را قابل تعقیب و مجازات میداند؛ چه پزشک باشد و چه فرد عادی. در ماده ۶۲۴ قانون مدنی آمده است: اگر طبیب یا ماما یا داروفروش و اشخاصی که به عنوان طبابت یا مامایی یاجراحی یا داروفروشی اقدام میکنند وسایل سقط جنین فراهم سازند و یا مباشرت به اسقاط جنین نمایند به حبس از دو تا پنج سال محکوم خواهند شد و حکم به پرداخت دیه مطابق مقررات مربوط صورت خواهد پذیرفت.
در قانون مدنی ماده دیگری هم درباره سقط غیرقانونی وجود دارد. طبق ماده ۶۲۳ این قانون، هرکس به واسطه دادن ادویه با وسایل دیگر موجب سقط جنین زن شود، به شش ماه تا یکسال حبس محکوم میشود. و اگر عالماً و عامداً زن حاملهای را دلالت به استعمال ادویه یا وسایل دیگر کند که جنین او سقط شود به حبس از سه تا شش ماه محکوم خواهد شد؛ مگر اینکه ثابت شود این اقدام برای حفظ حیات مادر بوده که در هر صورت مورد حکم به پرداخت دیه مطابق مقررات مربوط داده خواهد شد.
فتواهای شرعی درباره سقط جنین
سقط جنین نه فقط در قانون مدنی که در فتواهای آیات عظام هم ممنوع است و حرام به حساب میآید. مدتی قبل آیت الله سبحانی سقط جنین را آدمکشی مؤدبانهای در قرن ۲۱ دانست و گفت: در گذشته افراد را خفه میکردند، ولی امروز سقط جنین میکنند. باید فردی که این کارها را انجام میدهد به صورت قانون پیگیری شود.
آیت الله سبحانی که به وزیر بهداشت تأکید کرده بود باید در تمام بیمارستانها نظارت باشد تا افراد در آفرینش خدا دخالت نکنند، در رساله احکام خود درباره حکم سقط جنین میآورد: سـقط جنین توسط هر کسی و با هر وسیله ای جایز نیست. حفاظت از بچه در رحم واجب است. یعنی مادر باید تمام شرایط لازم جهت حفظ و سلامتی بچه را فراهم کند. اگر مادر در غیر ضرورت کاری کند که فرزندش سقط شود علاوه بر اینکه فعل حرامی را مرتکب شده، باید دیه آن را بپردازد و از آن دیه چیزی به خود مادر به عنوان ارث نمی رسد.
در جدول زیر نظر جمعی از علما و مراجع تقلید را درباره سقط جنین میخوانید:
| نظر مراجع تقلید درباره سقط جنین | ||
| ردیف | نام مرجع | فتوا |
| 1 | امام خمینی (ره) | ختم بارداری به دلایل اقتصادی، حتی اگر خانواده در شرایط دشوار مالی قرار بگیرند، و یا به علت سن مادر و یا کثرت فرزندان مجاز نیست. حتی اگر مادر دچار اختلال روانی نیز باشد سقط جنین برای او مجاز نیست. |
| 2 | حضرت آیت الله خامنه ای | - سقط جنین شرعا حرام است و در هیچ حالتی جایز نیست مگر آنکه استمرار حاملگی برای حیات مادر خطرناک باشد که در این صورت سقط جنین قبل از ولوج روح، اشکال ندارد، ولی بعد از دمیدن روح جایز نیست حتی اگر ادامه حاملگی برای حیات مادر خطرناک باشد مگر آنکه استمرار بارداری، حیات مادر و جنین هر دو را تهدید کند و نجات زندگی طفل به هیچ وجه ممکن نباشد ولی نجات زندگی مادر به تنهایی با سقط جنین امکان داشته باشد. - ناقصالخلقه بودن جنین، مجوز شرعی برای سقط جنین حتی قبل از ولوج روح در آن محسوب نمیشود، ولی اگر تهدید حیات مادر بر اثر استمرار حاملگی مستند به نظر پزشک متخصص و مورد اطمینان باشد، سقط جنین قبل از ولوج روح در آن اشکال ندارد. - (در پاسخ به استفتایی درباره سقط جنین مبتلا به بیماریهای ژنتیکی لاعلاج) اگر تشخیص بیماری در جنین قطعی است و داشتن و نگهداشتن چنین فرزندی موجب حرج میباشد، در این صورت جایز است قبل از دمیده شدن روح، جنین را اسقاط کنند ولی بنا بر احتیاط، دیه آن باید پرداخت شود. |
| 3 | آیت الله سیستانی | انداختن حمل پس از انعقاد نطفه، جایز نیست و دیه و کفاره (دو ماه روزه متوالی) دارد، مگر این که باقی ماندن حمل برای مادر ضرر جانی داشته باشد، یا مستلزم حرج شدیدی باشد که معمولاً تحمل نمیشود، که در این صورت قبل از دمیدن روح و جان گرفتن جنین اسقاط آن جایز است، و بعد از آن مطلقاً جایز نیست. و اگر مادر حمل خود را بیاندازد، دیه آن بر مادر واجب است، و باید آن را به پدر یا دیگر ورثه اش بپردازد. و اگر پدر حمل را بیاندازد، دیهاش بر او واجب است، و باید آن را به مادر بپردازد. و اگر پزشک این عمل را انجام دهد، دیه بر او واجب است، مگر اینکه وارث ببخشد، هر چند اسقاط جنین به درخواست پدر و مادر باشد. |
| 4 | آیت الله مکارم شیرازی | اسقاط جنین حرام است، ولی هرگاه جنین در مراحل ابتدایی باشد، و به صورت انسان کامل در نیامده باشد، و باقیماندن جنین در آن حالت و سپس تولد ناقص آن به تصدیق اهل اطلاع متدین باعث عسر و حرج شدید برای پدر و مادر گردد، پایان دادن به حاملگی جایز است، و احتیاطاً باید دیه را بدهند. |
| 5 | آیت الله صافی گلپایگانی | کشتن جنین مطلقا حرام است و دیه دارد که به وارث او در صورتی که سبب سقط نباشند میرسد و چنانچه ولوج روح هم شده باشد (جنین روح داشته باشد) کفاره هم دارد ولی تا زنده به دنیا نیامده باشد مطلقاً قصاص ندارد. |
| 6 | آیت الله بیات زنجانی | سقط جنین چه روح در آن دمیده شده باشد و یا خیر، حرام است ولی اگر پزشک متخصص و مورد اعتماد، زنده بودن مادر را متوقف بر سقط جنین تشخیص دهد و یا بقای آن در رحم را غیر قابل تحمل برای مادر و یا موجب نقص عضو برای وی بداند، سقط جنین در اینجا مانعی ندارد ولی کفاره را باید بپردازد. |
| 7 | آیت الله سبحانی | - سـقط جنین توسط هر کسی و با هر وسیله ای جایز نیست. - اگر مادر در غیر ضرورت کاری کند که فرزندش سقط شود علاوه بر اینکه فعل حرامی را مرتکب شده، باید دیه آن را بپردازد و از آن دیه چیزی به خود مادر به عنوان ارث نمی رسد. - حفاظت از بچه در رحم واجب است. (یعنی مادر باید تمام شرایط لازم جهت حفظ و سلامتی بچه را فراهم کند.) |
| 8 | آیت الله وحید خراسانی | سقط جنین در صورتی که پدر و مادر یا یکی از آنها مسلمان باشند جایز نیست و بنابر احتیاط واجب از سقط جنینی که پدر و مادرش هر دو غیر مسلمان باشند باید اجتناب نمود. |
| 9 | آیت الله صانعی | سقط جنین مطلق حرام است. یعنی چه قبل از روح پیدا کردن و چه قبل از آن، لکن برای رفع خطر از مادر با توجه به نظر کارشناسی و حرج غیرقابل تحمل در صورتی که هنوز روح پیدا نکرده، نمیتوان گفت حرام است؛ هر گاه شرایط بارداری یا جنین به بروز مشکلات جدی (عسر و حرج) برای مادر یا خانواده بینجامد انجام عمل سقط جنین مجاز است. |
(آرزو رستمزاد/خبرآنلاین)
*انتشار مطالب خبری و تحلیلی رسانههای داخلی و خارجی در «جام جم سرا» لزوماً به معنای تایید یا رد محتوای آن نیست و صرفاً به قصد اطلاع کاربران بازنشر میشود.
ادامه مطلب ...
ارتباط سال تولد با چاقی افراد
محققان بر اساس یک مطالعه جدید اظهار داشتند: اعضای خانوادههایی که حامل جهش ژنی FTO به عنوان عامل چاقی هستند در صورتی که پس از سال ۱۹۴۲ متولد شده باشند بیشتر مستعد اضافه وزن هستند.
دکتر «جیمز نیئلز روزنکوئیست» متخصص ارشد این مطالعه از دانشکده پزشکی هاروارد گفت: در بررسیهای پیشین ارتباط تغییرات در ژن FTO با گرایش به سمت اضافه وزن و چاقی مشخص شده بود. به طور مثال پزشکان پیش از این اظهار کرده بودند که افراد دارنده ژنهای جهش یافته FTO با بالا رفتن سن بیشتر تمایل دارند تا غذاهای چرب و پرکالری مصرف کنند.
در حالی که در این بررسی رابطه علت – معلولی آن تایید نشده اما یافتهها حاکی از آن است که تغییرات در سبک زندگی میتواند افزایش دهنده خطر ابتلا به چاقی مرتبط با جهش ژن FTO باشد.
به نقل از هلث دی نیوز، در این بررسی اطلاعات مربوط به بیش از ۱۰ هزار پدر و مادر، فرزندان و حتی نوههای آنان مورد مطالعه قرار گرفت. همچنین ژنهای این افراد با تغییرات میزان شاخص توده بدنی در طول زمان مقایسه و مشخص شد ارتباطی بین ژن FTO و چاقی در افرادی که پیش از سال ۱۹۴۲ متولد شدهاند وجود ندارد در حالی که این ارتباط در افرادی که پس از این سال متولد شدهاند به احتمال زیاد به دلیل تغییر در سبک و فرهنگ زندگی آنها بسیار بالا بوده است. (ایسنا)
ادامه مطلب ...
تولد یک نوزاد ۹۰۰ گرمی در کرمان
این نوزاد به دلیل زایمان زودرس مادر پنج روز قبل از پایان هفت ماهگی خود به دنیا آمد و اکنون پس از گذشت ۴۷ روز همچنان در بخش مراقبتهای ویژه نوزادان در این بیمارستان بستری است.
علی اصغر که جثهای بسیار ریز دارد و در زیر دستگاههای مراقبت ویژه زندگی خود در این دنیا را ادامه میدهد، در این مدت فقط ۵۰۰ گرم وزن اضافه کرده و اکنون وزنش به یک کیلو و ۴۰۰ گرم رسیده است.
مادر علی اصغر میگوید که در حال حاضر فرزندش با استفاده از اکسیژن و خدمات مراقبتهای ویژه میتواند به زندگیاش ادامه دهد و پزشکان هنوز زمان قطعی مرخص شدن او را اعلام نکردهاند اما اعلام کردهاند در صورتی که دیگر نیازی به اکسیژن نداشته باشد امکان مرخص شدن وی از بیمارستان وجود دارد.
مدیر درمان تامین اجتماعی کرمان نیز میگوید: به طور میانگین تاکنون ۴۷۰ میلیون ریال برای این نوزاد در بخش مراقبتهای ویژه نوزادان هزینه شده است.
دکتر «امین فخر» ادامه میدهد: از آنجا که استفاده از تمام تجهیزات و امکانات این بیمارستان برای بیمه شدگان تامین اجتماعی به صورت رایگان است به طور میانگین روزانه یک میلیون تومان برای نوزادانی که در بخش مراقبتهای ویژه بستری هستند، هزینه میشود.
وی تصریح میکند: علاوه بر خدمات هتلینگ، برای دیگر تجهیزات و امکانات مورد استفاده این نوزاد مانند دارو، تا زمان مرخص شدن حدود ۱۰۰ میلیون تومان هزینه میشود.
مدیر درمان تامین اجتماعی کرمان ادامه میدهد: به تمامی نوزادان نیازمند خدمات مراقبتهای ویژه در این بخش خدمات رایگان ارائه میشود تا دیگر نیازی به دریافت خدمات درمانی از دیگر بیمارستانها را نداشته باشند. (ایرنا)
ادامه مطلب ...