مجله مطالب خواندنی
سبک زندگی، روانشناسی، سلامت،فناوری و ....مجله مطالب خواندنی
سبک زندگی، روانشناسی، سلامت،فناوری و ....شایعترین علامت سکته مغزی
دکتر زرین تاج کیهانیدوست خاطرنشان کرد: سکته مغزی بیماری است که در صورت عدم خونرسانی به مغز بروز میکند و مغز دیگر نمیتواند عملکرد طبیعی خود را داشته باشد. همچنین سکته مغزی ممکن است به دلیل بسته یا پاره شدن یکی از رگهای خونرسان مغز ایجاد شود.
وی با تاکید بر اینکه سکته مغزی در نوزادان نیز شایع است، افزود: در صورت علائم تشنج، بیحالی، بالا و پایین شدن دمای بدن، بیقراری، بیتابی، شل بودن بدن و تب، توصیه اکید آن است که برای درمان و علتیابی توسط پزشک اقدام شود.
این استاد دانشگاه علوم پزشکی تهران، اختلال انعقادی، لخته شدن خون، اختلالات ارثی و کمبود پروتئین در بدن را از عوامل خطرساز در بروز سکته مغزی دانست و بیان کرد: عدم تعادل و لنگ زدن، اختلال در تکلم یا درک کلام، فلج صورت و بیاختیاری ادرار و مدفوع از عوارض شدید در سکته مغزی است که باعث بروز آسیبهای جدی در بیمار میشود. درمانهای توانبخشی مانند فیزیوتراپی و کاردرمانی میتوانند تا 80 درصد در بهبود این بیماران موثر باشد.
وی تغییر در رژیم غذایی را عاملی موثر در کاهش سکته مغزی دانست و اظهار کرد: کم کردن میزان چربی در رژیم غذایی و کاهش وزن میتواند در کنترل این بیماری موثر باشد؛ چرا که مصرف بیش از اندازه چربی و کلسترول میتواند سبب ضخیم شدن رگهای خونی و بروز سکته مغزی در فرد شود.
این فوق تخصص مغز و اعصاب کودکان مصرف بسیاری از داروها را در پیشگیری از سکته مغزی موثر دانست و گفت: داروهای ضد لخته خون مانند آسپرین باعث حفظ پلاکتهای خون میشود و از لخته شدن آن جلوگیری میکند. همچنین داروی ضد لخته خون مانند وارفارین برای بازماندگان سکته مغزی تجویز میشود تا به بیداری بخش خاموش مغز این بیماران کمک کند.
کیهانی دوست با تاکید بر اینکه با مصرف مواد غذایی سالم مانند ماهی، سبزیجات، غلات، ورزش، پرهیز از نمک و الکل میتوان از بروز سکته مغزی جلوگیری کرد، گفت: اگر کودکی ضعف در یک نیمه بدن و مشکل در تکلم داشت و زودتر از حد معمول از یک دست خود استفاده کرد، باید حتما برای درمان و یافتن علت آن به پزشک مراجعه شود. (ایسنا)
497
ادامه مطلب ...
شایعترین دلایل بروز سرطان لب
بیشترین عضوی که در سرطان لب درگیر میشود لب تحتانی است، عدم رعایت بهداشت دهان مانند نحوه نادرست مسواک زدن و کمبود برخی از مواد مغذی مانند ویتامین E، A و آهن نیز خطر ابتلا به سرطان لب را افزایش میدهد.
این سرطان در ابتدا بدون علامت است و زمانی که علایم آن مانند خونریزی از لب، التهاب، درد و تغییر قسمتی از لب در بیمار بروز کند باید به پزشک مراجعه شود.
مراجعه دیرهنگام به پزشک باعث تشدید سرطان لب در بیمار میشود که به صورت زخمهای مزمن بر روی پوست سر و صورت، دور چشم، پلک، لب، بینی و گوش بروز میکند.
سرطان لب با مراجعه زودهنگام برای درمان قابل کنترل و درمان است و اگر زود تشخیص داده شود، با درمانهایی نظیر جراحی و پرتو درمانی بهبود مییابد. همچنین با مصرف آنتی بیوتیک میتوان از پیشرفت آن جلوگیری کرد.
عدم تماس و فعالیت در ساعاتی که نور آفتاب شدید است، پوشش مناسب در فصل سرما و استفاده از کرمهای ضد آفتاب میتواند در روند کاهش این بیماری بسیار موثر و کمک کننده باشد. (دکتر سامان خرمینژاد - متخصص بیماریهای گوش و حلق و بینی - ایسنا)
257
ادامه مطلب ...
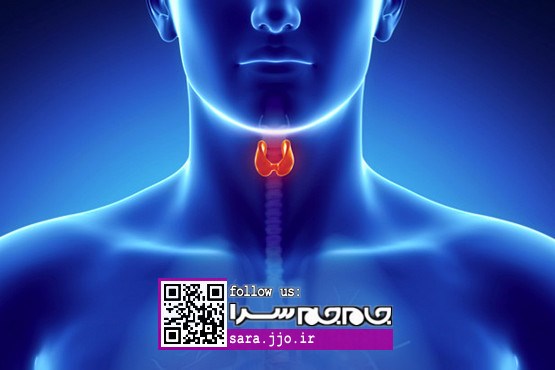
شایعترین علت اختلال در رشد قد
شانس بروز اختلالات تیروئیدی و کمکاری تیروئید در زنان بالای 60 سال حدود 17 درصد و در مردان حدود 9 درصد است. طبق آمارهای ارائه شده، در آمریکا حدود 27 میلیون نفر از اختلالات غده تیروئید رنج میبرند. عقبماندگی ذهنی و افت تحصیلی در نوجوانان و کودکان و همچنین اختلالات قدی و جسمانی از عوارض بیماریهای تیروئید به شمار میرود، هرچند افزایش و کاهش بدون دلیل وزن از معمولترین نشانههای بیماری تیروئید است. اضافه وزن شاید در ظاهر مساله پیچیدهای به نظر نرسد، ولی به مرور خطر ابتلا به بیماریهای قلبی ـ عروقی و دیابت را افزایش میدهد. پزشکان معتقدند رعایت یک رژیم غذایی سالم و دنبال کردن سبک زندگی سالم، میتواند سلامت غده تیروئید را تضمین کند. ولی از آنجا که حدود نیمی از مبتلایان به اختلالات تیروئید از بیماری خود بیاطلاع هستند، هوشیار بودن نسبت به نشانهها و مراجعه بموقع به پزشک میتواند به تشخیص و در نتیجه درمان بیماری کمک کند.
غده تیروئید باوجود کوچک بودن، عملکردهای مهمی در بدن دارد که عبارتند از تنظیم سوخت و ساز چربی و کربوهیدراتها، تنفس، دمای بدن، رشد مغزی، میزان کلسیم خون، سیکلهای قاعدگی و سلامت پوست. از اینرو میتوان به اهمیت سالم نگه داشتن این غده حیاتی در بدن پی برد. در پرکاری تیروئید که یکی از شایعترین بیماریهاست، مقدار هورمونهای تیروئید بیش از حد و در کمکاری تیروئید مقدار کمی از این هورمونها تولید میشود. معمولا عوامل تغذیهای مختلف در حفظ سلامت عملکرد طبیعی غده تیروئید نقش دارد.
ید از اساسیترین مواد لازم برای بدن و عملکرد طبیعی غده تیروئید است. هورمونهای تیروئید از ید تشکیل شدهاند. از آنجایی که بیماری خودایمنی از علل اصلی بروز اختلالات عملکرد تیروئید است، کمبود ید، یکی از عوامل اساسی بروز این اختلال در دنیاست. نمک یددار، ماهی، فرآوردههای لبنی و حبوبات، بیشترین مقدار ید را بین سایر مواد غذایی دارند.
ویتامین D از دیگر موادی است که کمبود آن در بدن باعث بروز مشکلات تیروئید میشود و حدود 90 درصد مبتلایان به دلیل کمبود این ویتامین دچار بیماری خودایمنی تیروئیدی میشوند. از غذاهای حاوی ویتامین D میتوان به ماهی چرب، شیر، مواد لبنی، تخممرغ و قارچ اشاره کرد. نور خورشید را هم بهعنوان غنیترین منبع ویتامین D نمیتوان نادیده گرفت.
حجم بالایی از سلنیوم در غده تیروئید وجود دارد و مواد لازم آنزیمها برای عملکرد بهتر تیروئید را فراهم میکند و از طرفی در سلامت سیستم ایمنی بدن، عملکرد شناختی، باروری در زنان و مردان و میزان مرگومیر نقش زیادی بازی میکند.
کمبود ویتامین B12 در 30 درصد مردم عامل بروز اختلال خودایمنی تیروئید است. انواع ماهیها، جگر، گوشت ماهیچه و مواد لبنی ویتامین B12 زیادی دارد و پزشکان مصرف این نوع ویتامین را به همه توصیه میکنند. سبزیجاتی مثل کلم بروکلی، گل کلم و کلم معمولی به طور طبیعی ترکیبی از خود ترشح میکنند که با سنتز هورمونهای تیروئید تداخل میکند. سویا هم جزو موادی است که با وجود داشتن ایزوفلاوینهای موجود میتواند باعث کاهش سنتز هورمونهای تیروئید شود.
در این میان پزشکان توصیه میکنند افراد در طول درمان بیماری تیروئید، تا حد امکان از مصرف مکملهای کلسیم خودداری کنند، چراکه جذب داروهای تیروئید را کاهش میدهد. در این میان همچنین قهوه و مکملهای فیبری هم قدرت جذب داروهای مورد نظر را پایین میآورد.
منبع: Todaydietitian.com
سیب (ضمیمه سه شنبه روزنامه جام جم)
ادامه مطلب ...
شایعترین عارضه چشمی در بیماران دیابتی
رامین نورینیا در گفتوگویی درباره شایعترین عارضه چشمی در بیماران مبتلا به دیابت گفت:رتینو پاتی دیابتی شایعترین عارضه چشمی است که متأسفانه شروعی بدون علامت دارد و بیمار تا زمانی که دچار اختلال بینایی نشود متوجه ابتلا به این بیماری نمیشود.
وی ادامه داد: در واقع رتینوپاتی دیابتی از عوارض شبکیهای دیابت محسوب میشود که منجر به کاهش دید موقت یا همیشگی در بیمار میشود.
این عضو هیئت علمی دانشگاه علوم پزشکی شهید بهشتی درباره اهمیت تشخیص زودرس این بیماری گفت:با تشخیص این بیماری در مراحل اولیه ابتلا میتوان مشکلات چشمی را تنها با کنترل فشار، قند و چربی خون و بدون نیاز به اقدامات خاص چشمپزشکی برطرف کرد.
وی در ادامه تأکید کرد:شبکیه و چشم یک بیمار دیابتی حداقل هر شش ماه تا یک سال باید معاینه شود.
نوری نیا گفت: گاهی دیده میشود بیمار با سابقه دیابت 15 ساله اولین بار با شکایت از کاهش دید به پزشک مراجعه میکند، بدون آنکه بداند این علامت نشاندهنده رتینوپاتی پیشرفته در چشم وی است. لذا لازم است یک فرد دیابتی پیش از بروز کاهش دید به متخصص چشم مراجعه و معاینه شبکیه شود.
فوق تخصص و جراح شبکیه درباره شیوههای درمانی رتینوپاتی پیشرفته گفت:دارودرمانی، لیزر درمانی و در نهایت انجام عمل جراحی از جمله اقدامات درمانی متناسب با میزان پیشرفت این بیماری در مبتلایان به رتینوپاتی دیابتی است.
وی افزود:در بیماران دیابتی احتمال ابتلا به آب مروارید، آب سیاه، زخم قرنیه نسبت به افراد غیر دیابتی بیشتر است.
عضو مرکز تحقیقات چشم دانشگاه علوم پزشکی شهید بهشتی در پاسخ به سؤالی مبنی بر تأثیر روزه بر عوارض چشمی گفت:روزه در افراد غیر دیابتی هیچ اثر منفی بر روی چشم ندارد و در فرد دیابتی نیز آنچه اهمیت دارد کنترل قند خون است. فرد دیابتی در مورد روزه گرفتن باید با پزشک متخصص غدد مشورت نماید.(فارس)
ادامه مطلب ...
شایعترین علت کمخونی کودکان زیر ۲ سال
غلامرضا خاتمی در گفتوگویی در پاسخ به سؤال یکی از شهروندان درباره علت کمخونی کودک 9 ماههاش، اظهار داشت: شایعترین علت کمخونی کودکان زیر 2 سال در این سنین کمبود آهن است. کودکانی که با وزن حداقل 3 کیلوگرم به دنیا میآیند و 9 ماه دوران جنینی را طی میکنند تا 5 -6 ماه بعد از تولد ذخیره آهن دارند. در این مدت نیز با شیر مادر تغذیه میشوند که حاوی مواد غذایی است. بعد از آن در کنار شیر مادر سایر غذاهای کمکی همراه با قطره آهن توصیه میشود.
به گزارش فارس، عضو هیأت علمی دانشگاه علوم پزشکی تهران درباره کودکانی که نارس به دنیا میآیند، گفت: این کودکان باید زودتر از 6 ماهگی قطره آهن مصرف کنند زیرا دوران جنینی را کامل نگذراندهاند در نتیجه ذخیره آهن کافی ندارند. به محض اینکه وزن آنها 2 برابر شد مصرف قطره آهن شروع میشود یعنی نوزاد 2 کیلویی به محض اینکه وزنش به 4 کیلوگرم رسید باید مصرف قطره آهن را شروع کند.
این فوق تخصص گوارش اطفال با بیان اهمیت مصرف آهن از 6 ماهگی تا 2 سالگی تصریح کرد: بیشترین عامل کمخونی کودکان زیر 2 سال کمبود آهن است به همین دلیل باید مصرف قطره آهن را تا 2 سالگی ادامه داد.
رئیس انجمن پزشکان کودکان اظهار داشت: اگر کودک به دلیل دیگری مانند سوءتغذیه دچار کمخونی شود علاوه بر آهن به پروتئین و ویتامین نیز نیاز دارد که برای جبران آن باید مولتیویتامین مصرف کنند. همچنین قطره آهن و مولتیویتامین باید از غلظت معینی برخوردار باشد معمولاً باید روزانه 15 قطره آهن و 25 قطره مولتیویتامین به کودک داده شود.
وی افزود: اگر کودک دچار سوءتغذیه شود یعنی وزن او از 60 درصد وزن معمولی آن سن پایینتر باشد نیاز به کالری بیشتر و مصرف مولتیویتامین و قطره آهن بیشتری دارد.
این فوق تخصص گوارش اطفال خاطرنشان کرد: وقتی کودک به دلیل سوءتغذیه یا کمخونی در بیمارستان بستری است ویتامینها را به صورت تزریقی دریافت میکند که در این حالت ویتامین خوراکی توصیه نمیشود اما پس از ترخیص لازم است ویتامین خوراکی تجویز شود تا جهش رشد کودک برای ساخت عضلات و سوختوساز بدن کافی باشد. همچنین نیازی به تهیه مولتیویتامین و قطره آهن خارجی نیست و نمونههای داخلی مناسب هستند.
ادامه مطلب ...
توصیههای پزشکی برای شایعترین بیماریهای حج
به گزارش ایسنا، دکتر طاهر درودی رئیس بیمارستان مدینه منوره در حج امسال، به زائران برای پیشگیری از ابتلا به بیماریهای رایج در زمان حج توصیه کرد: به منظور جلوگیری از بیماریها، بهویژه از نوع تنفسی، زائران زمانی که از مسجدالحرام، مسجدالنبی(ص)، بازار و دیگر اماکن عمومی به هتل باز میگردند،حتماً به مدت 30 ثانیه دستهای خود را با محلول و یا صابون شستوشو دهند، بویژه قبل از صرف غذا.
وی افزود: با توجه به گرمای هوا و تعریق بالا، زائران حتماً به میزان کافی مایعات مصرف کنند تا دچار مشکلاتی از جمله گرمازدگی نشوند. در میان مایعات نیز مصرف آب، آن هم به میزان حداقل روزانه یکونیم لیتر توصیه میشود و توجه داشته باشند استفاده از نوشابه و چای را به عنوان جایگزینی برای نوشیدن آب قرار ندهند.
رئیس بیمارستان مدینه منوره گفت: زائران بعد از زیارت حرمین شریفین و زیارت دورهها زمانی که به هتل بازمیگردند، معمولاً تعریق کرده و آماده ابتلا به سرماخوردگی هستند، از اینرو به آنها توصیه میشود از قرار گرفتن در معرض باد مستقیم کولر و دستگاههای خنککننده و همچنین نوشیدن آب سرد جداً خودداری کنند.
درودی افزود: با توجه به تنوع برنامه غذایی در حج، زائران رژیم غذایی مناسب را رعایت و از پرخوری پرهیز کنند و برای دریافت ویتامینها حتما میوهای که برای آنها در نظر گرفته شده مصرف کنند.
وی اظهار کرد: به دلیل اینکه خوردن میوه بعد از صرف غذا موجب مشکلات گوارشی برای زائران میشود، زائران عزیز قبل از وعدههای غذایی میوه میل کنند.
رییس بیمارستان مدینه منوره در حج 94 درباره پیشگیری از ابتلا به بیماریهای تنفسی گفت: زائران برای خواندن نماز در مسجدالحرام و مسجدالنبی(ص) از سجاده شخصی استفاده کنند و در صورتی که دچار علائم بیماریهای تنفسی شدند حتماً از ماسک استفاده کرده و از دست دادن با دیگر زائران و هم اتاقیها خودداری کنند و در صورت تداوم و تشدید علائم بیماری بعد از 24 ساعت حتماً به پزشک مراجعه کنند.
ادامه مطلب ...
بد نشستن؛ شایعترین علت گردن درد
به گزارش جام جم سرا، مسعود رفیعایی در گفتوگو با ایسنا با بیان اینکه شایعترین علت درد گردن بد نشستن است، اظهار کرد: گردن درد در افرادی که زیاد مطالعه میکنند یا در طول روز بیشتر با کامپیوتر کار میکنند به دلیل شیوه نشستن بیشتر مشاهده میشود.
وی با بیان اینکه عوامل متعددی در بروز درد در ناحیه گردن تاثیر دارد، افزود: وضعیت نامناسب سر و شانهها، تغییر شکل مهرهها، آرتروز، دیسک و بیماریهای ناشی از اسپاسم عضلانی و کشیدگیهای لیگامانی از جمله علل ابتلا به گردن درد است.
این متخصص ارتوپدی با اشاره به اینکه مهمترین علل وجود درد در ناحیه گردن سه بیماری آرتروز، فتق دیسک و اسپاسم عضلانی است، خاطر نشان کرد: در صورت وجود درد در ناحیه گردن بیمار باید در مراحل اولیه بروز درد به پزشک متخصص مراجعه کند، زیرا درمان در مراحل اولیه موثرتر است.
رفیعایی با بیان اینکه نخستین راهکار برای درمان درد گردن اصلاح حالت نشستن است، گفت: انجام ورزشهای مربوط به حرکات شانه، سر، گردن و عضلات عمقی گردن نیز به کاهش درد گردن کمک میکند. معمولا درمان گردن درد بستگی به شدت درد، علت آن و ناحیه درد دارد و در صورتی که شدت آن زیاد باشد انجام جراحی توصیه میشود.
این عضو هیات علمی گروه ارتوپدی علوم پزشکی اصفهان با اشاره به اینکه فیزیوتراپی در کاهش درد گردن موثر است، گفت: علاوه بر فیزیوتراپی بهتر است بیمارحرکات فعال و مداوم ورزشی مربوط به گردن درد را انجام دهد.
رفیعایی با بیان اینکه معمولا بیماریهای مربوط به دیسک علائم خود را دارند و با رادیوگرافی مشخص میشوند، تصریح کرد: پزشکان متخصص ارتوپدی معمولا از طریق مشاهده ظاهر و لمس گردن علت بیماری را تشخیص میدهند.
وی به گردن درد در کودکان اشاره کرد و گفت: قرینگی بین دو طرف گردن یا کج بودن گردن کودک از جمله علائمی است که مشخص کننده گردن درد در کودکان است و مهمترین نشانه آن سفتی عضلات در قسمت پشتی گردن است.
این متخصص ارتوپدی با تاکید بر اینکه والدین در صورت مشکوک شدن به گردن درد کودک به متخصص اورتوپدی مراجعه کنند، ادامه داد: گردن درد در کودکان و نوزادان به صورت کجی گردن و در بزرگسالان به صورت اسپاسم عضلانی مشاهده میشود.
ادامه مطلب ...
شایعترین بیماری تأثیرگذار بر زنان باردار
محمدحسین سلطانزاده گفت: تقریباً 7 درصد از خانمهای باردار به آسم مبتلا هستند البته آسم کنترل شده برای مادر و جنین خطری ندارد ولی نوع کنترل نشده ممکن است عوارض زیادی را برای زنان باردار و جنین داشته باشد.
وی با بیان اینکه آسم شایعترین و جدیترین بیماری است که روی حاملگی تأثیر میگذارد، افزود: افزایش فشار خون، مسمومیت حاملگی( پراکلامپسی)، زایمان زودرس از عوارض آسم کنترلشده در مادران باردار است و افزایش موارد مرده زایی، اختلال در رشد جنین، وزن پایین نوزاد در زمان تولد، تولد نوزاد نارس، مشکلات هنگام تولد از عوارض آسم کنترل نشده در مادران باردار به شمار میرود.
به گفته سلطانزاده، در صورتی آسم کنترلشده تلقی میشود که مادر سرفه تنگی نفس و خسt>خس سینه نداشته باشد، فعالیت طبیعی بدون علائم آسم داشته باشد و شبها بهراحتی بخوابد و به علت علائم آسم از خواب بیدار نشود، همچنین کارکرد ریوی طبیعی یا نزدیک به طبیعی داشته باشد.
به گزارش فارس، استاد دانشگاه علوم پزشکی شهید بهشتی خاطر نشان کرد: بهطور کلی بیماری آسم مانعی برای بارداری محسوب نمیشود؛ چراکه درمانهای کنترل آسم بر تکامل جنین تأثیری ندارند و باعث سقطهای خود به خودی یا نقایص مادرزادی در جنین نمیشوند؛ درنتیجه اغلب خانمهای باردار مبتلا به آسم یا آلرژی با رعایت اصول صحیح و درمانهای توصیهشده از طرف پزشک میتوانند با آسم و اثرات آن در دوره بارداری کنار بیایند.
وی گفت:درمان ایده آل آسم در دوران بارداری به ویژه در سه ماهه اول استفاده نکردن از دارو است زیرا هیچ درمان دارویی در این دوران بی خطر نیست هر چند ثابت شده است که خطر آسم کنترل نشده برای مادر و جنین بسیار بیشتر از خطر ناشی از مصرف داروهای کنترل آسم خواهد بود.
استاد دانشگاه علوم پزشکی شهید بهشتی اظهار کرد: کنترل آسم باید با کنترل بارداری توام شده و همان اصول مراقبتی اعمال شوند. در صورت امکان نیز مراقبت از بیمار، باید توسط یک گروه متشکل از متخصص آسم و آلرژی، متخصص زنان و زایمان، خود بیمار و به کمک ویزیتهای مکرر در این دوران انجام گیرد؛ به علاوه درمان در بسیاری از موارد برای بهبود خواب شبانه و بالا بردن کیفیت زندگی و حالات روحی بیمار ضروری است.
سلطانزاده با اشاره به اینکه اهداف درمان این بیماران مشابه با سایر بیماران مبتلا به آسم است، افزود: پیشگیری از حملههای شدید، پیشگیری از آسم کنترل نشده که مانع خواب یا فعالیت طبیعی بیمار میشود، حفظ کارکرد ریوی در حد طبیعی و ویزیتهای مکرر توسط پزشک با تجربه در رسیدن به این اهداف ضروری است؛ همچنین اهمیت ارتباط بین بیمار، متخصص آسم و متخصص زنان انکار ناپذیر است.
وی در پایان گفت: آموزش بیمار برای کنترل آسم، میزان اضطراب مادر باردار را کاهش داده و توانایی او را جهت مقابله با آن افزایش میدهد.
ادامه مطلب ...
شایعترین بیماری در سالمندان کدام است؟
به گزارش جام جم آنلاین ، امید حسامی در مورد بیماری صرع در سالمندان گفت: تشنج به دلیل بر هم خوردن عملکرد سیستم الکتریکی مغز است که مسئول احساسها و فعالیتهای انسان است به صورت گذرا رخ میدهد و در صورتی که در یک فرد حداقل دو تشنج به دلیل اختلال زمینهای در مغز بروز کند آن شخص مبتلا به صرع شناخته میشود.
وی افزود: سالیان طولانی صرع به عنوان بیماری کودکان تلقی میشد ولی اکنون از لحاظ علمی مشخص شده است که با وجود اینکه این بیماری اغلب در دهه اول زندگی شروع میشود اما احتمال ایجاد آن در دهه ششم و هفتم زندگی نیز زیاد است.
حسامی با بیان اینکه از دوران کودکی منحنی شیوع صرع به اوج خود میرسد و در سال های بزرگسالی به حداقل رسیده و ثابت میماند، گفت: سپس مجدداً منحنی شیوع در سنین بالای 65 سال بیشتر میشود.
به گفته وی بعد از بیماری زوال عقل و سکته مغزی صرع شایعترین بیماری مغزی در سالمندان است اما هنوز درباره درمان و پیشآگهی آن در این گروه سنی اطلاعات کمی وجود دارد.
معاون آموزشی انجمن صرع ایران ادامه داد: هنگامی که سالمندان دچار علایم غیرمعمولی همچون گیجی یا قطع ارتباط با سایر افراد به صورت گذرا میشود اغلب این حالت به عنوان علامت کهنسالی آنها در نظر گرفته میشود در حالی که ممکن است این نشانهها به دلیل تشنجهای کوتاهمدت مغزی باشد.
حسامی بیان داشت: صرع در سالمندان میتواند به اشکال بسیار متفاوتی از جمله اختلال هوشیاری، حملههای تشنجی و لرزش اندامها باشد که اغلب حملهها طولانیمدت نبوده و حدود یک یا دو دقیقه بیشتر طول نمیکشد.
وی در مورد علتهای بروز صرع در سالمندان افزود: با وجود اینکه در بسیاری از موارد علت مشخصی برای صرع سالمندان پیدا نمیشود ولی تشنجها در افراد مسن ممکن است به دلایل سکته مغزی، ضربه سر، تومورهای مغزی، عفونت مغزی و زوال عقل باشد.
معاون آموزشی انجمن صرع ایران در مورد درمان صرع در سالمندان گفت: داروهای ضدتشنج در پیشگیری یا کاهش تعداد تشنجها بسیار مؤثر هستند ولی به دلیل تغییر در راههای جذب، میزان انتشار در بافتهای مختلف بدن، میزان اتصال به پروتئینهای سرم، متابولیسم و دفع داروها در سنین سالمندی اغلب مقادیر کمتری از داروها تجویز میشوند.
حسامی اظهار داشت: از آنجایی که سالمندان اغلب نیاز به مصرف سایر داروها به دلیل بیماریهای دیگر دارند لذا لازم است پزشک خود را از تمام داروهایی که مصرف میکند مطلع سازد چرا که بعضی داروها یا حتی داروهایی مانند ضد اسید معده یا مسکن ممکن است با داروهای ضدصرع تداخل عمل منفی داشته باشد و مصرف همزمان آنها منجر به تغییر خلقوخوی و رفتار آنها میشود.
عضو انجمن صرع ایران خاطرنشان کرد: در سالمندان ممکن است مصرف صحیح دارو مخصوصاً فردی وقت احتیاج به مصرف چندین دارو در زمانهای متفاوت روز دارد مشکل باشد به همین دلیل استفاده از جدول دارویی، جعبههای مخصوص مصرف قرص و ساعتهای مچی زنگدار برای استفاده صحیح دارو توصیه میشود.
ادامه مطلب ...
شایعترین بیماری های ماموران پلیس کدامند؟
به گزارش جام جم سرا ، سردار سید محمدرضا سیداحمدیان درباره شایعترین بیماری هایی که ماموران پلیس را تهدید میکند، گفت: چند سال پیش در معاونت بهداد ناجا تحقیقاتی را انجام دادند که در آن شایعترین بیماری هایی که پرسنل نیروی انتظامی را تهدید میکند پرداخته شد. بر اساس نتایج این طرح تحقیقاتی، سه بیماری با سهم تقریبا برابر جزو بیماری هایی هستند که بیشترین آسیب را به ماموران پلیس میرسانند.
وی بیماری های عضلانی اسکلتی را یکی از این بیماری ها برشمرد و گفت: این بیماری بیشتر به سبب ایستادن طولانی مدت یا ساعتها کار مداوم در پشت میز رخ میدهد.
سید احمدیان بیماری های قلبی و عروقی و بیماری های اعصاب و روان را دو بیماری شایع دیگر ماموران پلیس برشمرد و افزود: این سه گروه بیماری جزو بیماری های شایع در ناجا هستند و در هر یگان مطابق با ماموریتهایی که دارند، رخ میدهد.
معاون بهداشت، درمان و امداد ناجا درباره اینکه شایع ترین بیماری در هر یگان چیست؟ خاطر نشان کرد: نوع بیماری در هر یگان باتوجه به ماموریتی که دارند متفاوت است. به عنوان مثال در میان ماموران راهور بیماری های عضلانی اسکلتی شایع تر است چرا که این افراد مدت زیادی را سرپا می ایستند.
وی با بیان اینکه در تمام بخش های پلیس استرس وجود دارد خاطر نشان کرد: اما در بخش هایی از پلیس که ماموریتهای اطلاعاتی انجام میشود استرس بیشتر است از این رو در این یگانها بیماری های اعصاب و روان نمود بیشتری دارد.
به گفته معاون بهداشت، درمان و امداد ناجا سبک زندگی نیز از جمله مواردی است که بر سلامت ماموران تاثیر میگذارد. مواردی چون چاقی و اضافه وزن، بیماریهای قلبی و عروقی را در پی دارد.
سید احمدیان، بیماریهای روان تنی را جزو بیماری هایی دانست که در پی فشارها و استرسهای روانی بر جسم فرد وارد میشود و گفت: چنین بیماری هایی در میان پلیس رخ میدهد به عنوان مثال بیماری هایی چون زخم معده، کمر درد، سردرد و... از جمله بیماریهایی است که امروزه دیگر ثابت شده تاثیرات زیادی بر جسم و روح میگذارد.
منبع:ایسنا
ادامه مطلب ...